お知らせ
NEWS
【脳梗塞になったら確認!】 入院期間を把握して安心して治療を進める


「脳梗塞の入院期間がわからず不安…」という患者様やご家族様も多いでしょう。
期間を把握しないと準備不足で生活に支障をきたす恐れがあります。
この記事では急性期から回復期までの治療・リハビリ、退院後のサポートを解説し、おおまかな見通しを立てていただくことを目指していきます。
お読みいただいた方の、ご不安の解消になりましたら幸いです。
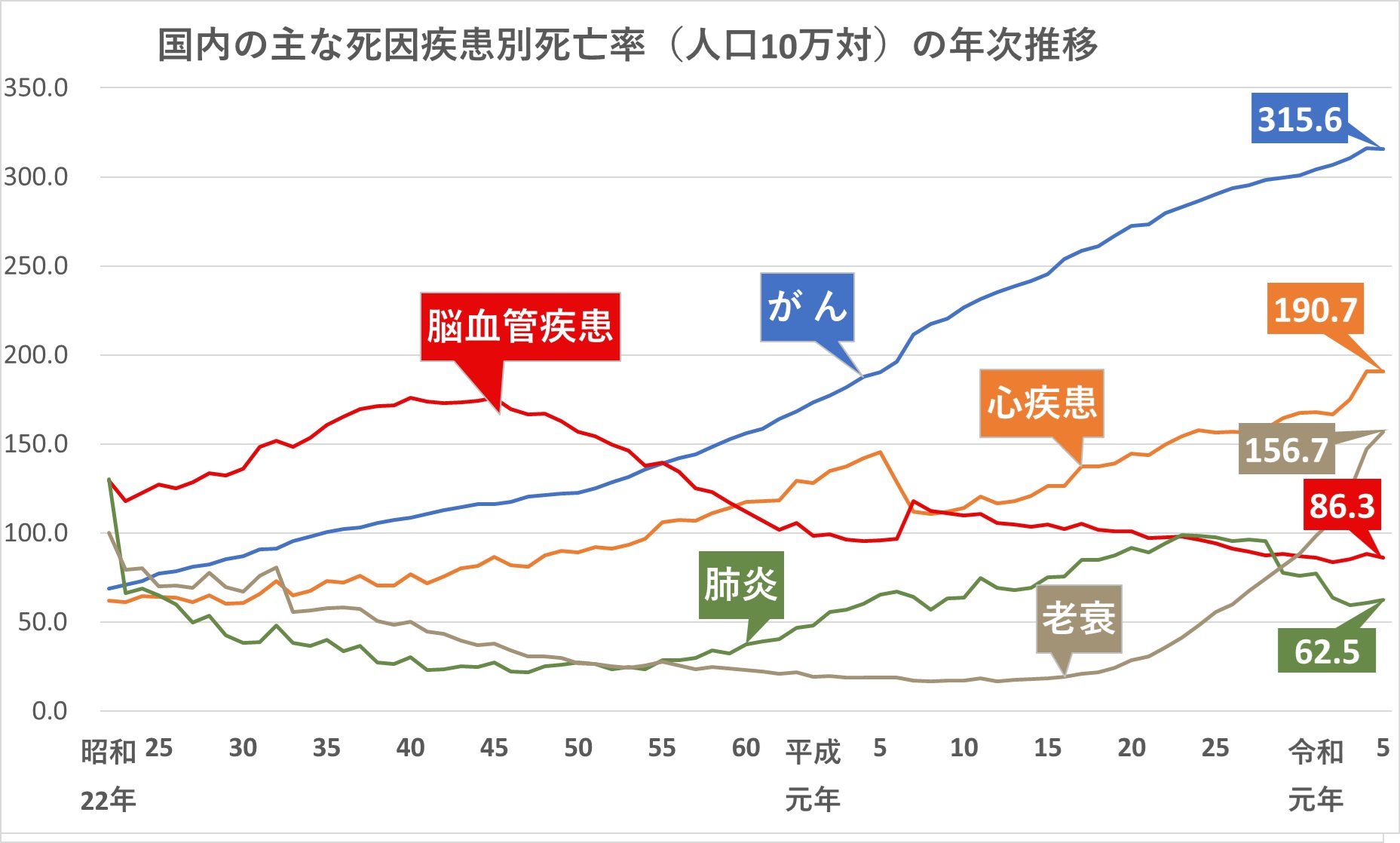
数字から見た脳梗塞
脳梗塞は、脳卒中全体の約7割を占め、脳卒中の中で最も割合の大きい疾患です。
脳卒中についての統計を見ていきましょう。
脳卒中は、1951年から約30年にわたって死亡の原因の第1位でした。
下記のグラフをご参照ください。
現在では、その後の急性期治療の進歩により、「がん」「心疾患」「老衰」に次いで第4位となっています。
ですが下記の通り、脳卒中の患者の全体の数はむしろ年々増加しています。
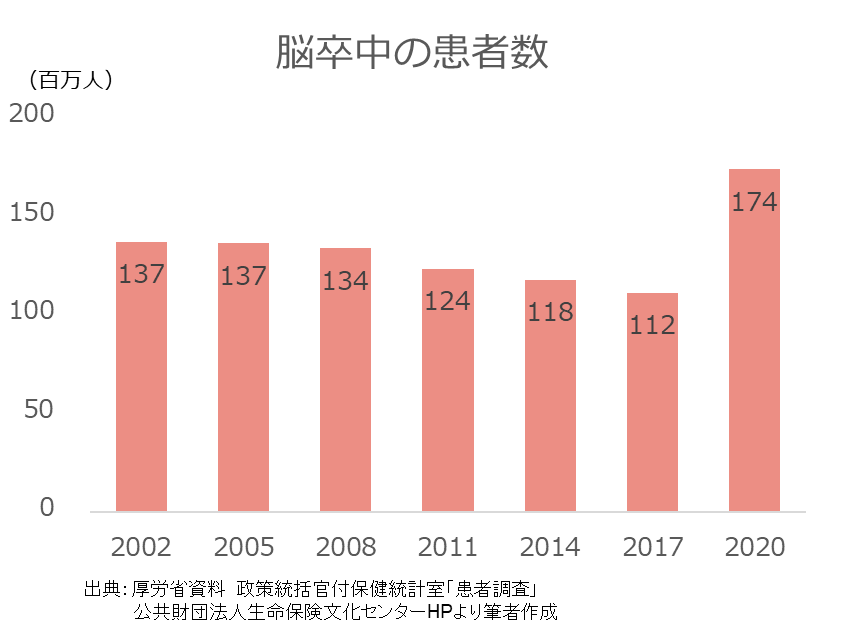
2020年時点では、国内の脳卒中患者は、約174万人となっています。
また脳卒中による死亡率が低下していることは、その後に後遺症を抱えて生活する方が増えているということでもあります。
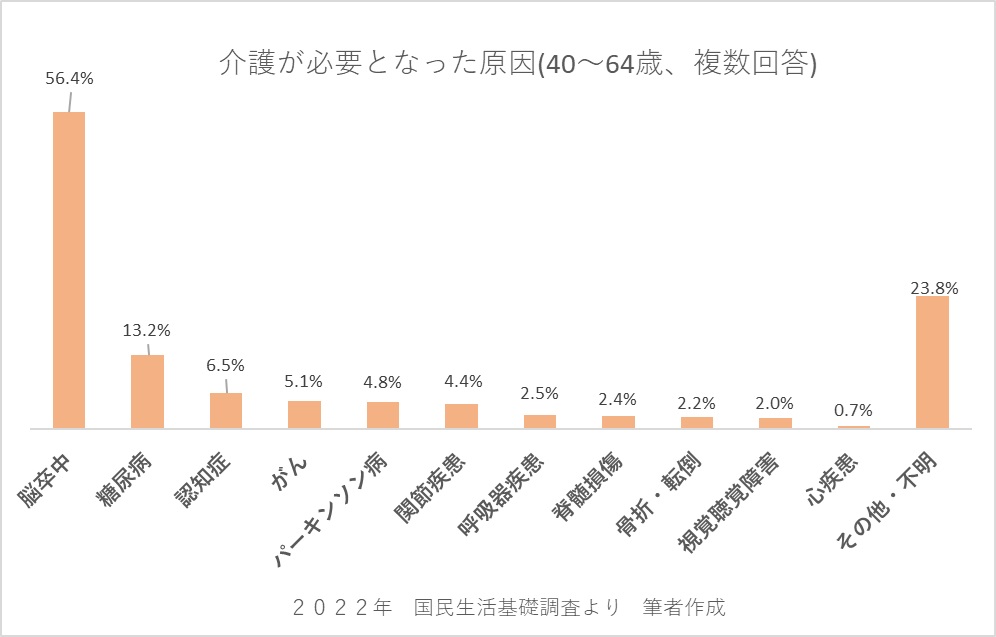
40歳〜64歳の2号被保険者の方が、介護が必要となった原因でもっとも多い疾患は、脳卒中(56.4%)です。
【改善事例あり!】脳卒中とは?どこよりもわかりやすく解説します!
脳梗塞の入院期間を左右する主な要因

この章では「脳梗塞の入院期間を左右する主な要因」を紹介します。
脳梗塞の原因や症状の程度が違うと、入院日数は大きく異なります。
患者様やご家族様が知っておくと、退院までの見通しがつきやすいです。
脳梗塞 入院期間の情報を押さえると、スムーズなリハビリの準備が可能です。
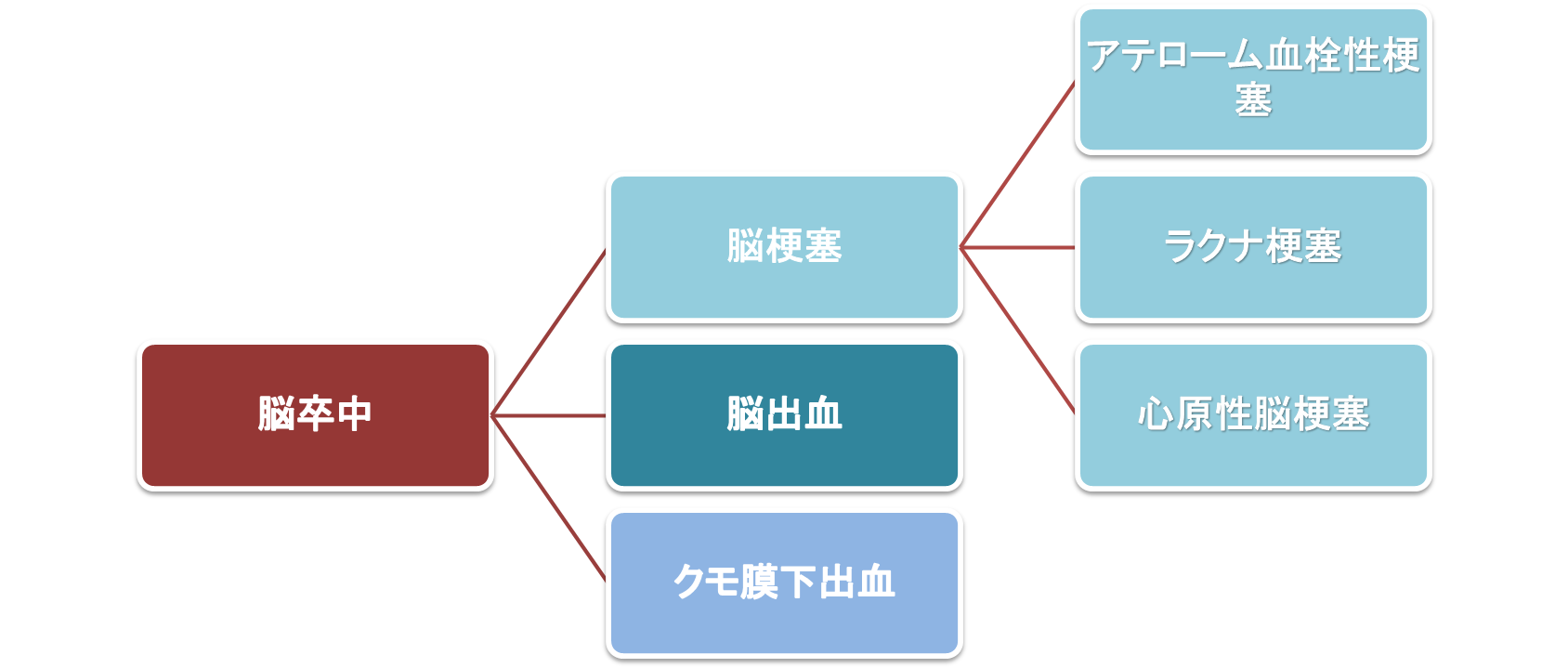
脳梗塞の種類と治療法の違い
脳梗塞は原因別に治療方針が変わるため、入院期間にも影響します。
原因とは、ここでは脳内の血管が詰まる仕組みを指します。
- ラクナ梗塞:小さな血管が詰まる。
- アテローム血栓性脳梗塞:動脈硬化が原因で大きな血管が詰まる。
- 心原性脳塞栓:心臓の病気が原因で血管が詰まる。
このほか近年、ラクナ梗塞やアテローム性血栓性脳梗塞と関連性が深いBAD型脳梗塞という病態も注目されています。
↓↓↓BAD型脳梗塞については、こちらの記事をご覧ください。
【早期発見が大切!】脳梗塞(BAD)の特徴と対応策をわかりやすく解説
各タイプによって合併症リスクや経過観察の長さが変わります。
その結果、入院期間にも差が出やすいです。
- アテローム血栓性脳梗塞は動脈硬化が強い場合が多く、再発予防に時間を要します。
- ラクナ梗塞は病変が小さく、比較的短期で退院できる可能性があります。
- 心原性脳梗塞は心臓の管理が不可欠で、治療期間が長引く傾向があります。
治療が早期に始まると合併症を抑え、入院日数を短縮しやすいです。
症状の軽度・重度と入院期間の目安
症状の度合いは脳の損傷範囲に左右されるため、入院期間の予測に考慮されます。
軽症では早期リハビリが可能で、比較的短期の入院が多いです。
- 軽度: 急性期病院で数週間~1カ月程度の治療とリハビリを受け、自宅退院するケースもあります。
リハビリ専門の病院へ転院し、リハビリを受ける場合にも1~2カ月程度で退院する場合があります。
- 重度: 麻痺や言語障害、高次脳機能障害が強い場合はリハビリ専門の病院へ転院後3カ月以上の入院となるケースが多いです。
状態が重度でも専門的リハビリを継続することで、身体機能等の回復につながる場合があります。
患者様の年齢や合併症の有無、社会的背景
年齢が高い場合や既往歴があると体力がや筋力の低下が起こりやすく、入院期間が延びる要因になりやすいです。
また合併症のある患者様は複数の治療を要し、入院期間が延びる傾向があります。
急性期病院での入院期間と治療の流れ

この章では急性期病院の入院から退院までの大まかな流れをご紹介します。
入院時の費用負担を軽減する情報もお伝えできればと思います。
急性期の特徴とリスク管理
急性期では発症から数日の管理が回復に大きく影響すると言われています。
なぜでしょうか。
それは、治療が遅れると、再度血管が詰まってしまうリスクが高まるからです。
- 血圧や血糖値の安定化
- 呼吸や循環状態の管理
- リハビリ開始時期の見極め
- 早期治療によって、後遺症を軽減する可能性が高まります。
初期症状に気づいたら、速やかに救急車を要請しましょう。
代表的な治療方法とリハビリ開始のタイミング
治療は血栓溶解療法などが中心で、状態に応じて方法が異なります。
これは、一人ひとり、体調や発症時期によって最適な治療法が異なるからです。
- 血栓溶解療法(rt-PA療法):組織プラスミノゲン活性化因子という薬物を用いて血栓を溶解する治療です。
- 血栓回収療法:専用のカテーテル(細い管)を用いて物理的に血栓を取り除く方法です。
- リハビリ:リハビリの開始時期は、医師と相談して決まります。
適切な治療後は、リハビリを早期に始めると効果を高めやすいです。
急性期の入院費用と保険制度の活用
急性期には高額な医療費がかかりやすいです。
これは、検査や手術など集中治療が多く、費用が一時的に膨らむからです。
- 高額療養費制度を申請すると自己負担が減ります
- 限度額適用認定証を提示すると、窓口支払いが軽減します
- 民間保険の特約があれば追加保障を受けられます
- 制度を活用しないと治療費用が家計を圧迫する恐れがあります。
- ソーシャルワーカーに早めに相談し、最適な制度を利用しましょう。
回復期リハビリテーション病棟での入院期間とリハビリ内容

回復期リハビリテーション病棟での入院期間や、集中リハビリの流れを解説します。
退院後の生活へ向けた準備ポイントも示します。
費用対策の選択肢もまとめます。
ここでは専門家視点で、実践的に活用できる内容を提供します。
回復を最大化し、日常生活に早く戻れる手がかりを得られます。
回復期のゴールとリハビリプログラム
回復期では、日常生活における自立度を高めることが重要です。
自立度が上がると患者様のQOLが上昇し、ご家族様の負担も軽減します。
- 起き上がりや立ち上がりの練習で、筋力の強化や動作の再獲得を目指します。
- 歩行練習では、歩行動作の再獲得を目指すとともに移動範囲を拡大します。
- 上肢の機能回復を目指すトレーニングで、日常生活動作の再獲得を目指します。
こうしたプログラムを継続すると、退院後に必要な生活力が身に付きやすいです。
専門職と協力し、最適なリハビリを行うと高い効果を得られます。
ご家族様との連携と日常生活動作の獲得
回復期の入院生活では、ご家族様との連携が大切です。
適切な声かけやサポート体制が、患者様のモチベーションを維持します。
ご家族様もリハビリ現場に参加することで、退院後の生活を見通しやすいです。
入院・通院期間の目安と支援制度の選択肢
回復期リハビリ病棟の入院は、急性期より長期化しやすいです。
在院期間が2カ月以上になることも多く、費用負担が嵩むと言われています。
- 平均在院日数は約2〜3カ月です
手続きが複雑なときは、ソーシャルワーカーに相談すると良いです。
公的制度を最大限に使い、費用負担を抑えると安心してリハビリに集中できます。
手続きが複雑なときは、ソーシャルワーカーに相談すると良いです。
退院後の生活と再発予防への備え

退院直後は生活の変化が大きいです。
特に退院後2カ月間は様々な調整が必要となることが多いです。
加えて再発を防ぐには、早期の対策が必要です。
この章では在宅と外来リハビリの違いや、ご家族様のサポート方法を示します。
さらに生活習慣を整える重要性を解説し、実行しやすい対策をご提案します。
再発予防につながる知識をつけて、安心して退院を迎えましょう。
在宅リハビリと外来リハビリの違い
在宅か外来かを正しく選ぶと、退院後の回復を高めやすいです。
移動手段や専門スタッフの有無が異なるため、得られる支援が変わります。
- 在宅リハビリでは、自宅環境に合わせた練習ができます
- 外来リハビリでは、専門機器や集中的なプログラムを利用できる場合があります。
- 移動が困難な場合、外来通院が負担になる恐れがあります
- この場合は、訪問リハビリを導入すると、移動負荷を減らしながら専門的なケアを受けられます
選択肢を把握し、患者様の状態に合う方法を組み合わせると効果的です。
ご家族様や医療関係者と検討し、最適なリハビリ形態を決定しましょう。
ご家族様によるサポート体制の整え方
家族の支援が適切だと、患者様はモチベーションを維持しやすいです。
心の支えや日常生活の補助があると、リハビリを続けやすくなるからです。
- 住宅改修を行い、安全に動き回れる空間を確保します
- 介護保険サービスを利用し、専門職の力を借りながら負担を減らします
- 日常生活での声かけや見守りを継続し、患者様の不安を軽減します
- 家族の負荷が増え、心身に影響が出る場合があります
- ケアマネジャーや地域包括支援センターと連携して、適切な支援を受けましょう
対策を検討し、無理なく続けられる体制を築くと、患者様の回復が促がされやすくなります。
家族だけで抱え込まず、早めに周囲のサポートを活用してください。
再発を防ぐための生活習慣の見直し
生活習慣を改善すると、脳梗塞の再発率の低減につながります。
食事や運動、薬の管理を行うことで、再発のリスクが再び高まることを抑えられます。
- 塩分や脂質を控えたバランスの良い食事を心がけます
- 適度な運動で血流を促進し、体重を安定させます
- 服薬管理を徹底し、薬の飲み忘れを防ぎます
- 注意:血圧や血糖値を放置してしまうと再発リスクが急増する恐れがあります。
- 管理が難しい場合は、看護師や薬剤師に相談してください。
適切な食事と運動を継続し、血管や心臓への負担を減らすことでリスクを軽減します。
習慣を見直すと、健康を維持しやすくなります。
長期的なリハビリ支援と相談先の活用

ここでは、長期的なリハビリ支援と相談先の活用方法を解説します。
退院後も継続的に専門的なリハビリを受けると、回復を継続しやすいです。
最適な専門家や制度を把握すると、安心して生活を続けやすくなります。
地域包括支援センターやケアマネジャーとの連携
地域の窓口に早めに相談すると、患者様に合う支援を整えやすいです。
各種サービスを紹介し、リハビリや生活面を総合的にサポートするからです。
- 地域包括支援センターとは、高齢者や障害がある方を支える機関です
- ケアマネジャーとは、介護保険の計画を作り支援を調整する専門家です
- 相談せず放置すると、必要なサービスを逃す可能性があります
- 病院のソーシャルワーカーに相談し、地域機関を紹介してもらいましょう
こうした連携を活用すると、自宅復帰後もリハビリを続けやすくなります。
専門職と連携し、長期的な視点で計画を立てることが安心につながります。
自費リハビリ施設のメリットと活用法
保険適用外の自費リハビリ施設では、より専門的かつニーズに応じた個別のリハビリテーションプログラムを提供することが可能です。
これにより、お客様は自身のペースとニーズに合わせた治療を受けることが可能です。
- マンツーマン指導:個々のお客様に一対一でじっくり関わることで最適なサポートを提供します。
- 先端技術の活用:神経の再構築に有効なロボットを使用した効果のあるリハビリテーションを導入することが可能です。
- スタッフの資格・経験:高度な専門知識を持つスタッフによる質の高いリハビリの提供が可能です。
自費リハビリ施設では、設備の充実度や通いやすさなども重要な選択基準となります。
脳神経リハビリセンターで行っているリハビリの例をご紹介します。
脳神経リハビリセンターでは身体機能の向上及び日常生活動作の改善や生活の質の向上につながるリハビリを提供しています。
【発症後4ヵ月】80歳代・男性・脳梗塞・左片麻痺の改善事例
その後、通所リハビリと他施設での自費リハビリも取り組まれていました。
介護保険の認定まで時間を要するため、早期のリハビリ開始を希望されており、インターネットで当リハビリセンターを知っていただき、利用開始いただきました。
現在は20cmの段差も杖を使わず、昇り降りができるようになっています。
狭い足幅でもバランスをとれるようになったことで、歩行の安定性がさらに向上しました。
現在は『最寄りの駅まで歩ける』ようになり、目標を達成されました!
歩行速度も時速2.5km/hに達しています。
↓↓↓詳しくは、こちらをご覧ください。
【発症後4ヵ月】80歳代・男性・脳梗塞・左片麻痺の改善事例②
毎月先着5名様限定で無料体験を実施しておりますのでお早めにどうぞ!
困ったときの相談先・サービス
相談先を知っておくと、問題が起きても迅速に対処できます。
医療機関や行政サービス、専門施設など多面的な支援を受けられるからです。
- 医療機関: 主治医や病院のソーシャルワーカーに相談すると、必要な手続きを助けてもらえます
- 行政サービス: 地域包括支援センターや市役所の福祉担当で情報を得られます
- リハビリ専門施設: 自費プログラムで集中的に機能回復を目指せます
どこに連絡をすれば良いか分かっていれば、タイミングを逃さずに済みます。
ソーシャルワーカーや地域のケアマネジャーを通じて、最適な窓口を教えてもらいましょう。
こうした情報をあらかじめ整理しておくと、緊急時にも落ち着いて行動できます。
スムーズに支援を受けるため、普段から複数の窓口を把握しておくと良いです。
まとめ

ここまで読んでくださり、ありがとうございました。
脳梗塞の入院期間は急性期~回復期の治療やリハビリ内容、退院後の生活サポートの状況によって変わります。
不安なく準備できるように、各段階をまとめました。
長期的なリハビリ支援や相談先を理解しておくことで、回復の道筋をより明確に描けるはずです。
ぜひ、実践に活かし、専門家やご家族様と協力し、安心して日常へ復帰してください。
この記事が、皆様のお役に立てば、幸いです。
本記事でもお悩みを解決できない場合は、ぜひ弊社までご相談ください

弊社では経験豊富なセラピストが、ロボットやAIによる最新のリハビリを駆使してサポートさせて頂きます。
・維持ではなく、改善をしたい
・横浜八景島シーパラダイスや山下公園を装具や杖なしで歩けるようになりたい
このようなお悩みを持つ方はぜひお問い合わせください。
この記事を書いた人

中田 裕
理学療法士 / 認定理学療法士(脳卒中 / 管理・運営)
2003年に理学療法士免許を取得。回復期、維持期、外来、デイケア、地域支援事業でのリハビリを経験。小児から老年期に至るまで幅広くリハビリに携わり、中でも脳血管疾患や神経難病の患者のサポートを精力的に実施。2013年にボバース認定基礎講習会を修了、2015年には認定理学療法士(脳卒中)及びNST専門療法士を取得。2024年11月より脳神経リハビリセンターに勤務。
私は「利用者様の想いをかたちにするリハビリ」を大切にしています。運動のプロフェッショナルとして根拠に基づき、利用者様とともに最善の結果に到達できるよう努力していきたいと思います。皆様との出会いを楽しみにしております。