お知らせ
NEWS


脊柱管狭窄症の「痛みやしびれが治らない」と諦めていませんか?
多くの患者様が、誤った運動や姿勢で症状を悪化させています。
しかし、正しい知識とリハビリ専門職の視点を取り入れることで “機能を取り戻す”改善可能です。
この記事では、自宅でできる安全な運動と生活改善法を詳しくお伝えします。
脊柱管狭窄症とは?

背骨(脊椎)の内部には脳から続く脊髄(神経の束)が通る「脊柱管」というトンネル状の空間があります。
脊柱管は前かがみで拡がる、腰を反ると狭まるという特徴があります。
脊柱管狭窄症とはこの脊柱管が狭くなることで脊髄が圧迫され、痛みやしびれを引き起こす病気です。
この章では、脊柱管が狭くなる仕組みと部位ごとの特徴、代表的な症状の理由について解説します。
脊柱管が狭くなる「仕組み」
前述の通り、脊柱管とは、脊椎の中央を縦に通る神経のトンネルです。
ここを通る神経は脳から続いていて、脊髄と言います。
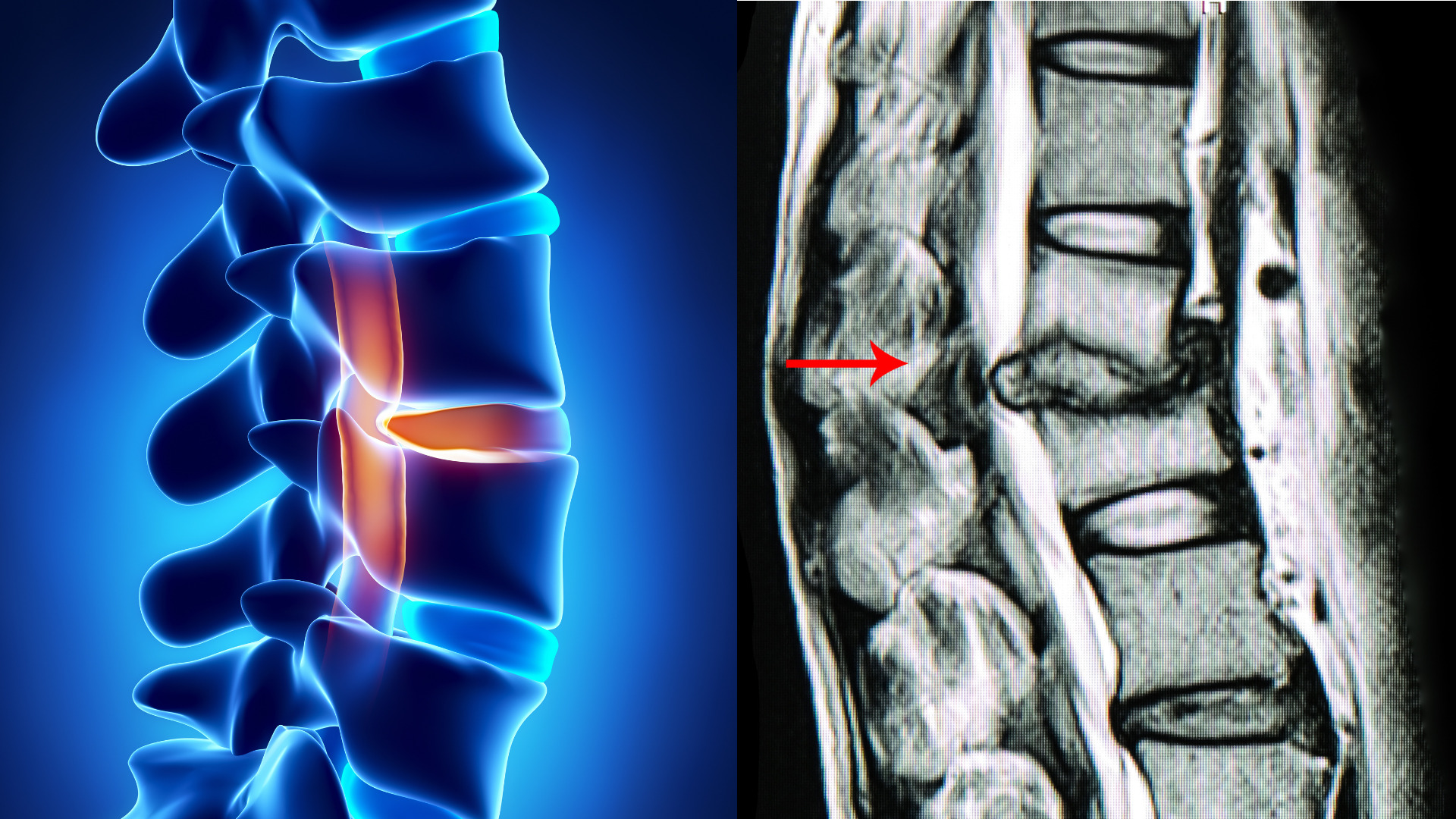

加齢や生活習慣の影響により、以下の部位に構造的な変化が起こります。
- 椎間板(ついかんばん):背骨のクッション
加齢により弾力を失い、潰れることで神経を圧迫します。 - 椎間関節(ついかんかんせつ):背骨同士のつなぎ目
変形や炎症によって骨の棘(骨棘)が生じ、神経の通り道を狭めたり、神経を刺激します。 - 黄色靭帯(おうしょくじんたい):脊柱管の後方を覆う靭帯
加齢や姿勢の影響で厚くなり、脊柱管を圧迫します。
↓↓↓脊柱管狭窄症の原因については、こちの記事もご参照ください。
脊柱管狭窄症の原因を徹底解説!【頸部・胸部・腰部の違いと改善法】
このような変化が重なることで脊柱管を通る脊髄の圧迫が進行し、痛みやしびれが現れます。
症状の特徴として立位や歩行時に悪化し、前かがみで楽になることがあります。
腰部・頚部・胸部で異なる症状の特徴
脊柱管狭窄症は部位により原因と症状が異なります。
どの部分で脊髄が圧迫されるかによって、出る症状が変わります。
- 頚部脊柱管狭窄症:腕や手のしびれや脱力感が生じ、箸が使いにくいなどの細かな動作障害がみられます。
- 胸部脊柱管狭窄症:まれですが、歩行中に両足が重く感じたり、体幹のバランスが崩れやすくなります。
- 腰部脊柱管狭窄症:お尻や脚にしびれ・痛みが出て、長く歩けない「間欠性跛行(かんけつせいはこう)」が代表的です。
姿勢や体位によって脊柱管の広さは変化し、前かがみ姿勢で症状が軽減する理由もここにあります。
頚部・胸部・腰部いずれの狭窄も、放置すれば、一部のケースでは歩行障害や手足の麻痺に進行するおそれがあります。
排尿障害や下肢の麻痺がある場合は手術が適応となる場合がありますが、状態によっては保存療法(薬物療法・運動療法など)で改善が期待できます。
改善が期待できる理由とは?
脊柱管そのものを広げることは難しいものの、筋肉・血流・神経の働きを整えることで症状を緩和できる可能性はあります。
リハビリでは、筋の緊張を緩め、関節の動きをよくすることにより、痛みの原因となる神経圧迫の症状軽減を図ります。
特に、腰部周囲の筋肉(体幹・殿筋・股関節)を柔らかく保ち、神経への負担を減らすことが、症状を改善する鍵です。
また、姿勢や歩行の癖を修正することで、再発を防ぎながら機能回復が期待できます。
このように、正しいリハビリを継続すれば、「治らない」と感じていた痛みも、少しずつ軽減し、再び快適な生活へと近づける可能性があります。
- 脊柱管狭窄症は神経圧迫による慢性疾患です。
- 腰部・頸部・胸部で症状が異なり、生活動作に影響を与えます。
- リハビリでは、痛みやしびれを軽減し再発を予防を目指します。
脊柱管狭窄症の原因を正しく知る|“痛みの正体”はどこから来るのか


脊柱管狭窄症の痛みやしびれは、単なる加齢だけでなく、骨・筋肉・血流・生活習慣など複数の要因が重なって生じます。
この章では、構造・機能・生活習慣の3つの観点から原因を整理し、どのように症状が悪化するのかをわかりやすく説明します。
原因を正しく理解することが、最も効果的なリハビリ法を見つける第一歩です。
構造的原因|骨・靭帯・椎間板の変化
脊柱管の構造は、骨・靭帯・椎間板によって守られています。
しかし、長年続けている運動や動作(例:家事などの立ち仕事、屈んでの作業)や、加齢により、これらの組織に変化が起き、神経を圧迫する要因となります。
代表的な構造的変化には、以下のようなものがあります。
- 靭帯の肥厚(ひこう)による神経圧迫。
- 骨棘(こつきょく:骨のトゲ)が形成され、神経を刺激。
- 椎間板が潰れて突出し、神経の通り道を狭くする。
これらの変化は自然な老化過程の一部ですが、背骨のアライメント(骨の並び)が崩れることで狭窄が進みます。
日常的に長時間の前屈姿勢や猫背姿勢を続けることも、脊柱への圧を高める原因となります。
機能的原因|筋力低下と姿勢バランスの崩れ
構造的な問題に加えて、筋肉のバランスや姿勢の崩れも狭窄を悪化させる大きな要因です。
体幹や殿筋(でんきん:お尻の筋肉)が弱くなると、腰への負担が増え、神経圧迫が起こりやすくなります。
特に以下のようなケースでは注意が必要です。
- 長時間のデスクワークで背中が丸まり、猫背が慢性化している。
- 腹筋や背筋が弱く、骨盤が後ろに傾いている。
- 反り腰が強く、腰椎の一部に負担が集中している。
これらは、神経を直接圧迫するわけではありませんが、血流の滞りや姿勢の崩れによって症状を慢性化させます。
理学療法では、筋肉のバランスを整え、姿勢の再教育を行うことで根本改善を目指します。
生活習慣要因|運動不足と血流低下
日常生活の習慣も、脊柱管狭窄症の進行に大きく関わります。
特に、運動不足・冷え・睡眠不足は、血流を悪化させ神経の回復を妨げます。
その結果、軽度のしびれが慢性的な痛みに変化してしまうこともあります。
- 1日の大半を座って過ごす生活。
- 冷房環境下での長時間作業による血行不良。
- 睡眠不足による自律神経の乱れ。
「温める と 冷やす」の判断に迷う方も多いですが、急性期(痛みが強い時)は冷やす、慢性期は温めるが基本です。
ただし、自己判断で過度に温めると炎症を悪化させる恐れがあるため、症状の経過を確認しながら行うことが重要です。
- 構造の変化(骨・靭帯・椎間板)は神経を圧迫する直接的要因。
- 筋力低下や姿勢の崩れは、間接的に症状を悪化させる。
- 生活習慣の見直しで、血流と神経の回復を促進できる。
↓↓↓脊柱管狭窄症の原因については、こちの記事もご参照ください。
脊柱管狭窄症の原因を徹底解説!【頸部・胸部・腰部の違いと改善法】
脊柱管狭窄症の改善法|“運動・姿勢・生活”の3本柱で症状を軽減


脊柱管狭窄症の改善には、「運動」「姿勢」「生活習慣」の3つを整えることが欠かせません。
痛みを完全に取り除くことは難しくても、神経への負担を減らし、再び歩ける生活を目指すことは十分可能です。
この章では、リハビリ専門職が現場で実践しているエビデンスに基づく改善アプローチを紹介します。
運動療法|安全に続けられる筋トレ・ストレッチ
運動療法は、脊柱管狭窄症の改善における基本です。
ただし、誤った動きは症状を悪化させるため、正しいフォームと負荷管理が重要です。
特に以下の3つの運動は、安全かつ有効なセルフケアとして推奨されています。
- 体幹安定化エクササイズ:ドローインなどで腹圧を高め、腰椎の安定性を向上させます。
- 股関節周囲の柔軟性改善:殿筋や腸腰筋をストレッチすることで骨盤の傾きを整え、腰部の負担を軽減します。
- 下肢筋の血流促進運動:つま先上げやアキレス腱伸ばしで血行を促進し、神経への酸素供給を高めます。
リハビリ専門職は、これらを痛みの強さや姿勢に合わせて調整します。
痛みを我慢して行うのではなく、「心地よく伸びる程度」で止めるのが安全の目安です。
もし運動中に足のしびれや強い痛みが出た場合は、一度中止し、専門家に相談してください。
姿勢指導|脊柱への負担を減らす日常動作
普段の姿勢や動作は、脊柱への負担を大きく左右します。
立位・座位・歩行のいずれも、少しの意識で痛みの出方が変わります。
特に、次のようなポイントを意識すると効果的です。
- 立位姿勢:お腹を軽く引き上げ、骨盤を前後どちらにも傾けすぎないように立つ。
- 座位姿勢:深く腰をかけ、背筋を軽く伸ばす。(クッションで骨盤を支えると安定しやすいです)
- 歩行姿勢:小股でリズム良く歩き、腰を反らさずに体幹をまっすぐ保つ。
デスクワーク中は、モニターの高さを目線と同じに保つと首や背中への負担を軽減できます。



生活習慣改善|血流を整え、再発を防ぐ
生活習慣の見直しは、痛みの軽減と再発防止に欠かせません。
特に、血流を良くし、神経への酸素供給を保つことが重要です。
以下の3つを日常に取り入れてみましょう。
- 入浴・温熱療法:38〜40℃のお湯で10分程度温めると筋肉の緊張が緩和します。
- 睡眠姿勢とマットレス選び:横向き寝で膝の間に枕を挟むと、腰椎の圧迫が軽減します。
- ストレス管理:強いストレスは交感神経を刺激し、痛みを感じやすくするため、深呼吸や軽い運動で心身を整えることが効果的です。
「温める・動かす・整える」この3つを組み合わせることで、脊柱管狭窄症の症状は段階的に改善していきます。
- 運動は“安全第一”で、痛みのない範囲で行う。
- 姿勢改善は、日常生活全体に意識を広げることが重要です。
- 生活習慣の見直しで、血流と神経の働きを取り戻しましょう。
やってはいけない運動・注意すべき習慣|改善を妨げる落とし穴


脊柱管狭窄症の改善を目指すうえで大切なのは、「何をするか」と同時に「何を避けるか」を知ることです。
間違った運動や生活習慣は、せっかくの努力を無駄にするだけでなく、症状を悪化させる原因にもなります。
この章では、注意すべき運動や生活動作、そして医療介入が必要なサインについて解説します。
悪化を招くストレッチ・姿勢
一見、柔軟性を高める目的で行っているストレッチでも、やり方を誤ると症状を悪化させます。
特に「腰を反らせる動き」は、神経を通るスペースをさらに狭くし、痛みを強める原因になります。
- ブリッジや背筋反らしなど、腰椎を過度に伸ばす運動。
- 痛みを我慢して前屈するストレッチ。
- 長時間立ち続ける、または反り腰姿勢を保つ立位姿勢。
このような動作を繰り返すと、腰部の神経圧迫が強まり、間欠性跛行(歩行時の痛みやしびれ)が出現しやすくなります。
ストレッチを行う際は、「伸ばす感覚が心地よい範囲」で止めることが大切です。
また、体を温めてからゆっくり動かすことで、筋肉の柔軟性が高まり、けがのリスクを防げます。
間違った自己流トレーニングのリスク
インターネットや動画を参考に、独自の方法でトレーニングを行う方も増えています。
しかし、原因を正しく理解せずに負荷をかけると、かえって神経の圧迫を強める危険性があります。
- 「体幹を鍛えれば治る」と誤解し、過剰な腹筋運動を行う。
- 痛みがあるのに無理に歩き続け、神経の炎症を悪化させる。
- 自己判断でマッサージを繰り返し、筋膜や神経を刺激しすぎる。
運動は「痛みを取る」ためではなく、「体の動きを整える」ために行うものです。
痛みを感じる動作は避け、理学療法士、作業療法士などの専門家の指導を受けながら、安全に実践することが望まれます。
医療介入が必要なサイン
症状が進行すると、神経が強く圧迫され、日常生活に大きな支障をきたす場合があります。
次のようなサインが見られた場合は、早めに医療機関を受診してください。
- 排尿や排便がしづらくなる、または失禁が見られる。
- 足に力が入らない、またはつまずきやすくなる。
- 夜間も痛みが強く、休息を取っても改善しない。
これらの症状は、神経障害が進行している可能性を示す重要なサインです。
放置すると、回復までに時間がかかるため、早期の医師とリハビリ専門職の連携が必要です。
- 反り腰や強いストレッチは神経圧迫を悪化させる。
- 自己流トレーニングはリスクを伴うため、専門家の指導が重要。
- しびれや脱力感などが現れたら、早めに医療機関を受診する。
まとめ|“狭窄を広げる”のではなく“機能を取り戻す”ことが改善の鍵


脊柱管狭窄症は、構造的な変化を完全に元に戻すことは難しい病態です。
しかし、神経や筋肉、血流の働きを取り戻すことで、痛みやしびれを大きく改善することができます。
ここからは、改善のゴール設定と自費リハビリでの具体的な取り組み、そして患者様・ご家族様へのメッセージをお伝えします。
改善のゴール設定を変えよう
「完治を目指す」よりも、まずは「痛みを軽減し、再び歩ける生活を取り戻す」ことを目標にすることが重要です。
脊柱管の形そのものを広げることは難しくても、神経の血流改善や姿勢の最適化で症状を緩和できます。
理学療法では、次のような段階的リハビリを想定して進めていきます。
- 1〜2か月目:痛みのコントロールと姿勢の安定。
- 3〜4か月目:筋力と柔軟性を回復し、歩行距離を拡大。
- 5〜6か月目:再発防止を目的とした動作・生活動作の定着。
改善の過程で一時的に痛みが増すこともありますが、適切なアプローチを継続すれば回復の方向に向かいます。
焦らず、段階的に体の機能を取り戻す意識を持つことが大切です。
自費リハビリでのアプローチ事例
自費リハビリでは、保険制度の制約を受けずに、一人ひとりの状態に合わせた改善プログラムを提供できます。
特に、継続的な動作分析や筋活動の再教育が可能で、神経機能の回復を促します。
- 姿勢や歩行を動画で分析し、痛みの原因動作を特定。
- マンツーマンでのリハビリにより、個別に最適化した運動指導を実施。
- HAL®などのロボット型トレーニング機器を用い、神経と筋の協調を高める。
これらの取り組みにより、神経伝達が促進され、再び「歩ける」「立てる」「動ける」身体機能の回復が期待できます。
脳神経リハビリセンターのリハビリによる改善事例をご紹介します。
【発症30年】80代女性・YM様・慢性腰痛・両膝関節痛(術後)・右肩関節痛の改善事例
屋外での歩行や日常生活動作にも不安があり、ご家族の紹介で当施設をご利用いただきました。
腰痛、両足のむくみ、右肩関節痛が軽減しました。
姿勢も良くなり、杖なし歩行もふらつきが少なくなり日常生活の不安が軽減しました。
また、両膝の動きが改善されたことで今までできなかった床からの立ち上がり動作が支持物を使用して可能になりました。
↓↓↓詳しくは、こちらをご覧ください。
【発症30年】80代女性・YM様・慢性腰痛・両膝関節痛(術後)・右肩関節痛の改善事例
↓↓↓自費リハビリ選びにお困りの方は、是非こちらの記事をご覧下さい。
【2025年版】自費リハビリの料金相場と選び方をわかりやすく徹底解説!
患者様・ご家族様へのメッセージ
脊柱管狭窄症は、決して「治らない病気」ではありません。
重要なのは、痛みを恐れて動かないことではなく、「正しい方法で動かすこと」です。
適切なリハビリと生活改善を積み重ねることで、確実に日常生活の質は向上します。
- 諦めずにリハビリを継続することで、神経の働きは回復する。
- ご家族様の支えが、心理的安定とリハビリの継続意欲を高める。
- 正しい知識と専門家の支援を得ることで、再び自立した生活を取り戻せる。
“狭窄を広げる”のではなく、“機能を取り戻す”ことこそが、本当の改善の鍵です。
リハビリ専門職は、その第一歩をともに歩むパートナーとして、皆様をサポートいたします。
本記事でもお悩みを解決できない場合は、ぜひ弊社までご相談ください


弊社では経験豊富なセラピストが、ロボットやAIによる最新のリハビリを駆使してサポートさせて頂きます。
・維持ではなく、改善をしたい
・青葉城址公園や松島へ家族と観光したい
このようなお悩みを持つ方はぜひお問い合わせください。
↓お問い合わせはこちらから
>>仙台付近にお住いの方
>>東京にお住いの方
>>神奈川にお住いの方
>>名古屋付近にお住いの方(緑区の店舗)
>>名古屋付近にお住いの方(中区の店舗)
>>大阪付近にお住いの方(旭区の店舗)
>>大阪付近にお住いの方(北区の店舗)
Instagramでも最新のリハビリ情報を発信しています。
毎月先着5名様限定で無料体験を実施しておりますのでお早めにどうぞ!
この記事を書いた人


髙橋 克弥
理学療法士
2015年に理学療法士免許を取得。一般病院に勤務。
回復期病棟、一般・療養病棟、地域包括ケア病棟、外来リハビリといった様々なステージでのリハビリ業務を経験。学会参加や学会発表も経験。脳血管疾患、運動器疾患など多くの患者様やその御家族に携わる。
2022年からクリニックに勤務。
国際マッケンジー法認定セラピスト取得。再生医療立ち上げメンバーとして携わる。
2024年から脳神経リハビリセンター仙台に勤務。
私は「お客様が主役」をモットーに皆様の希望に添えるリハビリを提供します。
自分の限界が利用者様の限界になるため、自分の限界を決めずに諦めず、試行錯誤しながら一人一人にあったリハビリプログラムを考えています。
脳神経リハビリセンター仙台に興味を持っていただいたお客様には後遺症をあきらめないで欲しいです。リハビリの可能性を知ってほしいと思います。当社のような自費リハビリ施設は、まだ東北地方ではほとんど知られていません。初回の無料体験プログラムを利用いただき、自分がどこまでよくなるか、可能性を感じてほしいと思います。
目標達成に向かって、共に進んで行きましょう。