お知らせ
NEWS

歩くと痛い、しびれる…脊柱管狭窄症の治療に迷っていませんか。
症状が続くと歩行距離が短くなり、生活の不安も大きくなりますよね。
本記事では保存療法・リハビリ・手術の違いと、今日からできる改善策を整理していきます。
ご自身に合う治療が明確になり、安心して前へ進んでいただければ幸いです。
脊柱管狭窄症とは?
背骨(脊椎)の内部には脳から続く脊髄(神経の束)が通る「脊柱管」というトンネル状の空間があります。
脊柱管は前かがみで拡がる、腰を反ると狭まるという特徴があります。
脊柱管狭窄症とはこの脊柱管が狭くなることで脊髄が圧迫され、痛みやしびれを引き起こす病気です。
この章では、脊柱管が狭くなる仕組みと部位ごとの特徴、代表的な症状の理由について解説します。
脊柱管が狭くなる「仕組み」
前述の通り、脊柱管とは、脊椎の中央を縦に通る神経のトンネルです。
ここを通る神経は脳から続いていて、脊髄と言います。
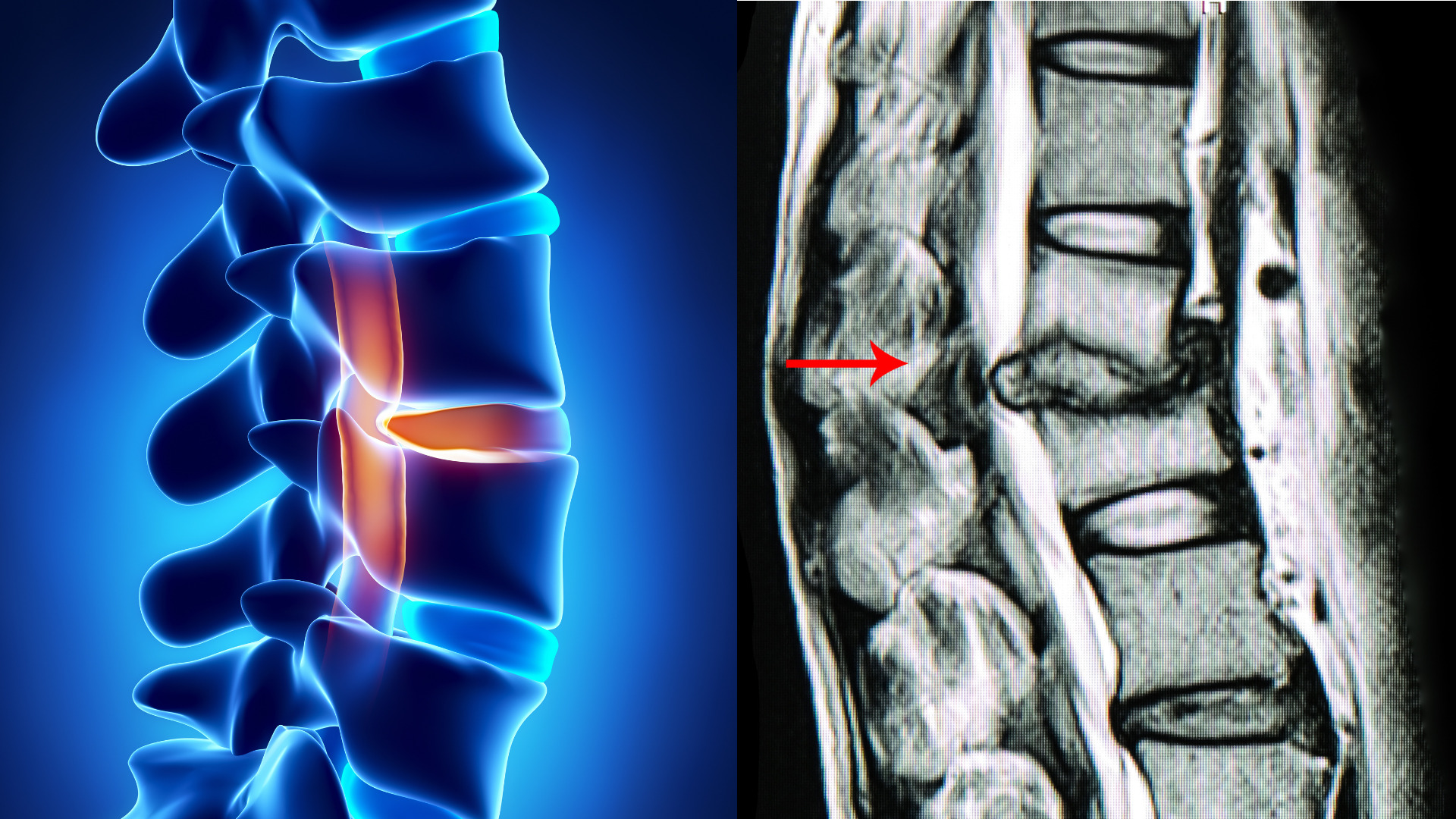
加齢や生活習慣の影響により、以下の部位に構造的な変化が起こります。
- 椎間板(ついかんばん):背骨のクッション
加齢により弾力を失い、潰れることで神経を圧迫します。 - 椎間関節(ついかんかんせつ):背骨同士のつなぎ目
変形や炎症によって骨の棘(骨棘)が生じ、神経の通り道を狭めたり、神経を刺激します。 - 黄色靭帯(おうしょくじんたい):脊柱管の後方を覆う靭帯
加齢や姿勢の影響で厚くなり、脊柱管を圧迫します。
↓↓↓脊柱管狭窄症の原因については、こちの記事もご参照ください。
脊柱管狭窄症の原因を徹底解説!【頸部・胸部・腰部の違いと改善法】
このような変化が重なることで脊柱管を通る脊髄の圧迫が進行し、痛みやしびれが現れます。
症状の特徴として立位や歩行時に悪化し、前かがみで楽になることがあります。
腰部・頚部・胸部で異なる症状の特徴
脊柱管狭窄症は部位により原因と症状が異なります。
どの部分で脊髄が圧迫されるかによって、出る症状が変わります。
- 頚部脊柱管狭窄症:腕や手のしびれや脱力感が生じ、箸が使いにくいなどの細かな動作障害がみられます。
- 胸部脊柱管狭窄症:まれですが、歩行中に両足が重く感じたり、体幹のバランスが崩れやすくなります。
- 腰部脊柱管狭窄症:お尻や脚にしびれ・痛みが出て、長く歩けない「間欠性跛行(かんけつせいはこう)」が代表的です。
姿勢や体位によって脊柱管の広さは変化し、前かがみ姿勢で症状が軽減する理由もここにあります。
頚部・胸部・腰部いずれの狭窄も、放置すれば、一部のケースでは歩行障害や手足の麻痺に進行するおそれがあります。
排尿障害や下肢の麻痺がある場合は手術が適応となる場合がありますが、状態によっては保存療法(薬物療法・運動療法など)で改善が期待できます。
改善が期待できる理由とは?
脊柱管そのものを広げることは難しいものの、筋肉・血流・神経の働きを整えることで症状を緩和できる可能性はあります。
リハビリでは、筋の緊張を緩め、関節の動きをよくすることにより、痛みの原因となる神経圧迫の症状軽減を図ります。
特に、腰部周囲の筋肉(体幹・殿筋・股関節)を柔らかく保ち、神経への負担を減らすことが、症状を改善する鍵です。
また、姿勢や歩行の癖を修正することで、再発を防ぎながら機能回復が期待できます。
このように、正しいリハビリを継続すれば、「治らない」と感じていた痛みも、少しずつ軽減し、再び快適な生活へと近づける可能性があります。
- 脊柱管狭窄症は神経圧迫による慢性疾患です。
- 腰部・頸部・胸部で症状が異なり、生活動作に影響を与えます。
- リハビリでは、痛みやしびれを軽減し再発を予防を目指します。
脊柱管狭窄症の治療は大きく2つ|保存療法・手術

この章では脊柱管狭窄症の治療全体像を整理し、保存療法と手術の違いをわかりやすく説明します。
治療の方向性を理解すると、ご自身に合う選択肢が見つけやすくなり、必要以上の不安を抱えずに進めます。
迷いやすい治療判断を丁寧に解説し、安心して検討できる情報をまとめます。
保存療法とは|薬物治療・運動療法・装具療法・神経ブロック注射の役割
保存療法は手術を行わずに症状の軽減を目指す治療です。
一般的には薬物治療やリハビリなどの運動療法、コルセットなどの装具療法、痛みを和らげるための神経ブロック注射が使われます。
薬の副作用が気になる場合は医師に相談すると、量や種類の調整で対応できる可能性があります。
リハビリテーションの位置づけ|症状緩和と再発予防の両立
リハビリは痛みを強めずに動ける範囲を広げ、日常生活の不便を減らす役割があります。
姿勢や歩き方を整えることで腰への負担が軽くなり、症状の再発予防にもつながります。
手術療法が検討されるケース|どこまでが保存、どこからが手術か
手術は保存療法で改善が乏しい場合や、歩行が大きく制限されている場合などに医師から提案されることがあります。
ただし、どなたも手術が必要というわけではなく、症状の程度や生活状況により判断は異なります。
不安がある場合はセラピストに相談すると、現状整理に役立つ情報を得られることがあります。
治療選択に迷ったときの判断基準(患者様の状態別ガイド)
治療に迷う場合は、症状が出る状況を具体的に振り返ることが助けになります。
- 動くと痛いが休めば改善する場合や歩行距離が極端に短い場合は医師へ早めの相談。
- 生活動作で困る場面が増えた場合はリハビリを併用。
整理しておくと医師の説明が理解しやすくなり、安心して選択につなげられます。
治療期間の目安と改善の流れ(一般的な経過)
保存療法やリハビリによる改善は、数週間から数か月かけて段階的に進むことが一般的です。
短期間で変化が乏しい場合でも、生活動作を見直すことで負担軽減が期待できます。
ご自身に合った方法を継続することで、前向きな変化を感じやすくなります。
リハビリでできること|今日から始められる実践改善

この章では脊柱管狭窄症のリハビリで何ができるのかを、具体的な姿勢や動作、セルフケアの方法として整理します。
薬や注射だけに頼らず、日常生活の工夫で症状を和らげたい患者様やご家族様に向けた内容です。
今日から取り入れやすいポイントを中心にご紹介します。
高齢者でも安全にできるストレッチと軽い運動
高齢の患者様でも、関節に負担をかけ過ぎない範囲でストレッチや軽い運動を行うことは大切です。
急に強い運動を始めるのではなく、まずは「気持ちよい範囲」で背中やお尻まわりをゆっくり伸ばします。
椅子に座ったまま膝を抱えるようにして背中を丸めるストレッチは、比較的安全で取り入れやすい方法です。
痛みが増える場合は一度中止し、運動量を減らしたり回数を少なくしたりして調整します。
↓↓↓ストレッチの方法について詳しくは、こちらの記事をご覧ください。
高齢者のための脊柱管狭窄症ストレッチガイド【歩行改善・痛み軽減】
痛みをやわらげる姿勢と動作の工夫(前かがみ姿勢・歩き方)
脊柱管狭窄症では、前かがみになると神経の圧迫がやわらぎ、痛みが軽くなることが多いと言われています。
そのため、少し前かがみ姿勢を保てる歩き方や、休み方を覚えると移動が楽になります。
- 買い物の際はシルバーカーやカートにつかまり前かがみで歩く。
- 長く歩くときは数分ごとに立ち止まり、前かがみで休む。
- 背筋を無理に反らさず、少し丸める意識で立つ。
無理に姿勢を「良くしよう」と反らし過ぎると痛みが強くなる場合があるため注意が必要です。
症状別の対処法(しびれ・間欠性跛行・腰痛)
症状の種類によって、楽になる姿勢や休み方が少しずつ異なります。
ご自身の症状に合った対処を知ることで、普段の生活が送りやすくなります。
- しびれが強い場合は、腰を少し丸めて座り、脚を投げ出さないようにする。
- 間欠性跛行※がある場合は、歩く→休む→また歩くというリズムを守る。
- 腰痛が中心の場合は、仰向けで膝を立てる姿勢で休む。
数分間の休息で症状は一時的に改善し、再び歩けるようになるといった症状です。
いずれの場合も、症状が急に悪化したときは自己判断だけに頼らず、医療機関へ相談することが大切です。
やってはいけない動作/避けたい生活習慣
脊柱管狭窄症では、背骨を強く反らす動きや、長時間同じ姿勢を続ける習慣は症状を悪化させる恐れがあります。
重い荷物を片側だけで持つ、反り腰で長時間立つなどの動作はできるだけ控えましょう。
「全く動かない」ことも筋力低下につながるため、痛みの少ない、無理のない範囲で体を動かす工夫が重要です。
自宅で続けるセルフケアのポイント(ご家族様がサポートできる点)
自宅でのセルフケアは、小さな工夫を積み重ねることで効果を発揮します。
ご家族様が声かけをしたり、無理のない範囲で一緒に体を動かしたりすることで、継続しやすい環境づくりにつながります。
痛みの変化や歩ける距離をメモしておくと、次回のリハビリや医師の診察時に役立ちます。
毎月先着5名様限定で無料体験を実施しておりますのでお早めにどうぞ!
手術が検討される場面を理解する

この章では脊柱管狭窄症で手術が話題に上がる場面を、医師の判断に踏み込みすぎない範囲で整理します。
患者様やご家族様が医師と相談する際に理解しやすくなるよう、セラピストの立場から役立つ視点をまとめます。
治療選択の混乱を防ぎ、安心して次の一歩につなげられることを目的としています。
手術が「話題に上がりやすい状況」とは
脊柱管狭窄症では保存療法を続けても改善が乏しい場合に、医師から手術が提案されることがあります。
歩行距離が極端に短くなる、生活動作で強い痛みが続くなど、日常の困りごとが増えた時に話題になりやすいです。
手術の目的は「機能回復や生活改善のため」であること
手術の説明では痛みを取ることに目が向きやすいですが、本来の目的は動きや生活の質を取り戻すことです。
「どの動作がつらいか」「何を改善したいか」を整理すると、医師の説明が理解しやすくなります。
無理に決断を急ぐ必要はなく、状態や生活状況を踏まえながら検討することが大切です。
手術前後のリハビリで大切になるポイント
手術前後のリハビリは安全に動くための基礎づくりや、日常生活への復帰に役立ちます。
手術後すぐに完治するわけではなく、段階的に回復するため無理のない範囲で動くことが重要です。
- 寝返りや起き上がりなど基本動作の練習。
- 痛みを避けながらの歩行練習。
- 生活に戻るための姿勢や動作の工夫・アドバイスをリハビリで行います。
手術を検討する際に整理しておくと役立つこと
医師との相談をスムーズにするために、症状や困りごとの整理が役立ちます。
「どの動作で痛むか」「どの姿勢が楽か」を記録しておくと説明しやすくなります。
生活で改善できる習慣が残っている場合は、リハビリを先に検討する選択肢もあります。
手術の相談をする前に、セラピストと話しておきたいこと
セラピストと相談すると、日常動作の工夫や症状の変化を整理しやすくなります。
- 生活動作で変えられる点が残っているか。
- 運動で改善しやすいタイプかどうか。
- 今のリハビリ内容が適切かどうか。
この整理が進むと医師への相談が明確になり、納得した判断につながります。
自費リハビリという第三の選択肢|継続ケアで改善をめざす

この章では自費リハビリの特徴と役割を、保険診療との違いに触れながら整理します。
患者様やご家族様が「選択肢として知っておきたいポイント」を明確にし、納得してリハビリを選べるようにまとめています。
改善に向けた継続ケアの考え方を知り、日常生活の安心につなげることを目的としています。
保険診療ではカバーしきれない課題とは(時間・回数・個別対応)
保険診療は必要最低限の支援が受けられる一方で、時間や回数に制限があるため十分に練習できない場合があります。
「もっと細かく見てほしい」「生活の動作まで相談したい」と感じる場面では自費リハビリが役立ちます。
自費リハビリで提供できるサポート(動作分析・生活改善の伴走)
当施設の自費リハビリでは90分間のマンツーマンリハビリで、姿勢や歩き方などの細かなクセを見つけて改善につなげます。
生活動作の中で痛みが出る場面を一緒に確認し、続けやすいホームエクササイズをLINE等を使用し個別に提案します。
- 姿勢や歩行のくせを丁寧にチェック。
- 症状に合わせた個別プログラムを作成。
- 生活の中の「できること」を増やす伴走型サポート。
高齢者でも改善が期待できる理由(安全性・段階的プログラム)
高齢者の方でも安全に取り組めるよう、負担の少ない運動から段階的に進めるプログラムを組み立てます。
身体の変化に合わせて調整しやすいため、無理なく継続できる点が大きな利点です。
痛みを避ける工夫を取り入れることで、日常生活の不安が減り前向きに取り組みやすくなります。
脳神経リハビリセンターの患者様の改善事例をご紹介します。
当センターの患者様の日常生活の変化やストレッチの効果をてお伝えいたします。
【【発症後10ヵ月】 60代女性・頚椎症性筋萎縮症の改善事例
右手の力が徐々に弱まり、右手で食事をとることも難しくなっていました。
2024年10月頃から週1回外来リハビリを受けていましたが、あまり変化を感じておりませんでした。
手術をせずにこれ以上悪くならず、また右手で食事をとりたいというお気持ちで当施設のご利用を開始されました。
上腕の力が改善したため、肩周囲に無理な力を入れずに肘を曲げることができるようになってきました。
腕を前上方へ上げることができるようになったため、体を後ろに傾ける代償動作も減ってきています。
手元が肩の上まで上がるため、手首や指に負担をかけずにスプーンを口元に持っていけています。
肩周囲と上腕の動きのバランスも改善したため、左右の肩の高さもほぼ違いが無くなりました。
しかし、筋疲労もあるため、リハビリ場面での動きが生活場面に汎化するにはまだ時間がかかる状態です。
↓↓↓詳しくは、こちらをご覧ください。
【発症後10ヵ月】 60代女性・頚椎症性筋萎縮症の改善事例
どんな方に自費リハビリが向いているか(手術回避を目指す方など)
自費リハビリは、自分のペースでリハビリを行いたい方に向いています。
医師から経過観察を勧められている方にとっても、できることを増やす補完的な支援となります。
無理のない範囲で継続できるため、安心して取り組める選択肢になります。
まとめ|「自分に合う治療」を選ぶことが改善への近道

この章では脊柱管狭窄症の治療を選ぶうえで大切な視点を整理し、今日から取り組める行動をまとめます。
患者様やご家族様が安心して判断できるよう、保存療法の特徴を振り返りながら改善への道筋を示します。
迷いや不安がある方へ、専門家へ早めに相談する重要性もお伝えします。
治療選択のポイント(保存療法→必要なら手術)
脊柱管狭窄症は保存療法から始め、薬物療法や運動療法・リハビリでの改善を目指し、必要な場合に手術を検討する流れが一般的です。
それぞれの治療は役割が異なり、生活の状態に合わせて選ぶことが大切です。
「今の自分に必要な治療は何か」を整理することが改善の第一歩になります。
今日からできる行動まとめ
症状の安定に向けて、すぐに始められる取り組みがあります。
- 痛みを避ける姿勢や動作を意識する。
- 短時間でも継続できる運動を習慣化する。
- つらい動作や姿勢を記録し、医師やセラピストに共有する。
安全に取り組める内容から始めることで、無理なく継続できます。
不安な場合は専門家に早めに相談を
症状の変化や悪化が気になる場合は、早めに専門家へ相談することが安心につながります。
一人で抱え込まず、医師やセラピストと一緒に改善の道筋を作ることが大切です。
本記事でもお悩みを解決できない場合は、ぜひ弊社までご相談ください

弊社では経験豊富なセラピストが、ロボットやAIによる最新のリハビリを駆使してサポートさせて頂きます。
・維持ではなく、改善をしたい
・名古屋や栄を装具や杖を使わず歩けるようになりたい
このようなお悩みを持つ方はぜひお問い合わせください。
この記事を書いた人

石橋 渉
理学療法士
2021年に理学療法士免許を取得。同年から名古屋市内の大学病院、2023年より三重県内の大学病院で勤務。急性期・回復期・維持期の様々な分野でのリハビリを経験。主に脳血管疾患・整形外科疾患の方のリハビリに携わる。
2025年8月より脳神経リハビリセンター名古屋に勤務
私は、「お客様に寄り添ったリハビリを提供する」を心がけております。
お客様のライフゴールに少しでも近づいて行けるよう、安心して通えるように、持ち前の包容力を生かして精一杯のサポート致します。
目標に向かって一緒に頑張りましょう!