お知らせ
NEWS
【早期発見が大切!】脳梗塞(BAD)の特徴と対応策をわかりやすく解説

BAD脳梗塞は他の脳卒中に比べ短期間に進行し、患者様・ご家族様に大きな負担をもたらします。
対処できずにいると、重い後遺症に繋がるリスクもあります。
本記事では原因・治療・リハビリについて解説し、早期回復と再発予防への具体策をご紹介いたします。
対策についての知識を身につけ、安心した日常生活を取り戻し、幸せに過ごしていただければ幸いです。
脳梗塞とは?
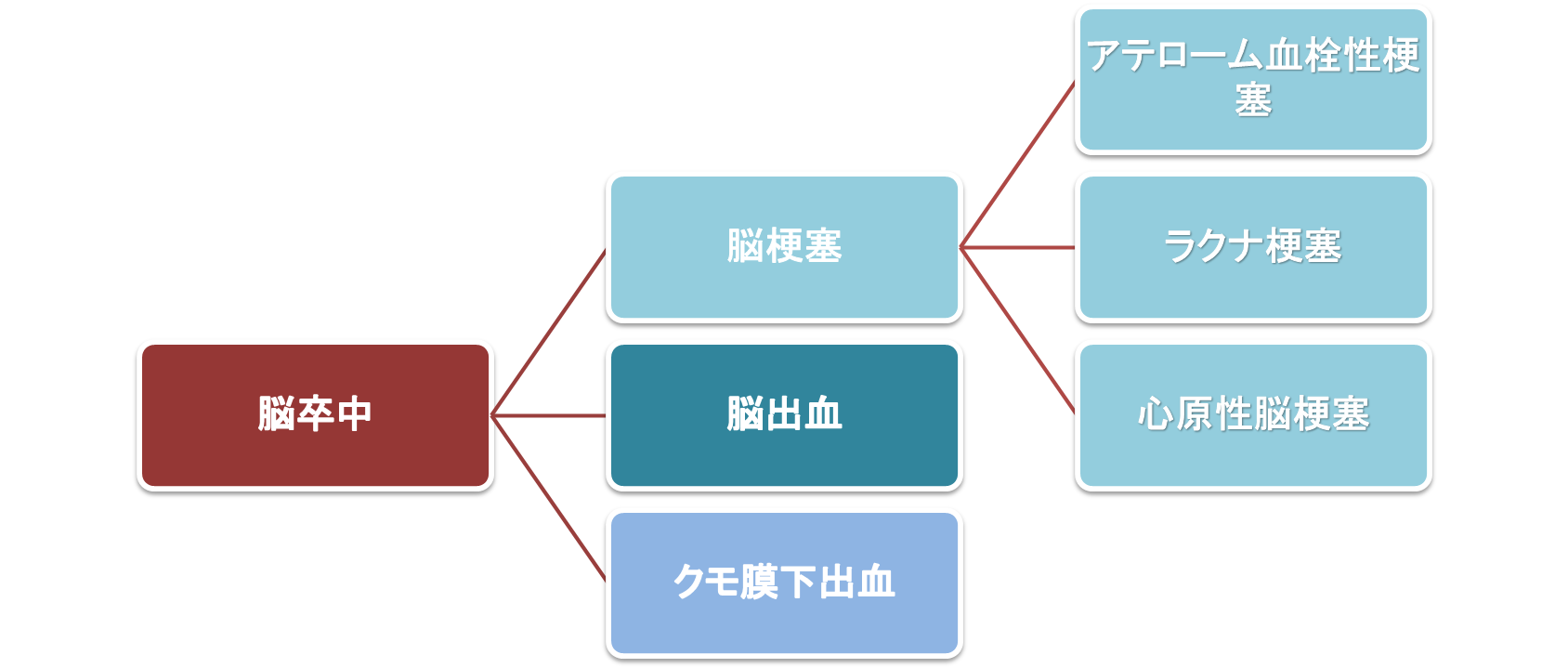

脳梗塞は、脳出血・クモ膜下出血とともに、脳卒中に含まれる疾患のひとつです。
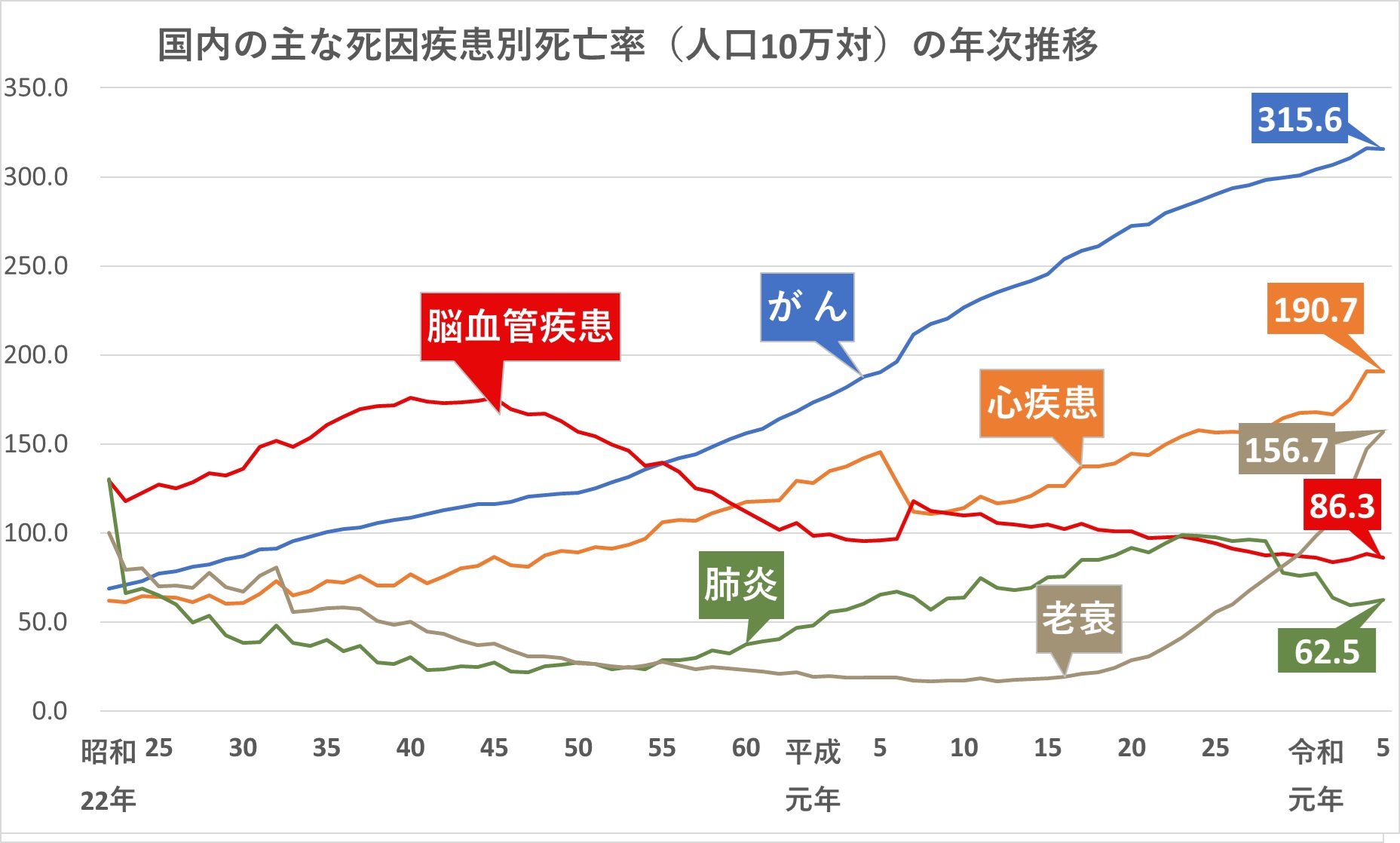
また脳梗塞は、脳卒中全体の約7割を占め、脳卒中の中で最も割合の大きい疾患です。
脳卒中についての統計を見ていきましょう。
脳卒中は、昭和25年から約30年にわたって死亡の原因の第1位でした。
下記のグラフをご参照ください。
現在では、その後の急性期治療の進歩により、「がん」「心疾患」に次いで第3位となっています。
ですが下記の通り、脳卒中の患者の全体の数はむしろ年々増加しています。
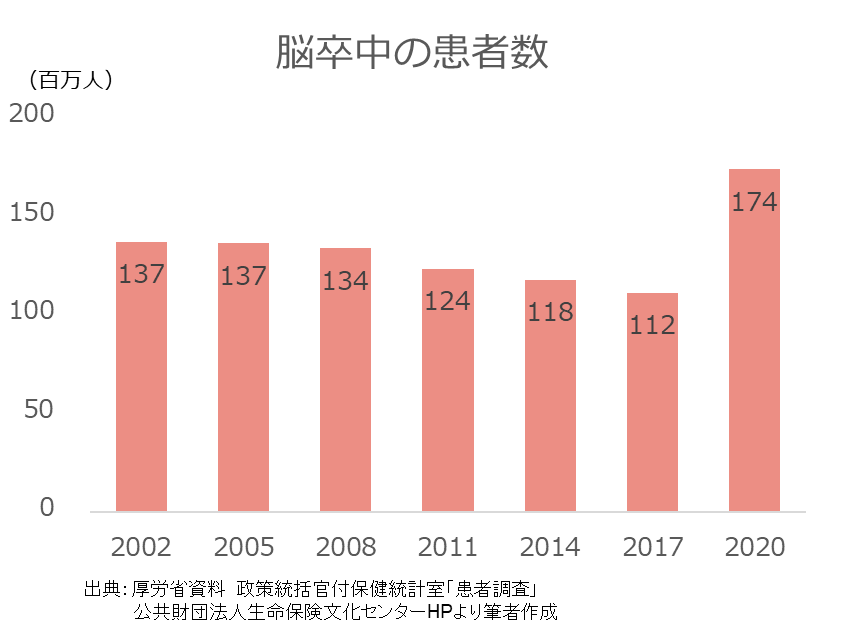

2020年時点では、国内の脳卒中患者は、約174万人となっています。
また脳卒中による死亡率が低下していることは、その後に後遺症を抱えて生活する方が増えているということでもあります。
介護認定の原因について
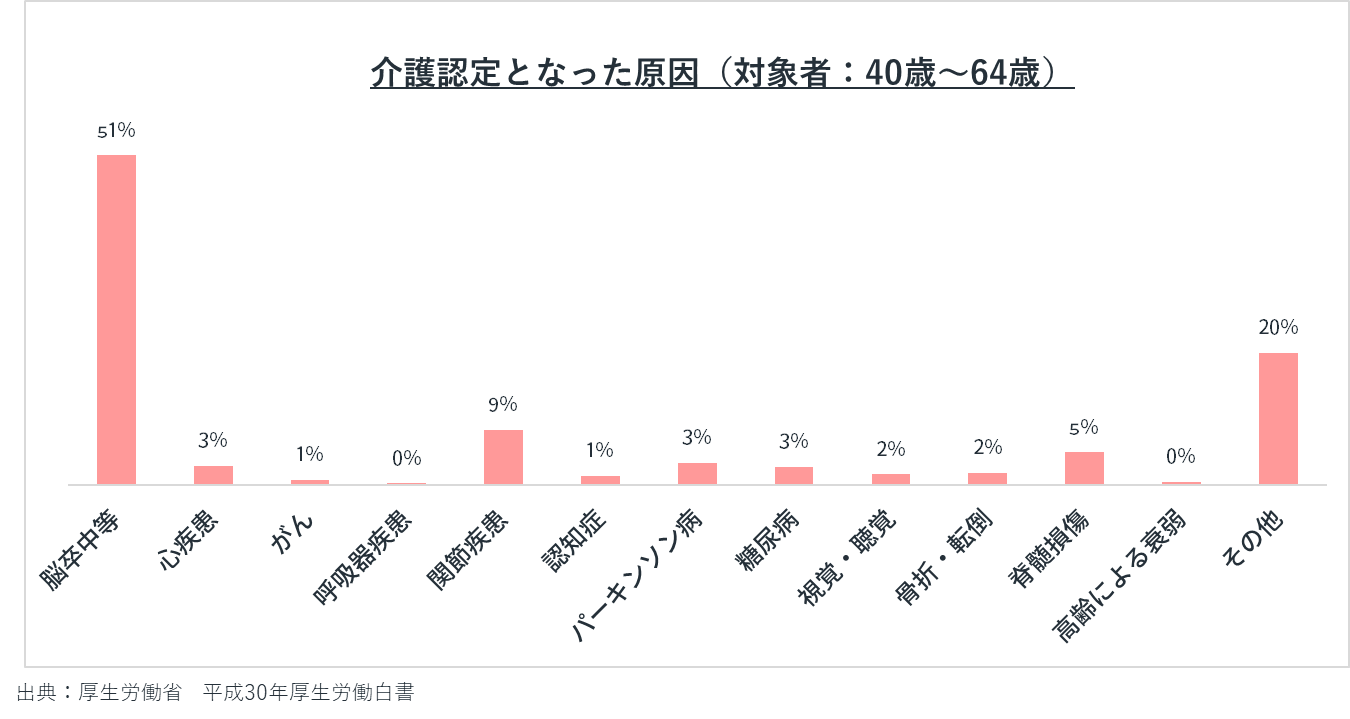

40歳〜64歳の2号被保険者の方が、介護が必要となった原因でもっとも多い疾患は、脳卒中(51.1%)です。
BAD脳梗塞とは


ここではBAD脳梗塞の概要と早期の診断と迅速な治療の重要性をお伝えいたします。
早期発見と確かな知識が、患者様やご家族様を守る手段となります。
BAD脳梗塞の定義と特徴
脳梗塞は、これまで大きく4つに分類※されてきましたが、近年新しい分類として注目されているのが、このBAD(Branch Atheromatous Disease)脳梗塞です。
- 心原性脳梗塞:不整脈で心臓内に生じた血栓によって生じる脳梗塞
- ラクナ梗塞:穿通枝が動脈硬化によって閉塞する脳梗塞
- アテローム性血栓性脳梗塞:脳を栄養する太い血管が動脈硬化によって閉塞する脳梗塞
- 分類不能な脳梗塞:上記3つに分類できない脳梗塞
BAD脳梗塞とは、脳の穿通枝(小さな血管)が閉塞し、広範囲に梗塞が広がる病態を指します。
この状態は、ラクナ梗塞やアテローム性血栓性脳梗塞と関連が深く、特に進行しながら神経症状が悪化するという特性があります。
- ラクナ梗塞やアテローム性血栓性脳梗塞との関連:ラクナ梗塞は小さな血管が詰まることで起こりますが、BAD脳梗塞ではこれらの小さな血管だけでなく、その手前の少し大きな血管も関わってくることがあります。
アテローム性血栓性脳梗塞と比較すると、BAD脳梗塞の方が血管閉塞の進行が早く、急激な症状の悪化を引き起こすことが特徴です。
- 広範囲に及ぶ穿通枝領域の梗塞:BAD脳梗塞では、梗塞が発生する穿通枝が多岐にわたり、広範囲の脳組織が影響を受けます。
これにより、患者様は一般的なラクナ梗塞よりも広い範囲での障害を受ける恐れがあります。
- 段階的に神経症状が悪化しやすい特性:一度始まると、神経症状の悪化が階段状に進むのがBAD脳梗塞の典型的な進行パターンです。
時間とともに身体麻痺が増悪し、認知機能や言語機能にも影響が出やすくなります。
このため、早期の診断と迅速な治療介入が非常に重要です。
以上の特徴から、BAD脳梗塞は通常の脳梗塞治療とは異なる対応が必要とされます。
積極的なリスク管理と早期治療が、患者様の生活の質(QOL)を維持する鍵となります。
BAD脳梗塞が注目される理由
BAD脳梗塞は、その特異な特性と診断の難しさから、近年特に医療分野で注目されています。
以下で、この状態が注目を集める主な理由を詳しく説明いたします。
- 従来の4分類に当てはまりにくい新しい分類:BAD脳梗塞は、従来の脳梗塞の分類では説明しきれない症例が増えているため、新たに区分されました。
従来の分類では心原性脳梗塞、アテローム性血栓性脳梗塞、ラクナ梗塞、分類不能な脳梗塞がありましたが、BAD脳梗塞はこれらのいずれにも完全には当てはまらず、特有の進行パターンと症状を示します。
- 検査・画像診断でラクナ梗塞との鑑別が難しいケース:ラクナ梗塞は通常、小さな血管の閉塞により局所的な損傷が生じるため、MRIなどの画像診断で比較的識別しやすいですが、BAD脳梗塞は穿通枝が広範囲にわたって影響を受けるため、診断が複雑になります。
これにより、早期の正確な診断が困難であり、適切な治療開始が遅れがちです。
- 日本人に多い高血圧や動脈硬化との深いかかわり:日本人は高血圧や動脈硬化の発生率が高く、これがBAD脳梗塞のリスクをさらに増加させています。
特に高齢者の増加に伴い、これらの症状を持つ患者様が増えているため、BAD脳梗塞への理解と対策が急務とされています。
これらの理由から、BAD脳梗塞は研究と臨床の現場で注目されており、より効果的な診断法と治療法の開発が待たれています。
参照元:国立研究開発法人 科学技術振興機構 「Branch Atheromatous Disease の病態と治療」
BAD脳梗塞の原因とリスク要因


この章では、BAD脳梗塞を引き起こす主な原因とそれに関連するリスク要因を解説します。
動脈硬化との深い関係
動脈硬化はBAD脳梗塞の主要な原因の一つです。
以下のポイントで具体的な関係性を解説します。
- アテローム(粥状)硬化が近位部を閉塞するケース:動脈壁に蓄積された脂質が血管を塞ぐことで、脳血流が阻害されます。
- 穿通枝に直接微小なアテロームが形成されるケース:これにより、穿通枝が非常に狭くなり、少量の血栓でも梗塞を引き起こすリスクが高まります。
高血圧・糖尿病など生活習慣病の影響
生活習慣病もBAD脳梗塞のリスクを増加させます。
影響を受ける原理は以下の通りです。
- 血管内壁の損傷・コレステロールの沈着:高血圧や高脂血症が原因で、血管壁が傷つきやすくなり、血管壁への脂質の沈着を促進します。
- 喫煙や肥満、脂質異常症との関連性:これらは全て動脈硬化を促進し、結果的にBAD脳梗塞のリスクを高めます。
再発リスクを高める要因
BAD脳梗塞の再発リスクを高める要因は、主に以下の通りです。
- 高血圧:血圧が適切に管理されないと、脳内の血管に常に高い圧力がかかり、梗塞を再発しやすくなります。
- 血糖値の異常による動脈硬化の進行:特に糖尿病患者様において、血糖管理が不十分だと動脈硬化が進み、脳梗塞のリスクが増大します。
BAD脳梗塞の治療と急性期対応


この章では、BAD脳梗塞の治療方法と急性期における対応策を解説します。
急性期の対応は症状の進行を抑え、患者様の予後を改善するために重要です。
進行性に注意が必要な理由
BAD脳梗塞は急速に進行する恐れがあります。
主な理由は以下の通りです。
- ラクナ梗塞よりも広範囲に障害が及ぶ場合がある:BAD脳梗塞では、脳の広範囲にわたって梗塞が広がることがあります。
- 急性期では神経症状が階段状に悪化:症状が時間とともに段階的に悪化することが特徴です。
現在推奨される治療のポイント
効果的な治療方法には、以下のような対応があります。
- 抗血小板薬や抗凝固薬の併用(DAPTなど):これらの薬剤は、血栓の形成を防ぎ、血流を改善します。
- アルガトロバン・スタチン併用による強化療法:これにより、血液の粘度を下げ、血流を向上させる効果が期待できます。
- 早期治療で進行を食い止める重要性:治療を早期に開始することで、症状の進行を効果的に抑制できます。
入院時の観察と安静度管理
BAD脳梗塞の患者様を入院中に適切に管理するためには、以下のポイントが重要です。
- 血圧や神経所見の頻回チェック:これにより、症状の変化に迅速に対応できます。
- BAD脳梗塞特有の「階段状進行」を見逃さないために:症状の急激な悪化を早期に捉え、適切な対応を行うことができます。
リハビリテーション


この章では、BAD脳梗塞患者様向けのリハビリテーションに焦点を当てて紹介します。
リハビリ開始のタイミングと目標設定
適切なリハビリ開始のタイミングは患者様の回復にとって非常に重要です。
主なポイントをお伝えします。
- 急性期からの早期リハビリ導入の重要性:症状の安定した初期段階でリハビリを開始することが、機能回復を促進します。
- 上肢・下肢麻痺、構音障害などへの具体的対策:個々の障害に応じた専門的なリハビリプログラムで、日々の進捗を確認しながらリハビリを行います。
ご自宅や施設で実践するリハビリのポイント
リハビリテーションは医療施設だけでなく、日常生活の中でも重要です。
リハビリの内容については専門職に相談をしてください。
- 患者様・ご家族様が取り組めるリハビリ方法:家庭で簡単にできる運動や活動を継続的に行います。
- 日常生活動作(ADL)を意識したリハビリ:実際の生活場面での実動作練習や生活場面を想定したリハビリを行います。
- モチベーション維持のための工夫:患者様が達成感を感じられる小さな目標を設定し、リハビリを続けられるようにモチベーションを保ちます。
脳神経リハビリセンターで行っているリハビリが日常生活動作(ADL)に繋がっている事例をご紹介します。
脳神経リハビリセンターは身体機能の改善が日常生活に繋がることを意識して常にリハビリに取り組んでいます。
その後、回復期病棟に移り、約4ヵ月間リハビリを実施され、屋内は杖と装具にて歩行が可能になりました。
退院後は外来リハビリを継続されましたが、期限の関係でリハビリ頻度が減ってしまったため、通所リハビリと併用しながら当施設をご利用頂きました。
リハビリ初期では、物を把持することは困難でしたが現在ではビー玉や小さなブロックなどをつまむことが可能となってきました。
また、実際の食事動作もフォークを使用して可能となってきました。
↓↓↓詳しくはこちらからご確認ください。
【発症後1年10ヵ月】50代男性・脳梗塞・右片麻痺の改善事例
再発を防ぐために


この章では、脳梗塞の再発予防のための具体的な方法についてご説明します。
脳梗塞の再発予防には以下のポイントが重要です。
高血圧、糖尿病、喫煙、肥満、運動不足、多量飲酒といったリスク要因の管理が必須です。
医師、薬剤師、栄養士との連携による適切なアドバイスや指導が大切です。
リハビリテーションは脳梗塞後の身体機能改善を促し、日常生活動作の向上や自立を促進します。
また再発予防のためにも、リハビリテーションを継続することが望まれます。
脳梗塞の再発リスクを減らすためには、これらの生活習慣の見直しと
専門職のリハビリテーションが不可欠です。
日常生活の中での小さな改善継続的なリハビリテーションが、
再発のリスクを減らし、より良い生活の質を取り戻すことに繋がります。
↓↓↓詳しくはこちらのの記事をご確認ください。
【脳卒中の再発リスクは○%!危険な生活習慣と防ぐための予防法を解説】
まとめ


最後までお読みいただき、ありがとうございました。
BAD脳梗塞に関する重要なポイントを振り返ります。
BAD脳梗塞は、その特性と治療方法を理解することが非常に重要です。
- BAD脳梗塞の理解と対応:脳梗塞の種類により異なる症状があり、BAD脳梗塞は迅速かつ的確な対応が求められます。
- 急性期の管理とリハビリテーションの重要性:初期治療と並行して、効果的なリハビリテーションプログラムが患者様の生活の質を向上させるために不可欠です。
- 生活習慣の改善と再発予防:健康的な生活習慣と、継続的な医療的フォローを受けることで再発リスクを最小限に抑えます。



本記事でもお悩みを解決できない場合は、ぜひ弊社までご相談ください


弊社では経験豊富なセラピストが、ロボットやAIによる最新のリハビリを駆使してサポートさせて頂きます。
・維持ではなく、改善をしたい
・井の頭恩賜公園を装具や杖なしで歩けるようになりたい
このようなお悩みを持つ方はぜひお問い合わせください。
↓お問い合わせはこちらから
>>仙台付近にお住いの方
>>東京にお住いの方
>>名古屋付近にお住いの方
>>大阪付近にお住いの方
Instagramでも最新のリハビリ情報を発信しています。
毎月先着5名様限定で無料体験を実施しておりますのでお早めにどうぞ!
この記事を書いた人


百瀬 義一
作業療法士
2007年に作業療法士免許を取得。回復期・生活期・介護施設・在宅と全てのステージでのリハビリを経験。
これまで脳血管疾患・運動器疾患・廃用疾患・難病など、多くの患者様のリハビリテーションに携わる。
2023年12月から脳神経リハビリセンター吉祥寺に勤務。
私は「少しでも利用者様のご希望を達成する事ができるリハビリ」を心がけています。自費領域でのリハビリテーションは病院でのリハビリとは違い、利用者様のご希望がはっきりとしていて、より切実である事が多いと感じています。リハビリ介入により少しでも利用者様のご希望や目標を達成することができるよう、精一杯のリハビリを行なってまいります。