お知らせ
NEWS


脳梗塞やくも膜下出血はよく耳にしますが、初期症状や前兆に違いがあります。
放置すれば重度の後遺症や再発リスクを抱え、日常生活が激変するかもしれません。
本記事では、症状や治療、リハビリのポイントを説明いたします。
この記事をお読みいただき、ご不安の解消の一助となれば幸いです。
みんなの健康を守る一歩にもつながるでしょう。
脳梗塞とは?
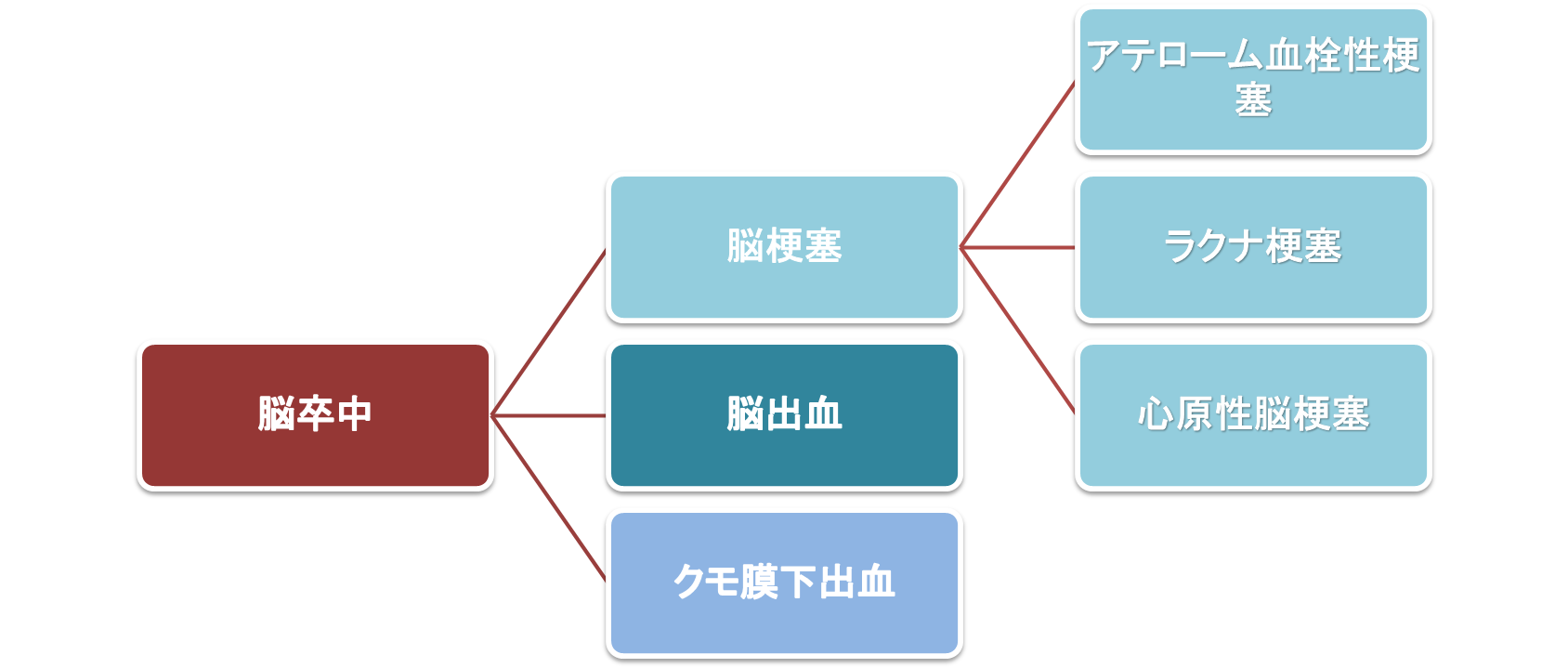

脳梗塞・くも膜下出血は、脳出血とともに、脳卒中に含まれる疾患のひとつです。
また脳梗塞は、脳卒中全体の約7割を占め、脳卒中の中で最も割合の大きい疾患です。
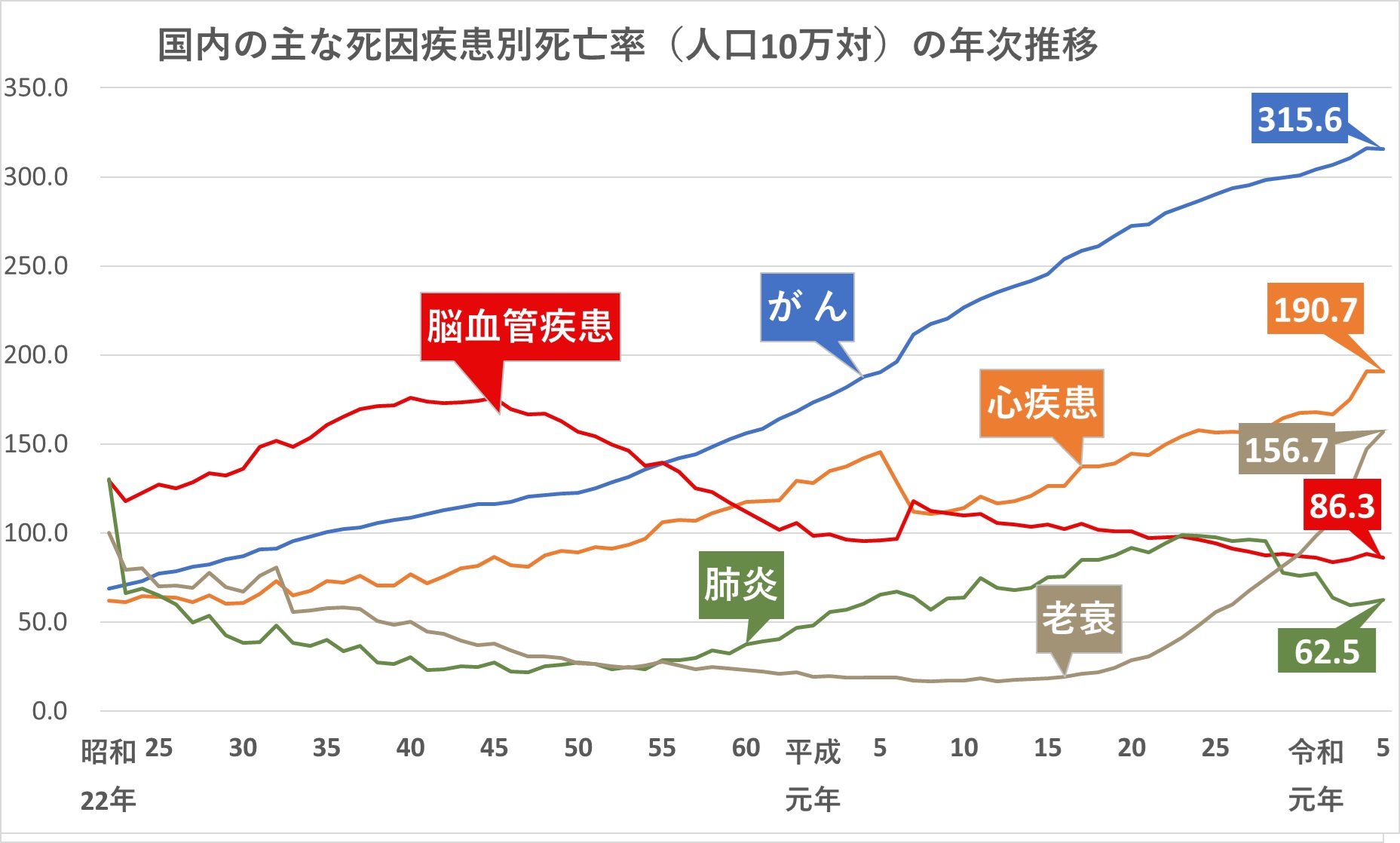
脳卒中についての統計を見ていきましょう。
脳卒中は、昭和25年から約30年にわたって死亡の原因の第1位でした。
下記のグラフをご参照ください。
現在では、その後の急性期治療の進歩により、「がん」「心疾患」「老衰」に次いで第4位となっています。
ですが下記の通り、脳卒中の患者の全体の数はむしろ年々増加しています。
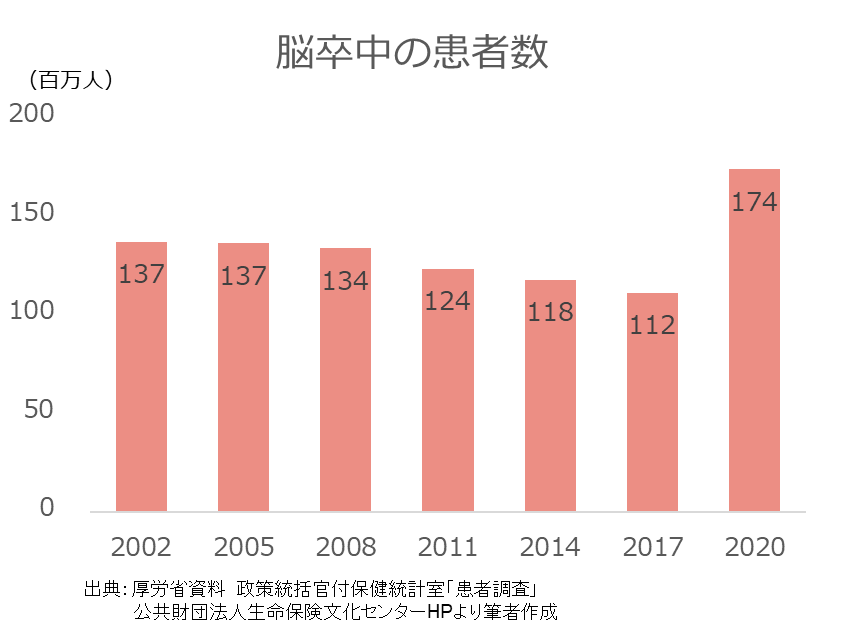

2020年時点では、国内の脳卒中患者は、約174万人となっています。
また脳卒中による死亡率が低下していることは、その後に後遺症を抱えて生活する方が増えているということでもあります。
介護認定の原因について
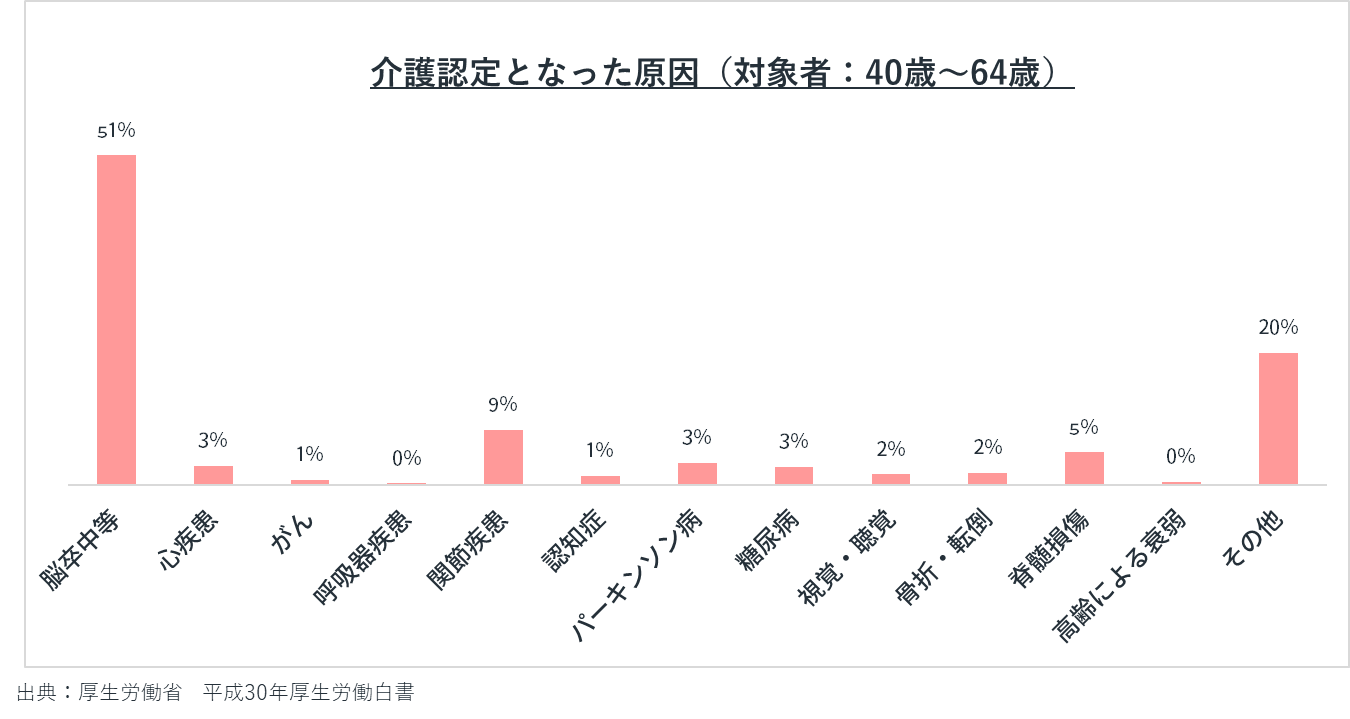

40歳〜64歳の2号被保険者の方が、介護が必要となった原因でもっとも多い疾患は、脳卒中(51.1%)です。

この章では、脳卒中の一種である脳梗塞とくも膜下出血に焦点を当て、これらの病態の基礎知識を解説します。
脳卒中は多くの方が抱える健康問題であり、正しい理解が予防や早期対応につながります。
脳卒中全体の概要と脳梗塞・くも膜下出血の位置づけ
この章では、脳卒中がどのように分類されるかを深く掘り下げ、脳梗塞やくも膜下出血がどのような病態であるかを説明します。
脳卒中とは、脳の血管が詰まる、または破裂する病気です。
様々な症状があり、それに応じた治療法があります。
脳梗塞とくも膜下出血は、脳卒中に含まれますが、前者は血流の遮断、後者は出血による急性の脳圧上昇が特徴です。
見落とすと治療が遅れて、後遺症が残りやすくなる恐れがあります。
定期検査や早期受診を徹底することがとても有効です。
- 脳梗塞:血管の詰まりが主原因で、心原性脳塞栓症、アテローム型脳梗塞などがあります。
- くも膜下出血:脳表面、くも膜下腔の血管破裂が原因で、激しい頭痛や意識障害が急に起こります。
これらの情報を把握しておくと、患者様やご家族様は適切な対応を取りやすくなります。
↓↓↓脳卒中全体についての解説はこちらの記事をご覧ください。
【改善事例あり!】脳卒中とは?どこよりもわかりやすく解説します!
脳梗塞とは? そのメカニズムと特徴
脳梗塞は、脳の血管が詰まり血流が不足する病気です。
主に動脈硬化や血栓が原因となり、神経細胞がダメージを受けます。
早期発見と早期治療が後遺症を減らすカギです。
代表的な仕組みとして、以下の2点が挙げられます。
- 血栓性脳梗塞:動脈硬化が進行し、血管内に血栓が形成される。
- 塞栓性脳梗塞:心臓など脳外で生じた血栓が脳へ流れ込み、血管を塞ぐ。
脳梗塞の大きな前兆として見過ごせない症状である、TIA(Transient Ischemic Attack)は、一時的に脳血管が詰まって血流が途絶えるものの、短時間で回復する症状です。
この症状を放置すれば、あとで大きな脳梗塞を引き起こすリスクが高まるため、早期受診や生活習慣改善を強くお勧めします。
生活習慣改善には定期的な運動や塩分制限などがあります。
くも膜下出血とは? そのメカニズムと特徴
くも膜下出血は、脳表面、くも膜下腔内の動脈瘤が破裂して起こる病気です。
脳動脈瘤とは、血管の一部が風船のように膨らんだ状態を指し、これが破裂の主な原因となります。
急激に強い頭痛や吐き気を感じたら要注意です。
放置すると生命の危険にかかわる場合があります。
定期的に脳ドックを受診することで早期発見の可能性が高まります。
- 脳動脈瘤の破裂:多くの場合、強い頭痛と意識障害を伴います。
- 高血圧の影響:血管への圧力が増して、破裂リスクが上昇します。
くも膜下出血は、迅速な診断と治療が生命予後に直結する重大な疾患です。
治療の選択肢として、クリッピング手術やコイル塞栓術が挙げられます。
これらは再出血を防ぐために欠かせない方法です。
前兆・初期症状と早期発見のポイント

この章では、脳梗塞とくも膜下出血の初期段階で現れる前兆と症状を詳しく解説し、早期発見の重要性について説明いたします。
脳梗塞の主な前兆や初期症状
脳梗塞は突然発症することが多いですが、前兆や初期症状を認識することで、重大な後遺症を防ぐことが可能です。
- 顔の半分が垂れ下がる
- 言語理解または発話の困難
- 片方の手足の感覚喪失や麻痺
これらの症状が見られた場合は、速やかに医療機関を受診することをお勧めします。
くも膜下出血における前兆や初期症状
くも膜下出血もまた、特有の前兆や症状がありますが、これを見逃すことなく対応することで、命を守ることが可能になります。
- 極度の頭痛(通常の頭痛とは異なる強度)
- 吐き気や嘔吐
- 意識の混濁や失神
これらの症状が現れた場合は、直ちに救急車を呼びましょう。
早期受診が重要な理由
脳梗塞やくも膜下出血で共通するのは、早期発見と早期治療が患者様の生命やQOLに大きな影響を与えるという点です。
医療技術の進歩により、症状が進行する前に治療を行えば、回復が期待できるケースが増えています。
そのため、上記のような症状に気付いた際は迅速に専門医の診断を受けることが重要です。
↓↓↓脳卒中の初期症状のチェックリストはこちらの記事でご確認ください。
【予防法あり!】あなたは大丈夫!?脳卒中の初期症状チェックリスト
脳梗塞・くも膜下出血の治療と検査

この章では、脳梗塞とくも膜下出血の診断と治療に焦点を当てて解説します。
適切な診断と効果的な治療法を理解し、患者様の回復と生活の質を向上させる見通しを立てていただければ幸いです。
診断に用いられる検査
脳梗塞とくも膜下出血の診断には、検査の選択が重要です。
早期の検出が治療を効率化し、後遺症の重症化を防ぎます。
下記の検査がよく用いられますが、各疾患に合わせた特徴があります。
- CT検査:くも膜下出血で特に有用。出血を視認しやすく、発症直後に最適です。
- MRI検査:脳梗塞で早期から変化を捉えやすい。発症後の画像診断に適しています。
- MRA検査:MRAは、通常のMRIと異なり血管の状態を把握するために用いられます。
血管の状態を詳細に描出できる検査で、動脈瘤などの有無を確認する際に役立ちます。
CT検査でくも膜下出血が明らかにならない時は、腰椎穿刺を行う場合があります。
これは微小な出血を見逃さないためです。
ただし、患者様の負担が大きいという欠点があるため、MRI検査を追加するという選択肢もあります。
いずれの検査も早期発見が鍵となり、脳梗塞なら発症後4.5時間以内の対応が回復を左右します。
くも膜下出血の場合も迅速な診断が再出血のリスク低減に直結します。
脳梗塞の主な治療法
脳梗塞の治療には以下の方法があります。
- 血栓溶解療法:発症から4.5時間以内に行うことで、血栓を溶解し血流を回復させます。
- 手術:重篤な場合、血栓を除去し、血管を開通させて血流を改善する手術が必要なことがあります。
早期治療が回復率を大幅に向上させるため、初期症状を見逃さないことが大変重要です。
くも膜下出血の主な治療法
くも膜下出血の治療は、以下の通りです。
- クリッピング手術:破裂した動脈瘤を金属製(チタン製のものが主流です)のククリップで閉じることで再出血を防ぎます。
- コイル塞栓術:脳動脈瘤を詰めて破裂を防ぐ治療法です。
カテーテルを血管内に挿入して、脳動脈瘤の中にプラチナ製の金属コイルを詰めることで、血液の流れ込む隙間をなくします。
これらの手術は、専門的な医療施設で行う必要があり、適切な治療を受けることで生存率が向上します。
脳梗塞とくも膜下出血の後遺症


この章では、脳卒中後に発生する可能性のある主な後遺症について解説します。
これらの情報は、患者様やご家族様が日常生活への復帰を目指すための重要なガイドとなります。
脳卒中後にみられる主な後遺症
脳梗塞とくも膜下出血では、後遺症の種類や程度に違いがあります。
脳梗塞では片側麻痺や言語障害が顕著で、生活動作に影響を及ぼします。
一方、くも膜下出血では重篤な頭痛や意識障害から回復しても、集中力低下や情緒変化が残る場合があります。
主な後遺症をまとめると、下記のようになります。
- 運動障害:片側または両側の麻痺、筋力低下など
- 感覚障害:しびれや痛覚鈍化などの感覚異常
- 言語障害:脳梗塞で起こりやすく、くも膜下出血後も場合によっては発生
- 高次脳機能障害:記憶や思考力の低下、くも膜下出血後の情緒変化
脳梗塞は局所の脳細胞壊死が主体のため、運動機能低下や言語障害が現れやすいです。
くも膜下出血は強い頭痛や意識障害が急激に起こり、再出血のリスクも伴います。
いずれも、早期から適切なリハビリを行うことで回復を促進することが期待できます。
さらに、高血圧や生活習慣の改善を徹底すれば、再発リスクを減らせます。
リハビリテーション


脳卒中は患者様の身体的に深刻な影響を及ぼす可能性があり、効果的なリハビリテーションは回復過程で極めて重要です。
神経機能の回復のメカニズムはまだ解明されていないことも多いのですが、早期にリハビリテーションを開始することは、機能回復に重要な要因の一つと言われています。
また、リハビリテーションは身体機能の回復だけでなく、心理的・社会的な回復も意味しています。
その人がもともと行っていた日常生活をスムーズにおくれるようになることも重要とされています。
リハビリテーションの具体的なメリットやその裏付けについて解説していきます。
- 神経可塑性の促進
脳の可塑性とは、経験や学習によって脳が変化し、適応する能力のことです。
リハビリテーションは、脳の神経可塑性、つまり損傷後の脳が新たな神経経路を形成することなどを利用して、機能の再建を促進していく事を目指しています。
積極的なリハビリテーションは、損傷した脳領域の周辺での新たな神経経路の形成を助け、失われた機能の一部を回復させる可能性があります。
しかし、リハビリテーションに一貫性がなければ、その新しい神経接続は十分な繋がりを持てません。
リハビリテーションは、「反復性」と「一貫性」が大切です。
- 機能的回復の最大化
リハビリテーションプログラムは、患者様が失われた運動能力や言語能力を最大限に回復させることを目指します。
リハビリテーションとしては、理学療法、作業療法、言語療法が必要に応じて実施されますが、患者様一人ひとりに合わせたプログラムであることが大切です。
- 日常生活への再適応
リハビリテーションは患者様が社会に再適応し、自立した生活を送るためのサポートも行います。
これらは、脳卒中の患者様の生活の質を改善するために重要です。
リハビリテーションの早期開始は、特に重要で、機能的回復の可能性を大きく向上させるといわれています。
リハビリテーションの種類とその目的
リハビリテーションには以下のような種類があり、それぞれが特定の目的を持っています。
- 理学療法:寝返る、起き上がる、座る、立つ、歩くといった基本動作の改善を目指します。
- 作業療法:作業療法は、食事をする、服を着替えるといった、人間の営みに欠かせない日常生活動作(ADL)の改善を目指します。
- 言語療法:言語療法は、言語障害によるコミュニケーション能力低下の改善をします。
また嚥下障害がある場合の咀嚼や飲み込みの改善、適切な食事形態の選択を行います。
これらのリハビリテーションは、患者様が可能な限り元の生活に戻ることを支援するために重要です。
脳神経リハビリセンターで行っているリハビリの例をご紹介します。
また、脳梗塞の後遺症により握ることが出来なくなったお客様が、少しづつ指を動かすことが出来るようになってきておられたりしています。



まとめ


脳梗塞とくも膜下出血について振り返ります。
脳梗塞とくも膜下出血は、早期発見と迅速な治療が極めて重要です。
理由は下記の通りです。
- 脳梗塞とくも膜下出血は、治療の遅れが直接的に患者様の回復の可能性を低下させてしまいます。
- 脳梗塞の場合は、4.5時間以内の対応が必要とされています。
また、リハビリテーションについても触れ、個々の患者様に合わせた治療の重要性、反復と継続の大切さをお伝えしました。
- 具体的なリハビリテーション、理学療法、作業療法、言語聴覚療法が、患者様の機能回復をサポートします。
- 各療法は、患者様の現在のお体の状態や、目標に基づいて調整されます。
最後までお読みいただき、有難うございました。
この記事をお読みいただいた皆さんの、不安解消の一助となりましたら幸いです。
本記事でもお悩みを解決できない場合は、ぜひ弊社までご相談ください


弊社では経験豊富なセラピストが、ロボットやAIによる最新のリハビリを駆使してサポートさせて頂きます。
・維持ではなく、改善をしたい
・大阪城公園を装具や杖なしで歩けるようになりたい
このようなお悩みを持つ方はぜひお問い合わせください。
↓お問い合わせはこちらから
>>仙台付近にお住いの方
>>東京にお住いの方
>>名古屋付近にお住いの方
>>大阪付近にお住いの方
Instagramでも最新のリハビリ情報を発信しています。
毎月先着5名様限定で無料体験を実施しておりますのでお早めにどうぞ!
この記事を書いた人


岡 民雄
理学療法士
2011年に理学療法士免許を取得。急性期・回復期・維持期・自費リハビリ、全てのステージのリハビリを経験。急性期ではSCU(脳卒中集中治療室)にも勤務。これまで主に脳血管疾患・整形外科疾患・神経難病の方のリハビリに携わり、学会での発表や講習会でのアシスタントなどを行なう。2023年4月から大阪市にある脳神経リハビリセンター大阪に勤務。