お知らせ
NEWS
【脊柱管狭窄症の運動療法】効果的な体操と安全な動作を専門職が解説


歩くと足がしびれる、運動をしてよいのか不安…。
誤った体操は症を悪化させる恐れもあります。
本記事では脊柱管狭窄症の仕組みと安全で効果的な運動療法、避けるべき動作まで専門職の視点でお伝えします。
脊柱管狭窄症を正しく理解し、安心して生活や運動を続けられる一歩を踏み出しましょう。
脊柱管狭窄症とは?
背骨(脊椎)の内部には脳から続く脊髄(神経の束)が通る「脊柱管」というトンネル状の空間があります。
脊柱管は前かがみで拡がる、腰を反ると狭まるという特徴があります。
脊柱管狭窄症とはこの脊柱管が狭くなることで脊髄が圧迫され、痛みやしびれを引き起こす病気です。
この章では、脊柱管が狭くなる仕組みと部位ごとの特徴、代表的な症状の理由について解説します。
脊柱管が狭くなる「仕組み」
前述の通り、脊柱管とは、脊椎の中央を縦に通る神経のトンネルです。
ここを通る神経は脳から続いていて、脊髄と言います。
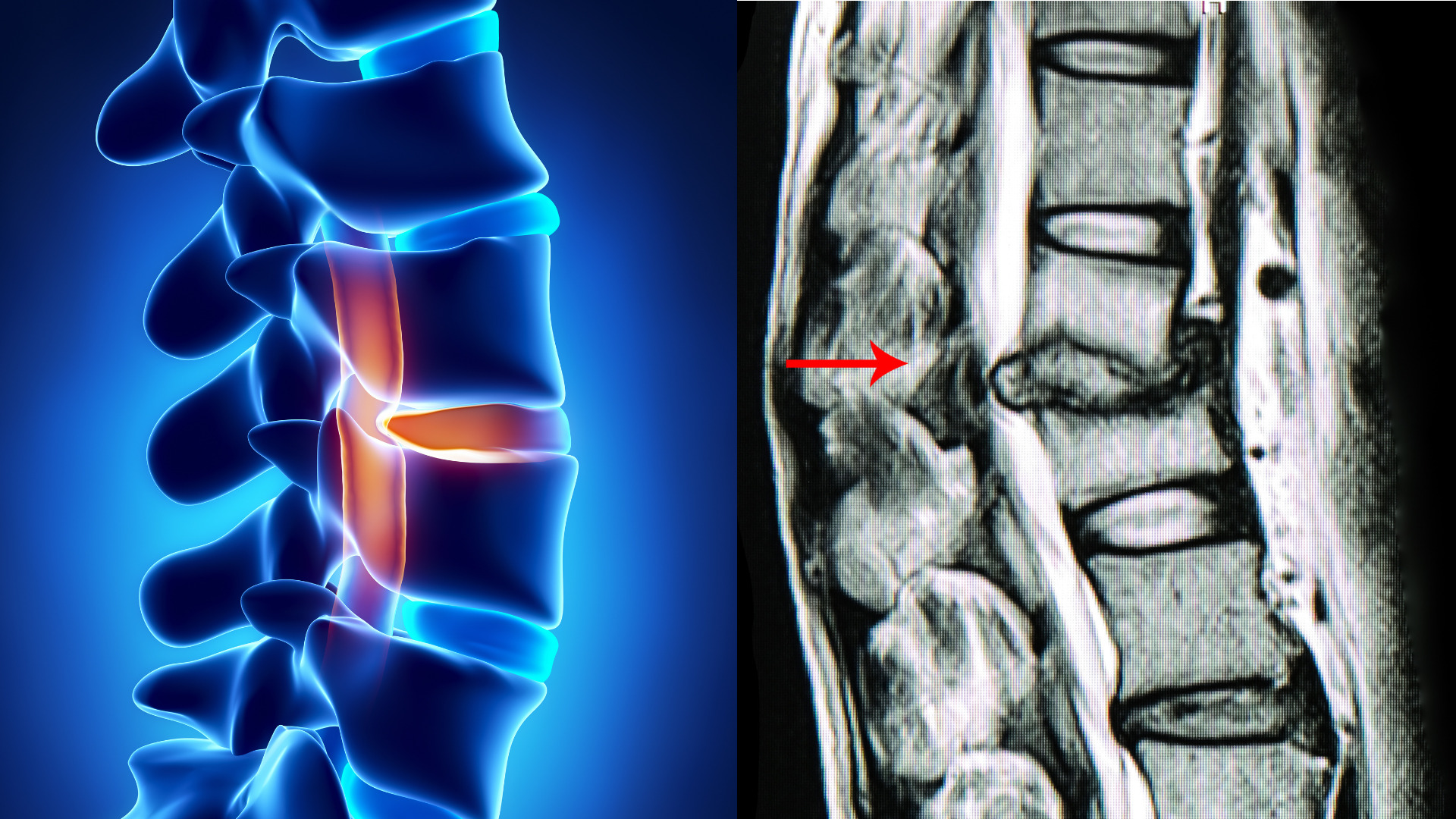
加齢や生活習慣の影響により、以下の部位に構造的な変化が起こります。
- 椎間板(ついかんばん):背骨のクッション
加齢により弾力を失い、潰れることで神経を圧迫します。 - 椎間関節(ついかんかんせつ):背骨同士のつなぎ目
変形や炎症によって骨の棘(骨棘)が生じ、神経の通り道を狭めたり、神経を刺激します。 - 黄色靭帯(おうしょくじんたい):脊柱管の後方を覆う靭帯
加齢や姿勢の影響で厚くなり、脊柱管を圧迫します。
↓↓↓脊柱管狭窄症の原因については、こちらの記事もご参照ください。
脊柱管狭窄症の原因を徹底解説!【頸部・胸部・腰部の違いと改善法】
このような変化が重なることで脊柱管を通る脊髄の圧迫が進行し、痛みやしびれが現れます。
症状の特徴として立位や歩行時に悪化し、前かがみで楽になることがあります。
腰部・頚部・胸部で異なる症状の特徴
脊柱管狭窄症は部位により原因と症状が異なります。
どの部分で脊髄が圧迫されるかによって、出る症状が変わります。
- 頚部脊柱管狭窄症:腕や手のしびれや脱力感が生じ、箸が使いにくいなどの細かな動作障害がみられます。
- 胸部脊柱管狭窄症:まれですが、歩行中に両足が重く感じたり、体幹のバランスが崩れやすくなります。
- 腰部脊柱管狭窄症:お尻や脚にしびれ・痛みが出て、長く歩けない「間欠性跛行(かんけつせいはこう)」が代表的です。
姿勢や体位によって脊柱管の広さは変化し、前かがみ姿勢で症状が軽減する理由もここにあります。
頚部・胸部・腰部いずれの狭窄も、放置すれば、一部のケースでは歩行障害や手足の麻痺に進行するおそれがあります。
排尿障害や下肢の麻痺がある場合は手術が適応となる場合がありますが、状態によっては保存療法(薬物療法・運動療法など)で改善が期待できます。
改善が期待できる理由とは?
脊柱管そのものを広げることは難しいものの、筋肉・血流・神経の働きを整えることで症状を緩和できる可能性はあります。
リハビリでは、筋の緊張を緩め、関節の動きをよくすることにより、痛みの原因となる神経圧迫の症状軽減を図ります。
特に、腰部周囲の筋肉(体幹・殿筋・股関節)を柔らかく保ち、神経への負担を減らすことが、症状を改善する鍵です。
また、姿勢や歩行の癖を修正することで、再発を防ぎながら機能回復が期待できます。
このように、正しいリハビリを継続すれば、「治らない」と感じていた痛みも、少しずつ軽減し、再び快適な生活へと近づける可能性があります。
- 脊柱管狭窄症は神経圧迫による慢性疾患です。
- 腰部・頸部・胸部で症状が異なり、生活動作に影響を与えます。
- リハビリでは、痛みやしびれを軽減し再発予防を目指します。
脊柱管狭窄症における運動療法の基本原則

この章では、脊柱管狭窄症の運動療法を安全に行うための基本原則をお伝えします。
「運動すると悪化しませんか」と不安な患者様・ご家族様へ。。。
一方で、痛みやしびれが出にくい体の使い方を身につけることは可能です。
目的と注意点を先に押さえると、運動をして良いのか否かといった迷いが減り、運動を継続しやすくなります。
脊柱管狭窄症に良い運動とは何か
結論は、腰を軽く丸めた姿勢で行う運動が基本です。
腰を反らす姿勢では、神経の通り道が狭まりやすくなります。
反対に前かがみでは、神経への圧迫が減る例が多いです。
その結果、血流が保たれ、歩行時のつらさが軽くなることがあります。
神経ストレスとは、神経の圧力や伸張が続く状態です。
この負担を減らす運動を選ぶことが、運動療法の第一歩です。
運動療法の目的は「狭窄を広げること」ではない
脊柱管の狭さは、運動で直接変えることが難しいです。
運動療法の目的は、腰への負担を減らし生活機能を守ることです。
具体的には、体幹の安定、股関節の動き、下肢筋力の底上げです。
「どこを鍛えるか」が曖昧だと、効果が実感しにくくなります。
反対に「体幹の安定化」「股関節の柔軟性の改善」「下肢筋力の向上」といった狙いが明確なら、短時間でも積み上げが可能になります。
急性期と慢性期で運動内容は異なる
痛みやしびれが強い時期は、負荷を下げる判断が大切です。
症状が増える動作は続けず、いったん中止してください。
対策例としては、回数を半分にし、動きを小さくする方法です。
また、姿勢を変えるだけで楽になる運動を選ぶことも有効です。
症状が落ち着いたら、段階的に回数や時間、動く大きさなどを増やしていきます。
急に「頑張る運動」に切り替えると、再発・悪化の原因になります。
文献からみた運動療法の効果
運動療法は、歩行距離・時間の延長や生活動作の負担軽減に役立つ報告があります。
有酸素運動は循環を改善させ、下肢のだるさを軽くする狙いがあります。
体幹や股関節が安定すると、腰部に集中する負担を分散しやすくなります。
- 前かがみでできるエアロバイクは、取り入れやすい選択肢です。
- 歩く場合は平坦路から始め、休憩を挟みながら距離を調整します。
- 体幹は「反らさず支える」意識で、短時間の練習から始めます。
運動療法は、無理のない負荷設定と継続で効果が出やすくなります。
不安が強い場合は、医師やリハビリ専門職へ相談すると安心です。
毎月先着5名様限定で無料体験を実施しておりますのでお早めにどうぞ!
症状別に考える具体的な運動療法

この章では、脊柱管狭窄症の症状に合わせた運動療法の組み立て方をお伝えします。
「何をどれくらい行うか」を、ストレッチ・筋トレ・有酸素運動でお伝えします。
痛みやしびれが増えにくい進め方も示しますので、ご安心ください。
まず行いたい基本ストレッチ
結論は、運動前に「腰を反らしにくい柔らかさ」を作ることが大切です。
理由は、硬さが残ると動作のたびに腰へ負担が集中しやすいからです。
痛みが強い患者様は、回数よりも呼吸を止めずにゆっくり行ってください。
- 膝抱え体操は、腰を丸めやすくし、つらさを軽くする狙いがあります。
- 股関節前面ストレッチは、反り腰の負担を減らす助けになります。
- 胸郭・背部の柔軟性づくりは、歩行姿勢の崩れを抑える目的です。
注意しなければならないことは、痛みがある日に無理をすると症状が悪化する点です。
対策として、運動範囲を半分にし、運動時間を短くして続けてください。
どこを鍛える?体幹と股関節の役割
結論は、腰そのものより「支える仕組み」を鍛えることです。
理由は、体幹と股関節が働くと、腰への集中負荷が分散しやすいからです。
具体的には、腹部深層筋(インナーマッスル)と殿筋群(お尻の筋肉)を中心に考えるとイメージしやすいです。
腹部深層筋は、背骨・腰を支える働きがあります。
殿筋群は、お尻の筋肉の総称で、立つ・歩くといった動きを安定させます。
下肢筋力は、持久力の土台になり、歩行距離や歩行時間を伸ばす助けになります。
有酸素運動の取り入れ方
結論は、歩行がつらい患者様ほど「前かがみでできる運動」から始めます。
理由は、症状を悪化させる腰を反らす運動を抑えて、循環を保ちやすくするためです。
エアロバイクは、姿勢を調整しやすく、運動の量を管理しやすいです。
ウォーキングは平坦路を選び、5〜10分ごとに休憩を挟むと安全です。
注意点は、頑張りすぎるとしびれ等が悪化する点です。
症状が悪化した場合は、運動時間を半分にし、頻度を毎日から週3回にするなどの調整が必要です。
高齢の患者様でも安全に行うポイント
結論は、転倒を防ぎながら「安全に続けられる形」を考えることが最優先です。
椅子を使う運動は、立位の不安がある患者様でも取り組みやすいです。
座位でできるセルフケアは、痛みが強い日でも続けやすい運動が可能です。
しびれが急に強まる場合は中止し、早めに医師へ相談してください。
ご不安が残る場合は、医師やリハビリ専門職に運動内容を確認すると安心です。
↓↓脊柱管狭窄症の、安全な筋トレの方法については、こちらの記事もご参照ください。
脊柱管狭窄症のリハビリ筋トレ【安全な方法と注意点を解説します!】
やってはいけない運動と注意点

この章では、脊柱管狭窄症で避けたい運動と、安全に続けるための注意点を説明します。
「何が危ないのか」を先に明確にしていきましょう。
痛みやしびれを悪化させず、運動療法の効果を積み上げるための章です。
腰を反らす動作が負担になる理由
結論は、腰を反らす動作は神経の通り道を狭めやすいためです。
理由は、腰を反る姿勢で腰椎の後方が詰まり、神経への圧迫が増えるためです。
代表例は、背中を強く反らすストレッチや、反り腰での筋トレです。
スポーツは本当に禁止なのか
結論は、スポーツは一律に禁止ではありませんが、時期と症状で調整が必要です。
テニスやゴルフは、ひねりと反りが重なる場面が多く、腰への負担がかかりやすいです。
痛痛みやしびれが増える時期は、回旋(ひねる)や腰が反る動作は避けてください。
この場合は、フォーム練習は短時間に留め、前かがみ姿勢を保てる運動へ置き換えます。
具体例は、エアロバイクや平坦路の短時間歩行です。
悪化サインを見逃さないために
結論は、「いつもと違う変化」にを早めに気づくことが悪化予防の第一歩です。
次の変化がある場合は、運動を中止し医療機関へ相談してください。
- しびれが急に強くなり、休んでもしびれが戻りにくい状態
- 脚の力が入りにくくなり、歩いていてつまずく回数が増える状態
- 排尿・排便に関する変化(尿や便が出にくい等)が新しく出た状態
ご家族様は、歩き方の変化や表情の硬さを観察するとサインに気づきやすいです。
↓↓↓脊柱管狭窄症で、やってはいけないストレッチについては、こちらの記事もご参照ください。
脊柱管狭窄症で「やってはいけないストレッチ」【安全な動きを解説】
長期安静がもたらすリスク
結論は、痛みがあるからといって長く動かない状態が続くと筋力低下や体力の低下といった悪循環に陥りやすくなります。
筋力低下と体力の低下が重なると、歩きにくさや疲れやすさといった症状が出やすくなります。
痛みが強い時はストレッチは動きを小さくし、運動時間は半分に調整します。
運動後に症状が残る場合は、運動量を下げて再開することで継続しやすくなります。
不安が強い患者様・ご家族様は、医師やリハビリ専門職へ相談すると安心です。
病院・自宅・専門施設での運動療法の違いと継続のコツ

この章では、病院・自宅・専門施設での運動療法の違いと、続けるコツをお伝えします。
「病院に行くべきか」「自宅だけで足りるか」と迷う患者様・ご家族様のご参考になれば幸いです。
目的は、運動療法を中断せず、安全に生活へ落とし込むことです。
リハビリ施設で行われる運動療法の流れ
リハビリ施設では「評価に基づく調整」が中心になります。
姿勢評価とは、立つ・歩く・座るで負担が集まる場所を確認することです。
評価の結果から、脊柱だけでなく股関節や膝の使い方も整えていきます。
必要に応じて、温熱や電気などの物理療法を併用する場合があります。
自宅運動を継続するための工夫
結論は、回数よりも「毎日できる形」に整えることが継続の近道です。
続かない理由の多くは、メニューが難しいか、時間が長いことです。
痛みが出ない範囲とは、運動中に痛みが増えても短時間で戻る程度を指します。
気を付けたいのは、頑張りすぎると再燃し、継続ができなくなってしまう点です。
やはりこの場合も、時間を半分にする、回数を減らす等で負荷を分散してください。
ご家族様ができるサポート
結論は、運動の管理より「安心して動ける環境づくり」が大切です。
声かけは、できない点の指摘より、できた点の確認が運動の継続・意欲の向上につながります。
- 「今日は何分できましたか?」「何回できましたか?」と量を確認する聞き方にしましょう。
- 立ち上がりは肘掛けを使い、腰を反らしにくい動作でできているかチェックしてあげましょう。
- 歩行は休憩場所を先に決め、安心して外出できる形にしましょう。
専門職に相談すべきタイミング
結論は、「変化が出たとき」と「運動が続かないとき」が相談の好機です。
しびれの増悪、脚の力の低下、排尿・排便の変化があれば早めに受診してください。
また、運動で痛みが増える場合は、メニューの調整で改善することがあります。
病院と専門施設は役割が異なりますので、目的に合わせて選ぶと安心です。
まとめ

脊柱管狭窄症の運動療法は、やみくもに頑張るほど良くなるものではありません。
大切なのは、腰を反らしにくい姿勢を基本に、目的を理解して続けることです。
やってはいけない動作や悪化サインを知れば、不安は減ります。
今日から「安全な範囲で小さく継続」を始めてみてください。
本記事でもお悩みを解決できない場合は、ぜひ弊社までご相談ください

弊社では経験豊富なセラピストが、ロボットやAIによる最新のリハビリを駆使してサポートさせて頂きます。
・維持ではなく、改善をしたい
・青葉城址公園や松島へ家族と観光したい
このようなお悩みを持つ方はぜひお問い合わせください。
この記事を書いた人

髙橋 克弥
理学療法士
2015年に理学療法士免許を取得。一般病院に勤務。
回復期病棟、一般・療養病棟、地域包括ケア病棟、外来リハビリといった様々なステージでのリハビリ業務を経験。学会参加や学会発表も経験。脳血管疾患、運動器疾患など多くの患者様やその御家族に携わる。
2022年からクリニックに勤務。
国際マッケンジー法認定セラピスト取得。再生医療立ち上げメンバーとして携わる。
2024年から脳神経リハビリセンター仙台に勤務。
私は「お客様が主役」をモットーに皆様の希望に添えるリハビリを提供します。
自分の限界が利用者様の限界になるため、自分の限界を決めずに諦めず、試行錯誤しながら一人一人にあったリハビリプログラムを考えています。
脳神経リハビリセンター仙台に興味を持っていただいたお客様には後遺症をあきらめないで欲しいです。リハビリの可能性を知ってほしいと思います。当社のような自費リハビリ施設は、まだ東北地方ではほとんど知られていません。初回の無料体験プログラムを利用いただき、自分がどこまでよくなるか、可能性を感じてほしいと思います。
目標達成に向かって、共に進んで行きましょう。