お知らせ
NEWS
脊髄損傷の原因・治療・リハビリ【日常生活・社会復帰を目指す方へ】


脊髄損傷は、日常生活に深刻な影響を及ぼすだけでなく、治療やリハビリが適切に行われなければ生涯にわたり大きな影響が残る恐れもあります。
この記事では、脊髄損傷の基本知識から治療法、日常生活の改善方法までを網羅し、患者様やご家族様の課題解決に向けた情報をお届けします。
この記事が、患者様の生活の質を改善する第一歩となれば幸いです。
脊髄損傷の基礎知識

この章では、脊髄損傷についての基本的な知識、その原因、脊髄の機能、診断方法について説明します。
脊髄損傷とは?
脊髄損傷とは、事故や病気によって脊髄が損傷を受けることです。
これにより、感覚や運動機能が失われる場合があります。
主な原因としては次のものが挙げられています。
- 交通事故による強い衝撃
- スポーツ中の不慮の事故
- 転倒(高齢者で多い)
脊髄の重要な機能
脊髄は、神経細胞の束で構成され、脳からの命令を体の各部に伝える重要な役割を担います。
脊髄の主な機能は以下の通りです。
- 運動機能の制御
- 感覚情報の伝達
- 自律神経の調節
脊髄損傷の種類について
脊髄損傷には様々なタイプがあり、それぞれ異なる治療方法とリハビリテーションが必要です。
- 完全損傷: 脊髄が完全に断たれ、損傷部位以下の感覚と運動機能が失われる。
- 不完全損傷: 脊髄が部分的に損傷を受けるが、ある程度の感覚や運動機能が残る。
これらの損傷の種類により、治療方針や予後が大きく異なるため、正確な診断がとても大切です。
脊髄損傷の診断方法
脊髄損傷の正確な診断は、適切な治療計画を立てるために不可欠です。
主な診断技術を紹介します。
- 画像診断: MRIやCTスキャンを利用して、脊髄や周辺組織の損傷を詳細に観察します。
- 神経生理学的検査: 脊髄の電気的活動を記録し、神経機能の損傷具合を評価します。
- 臨床評価: 患者様の感覚機能と運動機能を詳しく評価することで、損傷レベルを把握します。
これらの方法により、脊髄損傷の種類、程度、及び影響を受けた範囲を正確に把握し、最適な治療を受けることが可能となります。
日本における脊髄損傷の発生統計
日本における脊髄損傷の最新の統計によると、年間の発生率は100万人あたり49件と推定されています。
中でも、70歳が中央値であり、70代が最も多い年齢層です。
男女比は3:1で、男性の方が発生率が高いことが示されています。
脊髄損傷の種類では、88.1%が頚部の損傷で、これにより多くの患者様が重度の障害を持つこととなります。
また、損傷の程度としては、Frankel D(一部の運動機能が残る不完全麻痺)が最も多く、全体の46.3%を占めています。
原因として目立ったのは次の2つです。
- 平地での転倒(38.6%)
- 交通事故(20.1%)
前述の原因と、少し異なる結果です。
平地での転倒が多いのは、日本の高齢化とともに、高齢者の転倒による事故が増加してきた結果です。
日本でも、若年層ではスポーツが原因での脊髄損傷が多く見られます。
10代の若者では、スポーツによる損傷が43.2%を占めています。
このように、日本における脊髄損傷の傾向は、高齢化とともに変化してきており、頚部損傷や不完全麻痺の増加が顕著です。
これらのデータは、今後の予防策や治療法の改善に向けた重要な指標とされています。
引用:The National Center for Biotechnology Information
A nationwide survey on the incidence and characteristics of traumatic spinal cord injury in Japan in 2018
脊髄損傷の治療

この章では、脊髄損傷後の治療の流れと、急性期から長期にわたる症状の管理について解説します。
初期対応と緊急治療の重要性
脊髄損傷の初期対応は、患者様の予後に大きく影響します。
速やかな処置が必要で、以下のように対処されます。
- 事故現場での適切な応急処置
- 迅速な医療施設への搬送
- 初診時の詳細な診断と治療計画の策定
長期的な治療
脊髄損傷患者様の長期治療は、個々のニーズに合わせた多角的な対策が行われます。
患者様の生活の質の向上を最優先事項として、以下の方法を包括的に組み合わせていきます。
- 継続的なリハビリテーション:機能回復と再発防止を目指し、定期的にリハビリテーションを行います。
リハビリテーションには、理学療法、作業療法、言語療法があります。
- 外科手術:状況に応じて、神経の解放、脊椎の固定、またはその他の外科的治療が行われることがあります。
これらの手術は、症状や機能の改善を目的としています。
- 痛みのコントロール:脊髄損傷患者様はしばしば慢性的な痛みを抱えます。
このため、薬物療法、神経ブロック、電気刺激療法などによる痛みのコントロールを行う場合があります。
- 心理的なサポート:脊髄損傷は患者様の精神的健康にも大きな影響を及ぼします。
心理的サポートは、うつ病や不安を軽減し、生活の質を向上させるために重要です。
これらの治療は、患者様が可能な限り自立した生活を送ることができることを目指すものです。
個々の状況に応じた柔軟な対応が、患者様にとって最適な治療結果につながっていきます。
最新の治療法
薬物療法: 脊髄の二次損傷を抑制する治療薬などの研究が進められています。
薬物療法の進歩により、より質の高い生活が送れる可能性が高まると考えられます。
慢性期の症状への対策
脊髄損傷患者様が慢性期に入ると、病状の安定化とともに長期的な健康維持に着目されていきます。
この段階での病状管理は、合併症を防ぎ、患者様の生活の質を維持、向上させるためにとても大切です。
慢性期の症状の管理では、次の点に重点が置かれています。
- 継続的な医療受診:定期的な健康診断と症状のモニタリングを通じて、新たな健康問題や既存症状の悪化を早期に発見します。
- 合併症の予防:褥瘡(床ずれ)、尿路感染症、深部静脈血栓など、脊髄損傷患者様に特有の合併症を防ぐための予防策を講じます。
- 栄養管理:適切な栄養摂取は、体力の維持と免疫力強化に不可欠です。
栄養士と連携し、個々の健康状態に合わせた食事のコントロールが行われます。
- 運動の促進:可能な限りの運動活動を促進し、筋力の維持と心血管系の健康をサポートします。
理学療法士・作業療法士は運動プログラムの計画や実施に携わります。
患者様が慢性期においても積極的に健康管理を行うことは、日常生活の基盤を作り上げていくことにつながります。
合併症のリスクを低減して、自立した日常生活を維持することが目標です。
リハビリテーションによる日常生活の改善

この章では、脊髄損傷患者様が日常生活で直面する困難に向き合い、改善を図るためのリハビリテーションを解説します。
リハビリテーションは、患者様が自立し、生活の質を向上させるために不可欠です。
リハビリテーションの目的と種類
リハビリテーションは、脊髄損傷後の回復を促し、患者様が日常生活をより自立して過ごせるよう支援するために行われます。
主な目的と種類は次の通りです。
- 運動機能の回復:筋力を強化し、機能的な動きを取り戻すための訓練を行います。
- 自立した生活の促進:日常生活動作(ADL)の訓練を通じて、食事や身の回りの世話など、基本的な活動が自分でできるようにします。
効果的なリハビリテーション技術
効果的なリハビリテーション技術には、最新の治療器具や方法もあります。
具体的な技術には次のようなものがあります。
- 電気刺激療法:神経と筋肉の活性化を促すために使用します。
- ロボット支援歩行訓練:歩行能力の向上を目指し、特定の装置を用いて訓練を行います。
脳神経リハビリセンターで行っているリハビリをいくつかご紹介します。
筋力増強
脊髄損傷により弱くなった筋肉を強くするために行います。
適切な設定(負荷量・頻度・方法)により、効率のよい筋力の向上を図ります。
関節可動域練習
脊髄損傷の方にとって、可動域は非常に重要となります。
今までと体の使い方が変わるため、その方の症状に応じて必要な関節の可動域の獲得を目指します。
歩行練習
下肢の収縮が得られる状況であれば積極的に立位・歩行の練習を実施します。
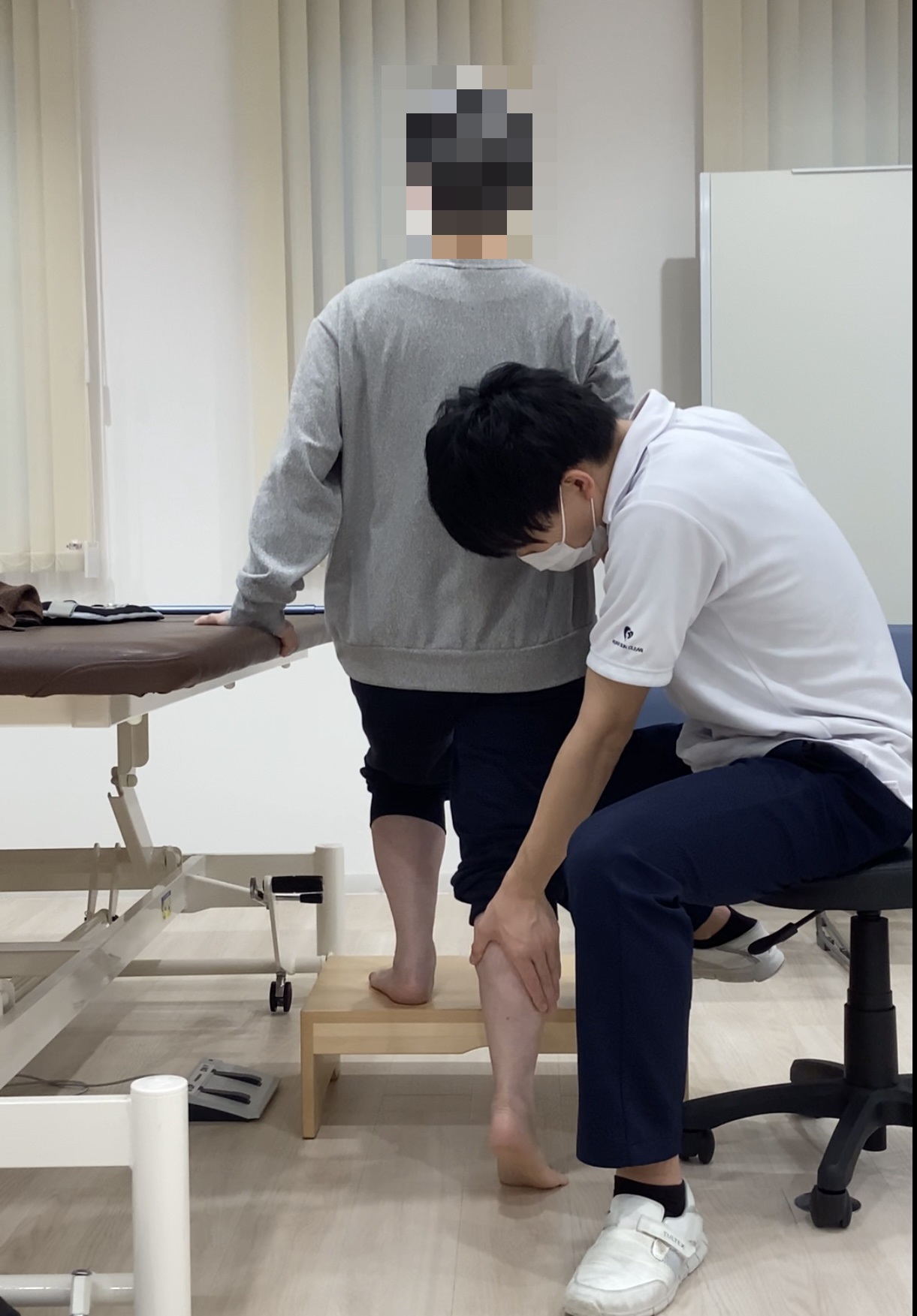
ロボットリハビリ
関節の動きをアシストするHAL、歩行をアシストするcuraraを使用し、機能改善や歩行能力の改善を図ります。
curaraを使用したリハビリ
日常生活での課題と対処法
日常生活で直面する課題には多岐にわたりますが、それぞれに効果的な対処法が存在します。
主な課題とその解決策を紹介します。
- 移動困難:車いす・歩行器・装具など、適切な補装具を使用し、移動手段の獲得を図ります。
- 衛生管理:特殊な衛生用具を用いることによって、自己管理の獲得を目指します。
- コミュニケーションの障害:コミュニケーション支援ツールなどを利用し、話す・書くなどの能力をサポートします。
社会復帰を目指す患者様をとりまく環境

社会復帰への支援プログラム
社会復帰を目指す脊髄損傷患者にとって、適切な支援プログラムの存在は不可欠です。
具体的には以下のものがあります。
- 専門的リハビリテーションの提供
- 職業訓練および再就職支援
- 心理的サポートとカウンセリング
障害を持つ人の労働市場における権利と参加
この章では、障害を持つ人々の労働市場における権利と参加に焦点を当てます。
個人が直面する課題と、働く権利を支援するための法的枠組みについて詳しく説明します。
障害を持つ人が経験する労働市場での課題
- 職場でのアクセシビリティと合理的配慮の不足
- 採用過程における偏見や差別
- 職業訓練とスキル開発の機会の欠如
労働権を支援する法的枠組み
上記課題への対策を紹介します。
日本では、障害者雇用促進法により、企業は雇用者数全体に対する障害を持つ人の雇用を一定の割合で守ることが義務付けられています。
この法律は、障害者の権利を保護し、職場での平等を促進するための重要なものです。
- 障害者雇用率の法定枠:障害者の増加に伴い上昇しています。
- 合理的配慮※の義務付け:障害者の希望に対して企業が合理的であるとして合意した上で配慮がなされます。
実際の例として、当社の本社社屋でも、次のようなことを行っています。
- ドアの開閉速度の調整
- 横になれる休憩スペースの設置
- できることに焦点を当てたタスク分配
- 就労移行支援・定着支援の受け入れ
- 定期的な面談と合理的配慮の見直し
これらの取り組みが、障害を持つ人がより公平で包摂的な労働市場に参加するための基盤となります。
社会的支援
社会的支援は患者様が自立した生活を送るために不可欠です。
具体的には、以下のサービスがあります。
- 住宅改修支援
- 交通アクセスの向上支援
- 経済的支援プログラム
ピアサポートとコミュニティの役割
ピアサポートは、同じ経験を持つ人々が支援し合うことです。
これは、脊髄損傷患者にとって大きな助けとなります。
主な活動は以下の通りです。
- 経験共有の場の提供
- 相互支援グループの運営
このように、脊髄損傷患者が社会に再び参加するためには、多面的な支援が不可欠です。
脊髄損傷の展望【技術と研究の進展】

この章では、脊髄損傷に対する最新の研究進展と、未来の治療法の可能性について掘り下げます。
再生医療と脊髄損傷治療の可能性
再生医療技術は、脊髄損傷の患者にとって新たな希望かもしれません。
この技術により、損傷した脊髄の修復や機能回復が期待されています。
- 幹細胞治療が中心となり、損傷した神経組織の再生を目指すものです。
- 現在約150人が保険診療で治療を受けています。
これらの進捗はまだ初期段階であり、多くの課題が残されていますが、新たな治療法として注目されています。
革新的リハビリテーション技術の開発
リハビリテーション技術も進化しており、より効果的な機能回復を支援しています。
歩行ロボットによる歩行訓練が注目されています。
この技術により、リハビリの効果が大きく向上することが期待されます。
脊髄損傷研究の国際的な動向
国際的な研究連携が進み、脊髄損傷治療法の発展に寄与しています。
- 国際的なデータベースの共有により、より多くのデータが解析され、治療法の改善に役立っています。
- 国際的な臨床試験が多数行われ、新しい治療法の効果が検証されています。
これらの取り組みにより、世界中の研究者が知識を共有し、新しい治療法の開発を加速しています。
まとめ

最後までお読みいただき、ありがとうございました。
脊髄損傷について理解を深めることができたでしょうか?
新しい治療法から革新的なリハビリテーション技術など、希望を持って未来を見つめることができる情報もお届けしました。
この記事が、患者様やご家族様の日々の生活の大きな励みとなることを心から願っています。
本記事でもお悩みを解決できない場合は、ぜひ弊社までご相談ください
弊社では経験豊富なセラピストが、ロボットやAIによる最新のリハビリを駆使してサポートさせて頂きます。
・維持ではなく、改善をしたい
・名古屋や栄を装具や杖を使わず歩けるようになりたい
このようなお悩みを持つ方はぜひお問い合わせください。
↓お問い合わせはこちらから
>>仙台付近にお住いの方
>>東京にお住いの方
>>名古屋付近にお住いの方
>>大阪付近にお住いの方
Instagramでも最新のリハビリ情報を発信しています。
毎月先着5名様限定で無料体験を実施しておりますのでお早めにどうぞ!
この記事を書いた人

大野 真之介
理学療法士 / 認定理学療法士(脳卒中)
2016年に理学療法士免許を取得。同年より愛知県内の大学病院で勤務し、回復期・急性期・外来のリハビリを経験。急性期ではSCU(脳卒中集中治療室)の専任理学療法士としても勤務。
これまで主に脳血管疾患・脊髄損傷・神経難病の方のリハビリに携わる。2020年に日本理学療法士協会の認定資格である認定理学療法士(脳卒中)を取得。2022年11月から脳神経リハビリセンター名古屋に勤務。
私は常に「一緒に進めるリハビリ」を心がけています。療法士がリハビリをするのではなく、お客様にも“動き方”や“変化”を知ってもらいながら、運動を通して目標達成を目指しています。目標に向けて一緒に挑戦していきましょう。全力でサポートします。