お知らせ
NEWS


脊柱管狭窄症でMRIを受ける患者様・ご家族様へ。
この記事では、「異常なし」と言われても症状が続く理由、MRIで分かることや画像診断での限界。
MRIの所見や見るべきポイント、検査の費用や時間、手術前後に主治医へ確認したい点を整理し、お伝えします。
是非ご一読ください。
脊柱管狭窄症とは?
背骨(脊椎)の内部には脳から続く脊髄(神経の束)が通る「脊柱管」というトンネル状の空間があります。
脊柱管は前かがみで拡がる、腰を反ると狭まるという特徴があります。
脊柱管狭窄症とはこの脊柱管が狭くなることで脊髄が圧迫され、痛みやしびれを引き起こす病気です。
この章では、脊柱管が狭くなる仕組みと部位ごとの特徴、代表的な症状の理由について解説します。
脊柱管が狭くなる「仕組み」
前述の通り、脊柱管とは、脊椎の中央を縦に通る神経のトンネルです。
ここを通る神経は脳から続いていて、脊髄と言います。
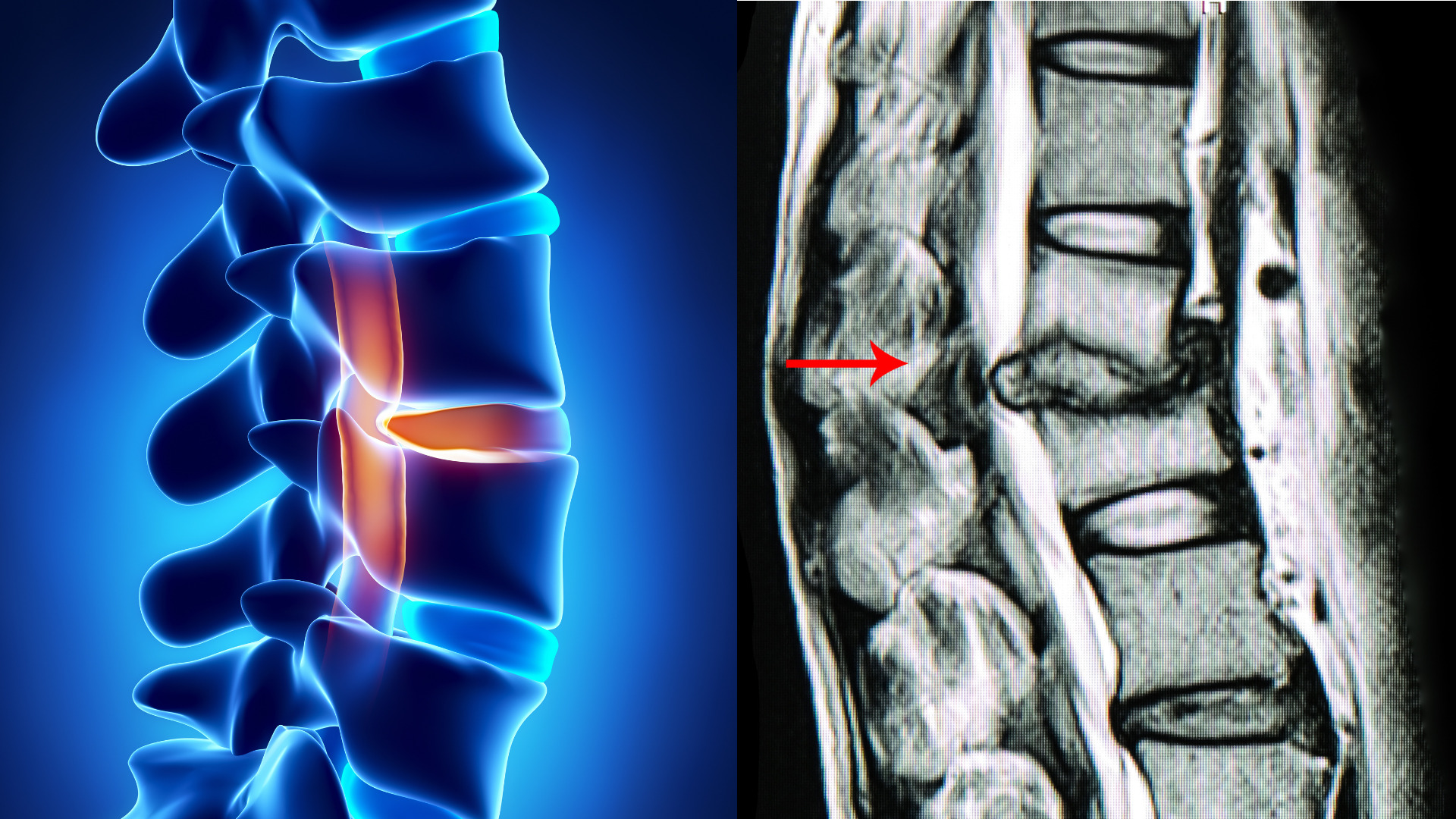
加齢や生活習慣の影響により、以下の部位に構造的な変化が起こります。
- 椎間板(ついかんばん):背骨のクッション
加齢により弾力を失い、潰れることで神経を圧迫します。 - 椎間関節(ついかんかんせつ):背骨同士のつなぎ目
変形や炎症によって骨の棘(骨棘)が生じ、神経の通り道を狭めたり、神経を刺激します。 - 黄色靭帯(おうしょくじんたい):脊柱管の後方を覆う靭帯
加齢や姿勢の影響で厚くなり、脊柱管を圧迫します。
↓↓↓脊柱管狭窄症の原因については、こちらの記事もご参照ください。
脊柱管狭窄症の原因を徹底解説!【頸部・胸部・腰部の違いと改善法】
このような変化が重なることで脊柱管を通る脊髄の圧迫が進行し、痛みやしびれが現れます。
症状の特徴として立位や歩行時に悪化し、前かがみで楽になることがあります。
腰部・頚部・胸部で異なる症状の特徴
脊柱管狭窄症は部位により原因と症状が異なります。
どの部分で脊髄が圧迫されるかによって、出る症状が変わります。
- 頚部脊柱管狭窄症:腕や手のしびれや脱力感が生じ、箸が使いにくいなどの細かな動作障害がみられます。
- 胸部脊柱管狭窄症:まれですが、歩行中に両足が重く感じたり、体幹のバランスが崩れやすくなります。
- 腰部脊柱管狭窄症:お尻や脚にしびれ・痛みが出て、長く歩けない「間欠性跛行(かんけつせいはこう)」が代表的です。
姿勢や体位によって脊柱管の広さは変化し、前かがみ姿勢で症状が軽減する理由もここにあります。
頚部・胸部・腰部いずれの狭窄も、放置すれば、一部のケースでは歩行障害や手足の麻痺に進行するおそれがあります。
排尿障害や下肢の麻痺がある場合は手術が適応となる場合がありますが、状態によっては保存療法(薬物療法・運動療法など)で改善が期待できます。
改善が期待できる理由とは?
脊柱管そのものを広げることは難しいものの、筋肉・血流・神経の働きを整えることで症状を緩和できる可能性はあります。
リハビリでは、筋の緊張を緩め、関節の動きをよくすることにより、痛みの原因となる神経圧迫の症状軽減を図ります。
特に、腰部周囲の筋肉(体幹・殿筋・股関節)を柔らかく保ち、神経への負担を減らすことが、症状を改善する鍵です。
また、姿勢や歩行の癖を修正することで、再発を防ぎながら機能回復が期待できます。
このように、正しいリハビリを継続すれば、「治らない」と感じていた痛みも、少しずつ軽減し、再び快適な生活へと近づける可能性があります。
- 脊柱管狭窄症は神経圧迫による慢性疾患です。
- 腰部・頸部・胸部で症状が異なり、生活動作に影響を与えます。
- リハビリでは、痛みやしびれを軽減し再発予防を目指します。
脊柱管狭窄症の診断とMRIの役割

この章では、脊柱管狭窄症の診断でMRIが何を示しているのか、レントゲンやCTとの違いも整理します。
また、MRI結果の読み取り方だけでなく、説明を聞くポイントも解説します。
検査前の疑問を減らし、受診の質を上げていただければ幸いです。
脊柱管狭窄症はMRIでわかりますか?|得意な評価と限界
MRIは脊柱管狭窄症の評価に役立ちます。
脊柱管や脊髄・椎間板、靭帯などを確認しやすいからです。
ただし、画像の所見と実際の症状の強さは一致しない場合があります。
そのため、画像だけで結論を急がず、実際の症状と合わせて考えることが大切です。
例えば、しびれの範囲やしびれが休むと軽くなるかなど具体的な症状も合わせて主治医に伝えることをおすすめします。
レントゲン・CT・MRIの違い|検査の役割分担を整理
検査には得意分野があり、目的に合わせて組み合わせています。
- レントゲンは骨の並びや変形・骨折などの確認に向きます。
- CTは骨の形をより詳しく見やすい検査です。
- MRIは神経や椎間板など軟部組織を把握しやすい点が強みです。
もし結果が一つで腑に落ちない場合は、検査の目的が合うかを主治医に確認します。
MRIが難しい状況では、CTなどで補う方法が検討されることもあります。
MRIで見ている主なポイント|脊柱管や脊髄・椎間板・靭帯の変性など
MRIでは「どこが、どうなっていて、脊柱管がどの程度狭いか」を確認することが大切です。
例として、椎間板のふくらみや靭帯の厚み、関節の変化が挙げられます。
「画像所見」と「症状」を照らし合わせる考え方|一致しないことがある理由
画像所見とは、画像で確認できた観察結果のことです。
画像所見は診断名ではなく、症状と照らして意味づけされます。
症状が強いのに「異常なし」と言われた場合は、写り方の問題や他に原因があることもあります。
我慢して放置すると、症状の悪化や活動量が落ちて筋力低下を招くことがあります。
遠慮なく、症状が出る動作や頻度・歩行距離によって痺れの程度が変わるのかなどを主治医に伝え、次にどんな症状の経過を追う必要性があるのかなどを主治医に相談してください。
必要に応じて、所見の要点を図で示してもらえるか確認する方法もあります。
ご安心ください。
MRI画像・所見の見方|主治医の説明が分かるようになる専門用語の整理

この章では、MRIの画像そのものを読み取る方法ではなく、主治医の説明を理解しやすくするために、専門用語を整理します。
所見やT2、水平断と矢状断など、よく出る言葉を誤解なく押さえます。
椎間板ヘルニアとの違いも整理します。
患者様とご家族様が診察室で困りにくいメモの取り方も紹介します。
所見(しょけん)とは何か|診断名ではなく「観察結果」として理解する
所見とは、画像で確認できた変化をさします。
- 診断は、所見と症状、診察結果を合わせて整理します。
- 所見は、変化の場所や程度を共有する材料になります。
- 同じ所見でも、症状の出方は人により異なります。
この理解があると、「所見=重症」と決めつけにくくなります。
T2強調画像とは?|よく出てくる言葉を誤解なく押さえる
T2強調画像とは、画像像上で水分が白く見えやすい撮り方です。
T2強調画像では脊柱管の中にある髄液が白く見えるため、神経の周りの空間が把握しやすくなります。
ただし、画像上の白や黒の見え方だけで病状は判断できません。
不安な場合は、どの部位のT2強調画像を見て説明しているかを確認すると安心です。
水平断(輪切り)と矢状断(横から)|見え方が変わる理由
結論として、断面が違うと、分かりやすい情報も変わります。
水平断は輪切り画像のため、左右差や脊柱管出口付近の神経の状態を示しを説明しやすい特徴があります。
矢状断は横からの画像のため、複数の高さをまとめて示しやすい特徴があります。
説明を聞くときは「どの高さ」と「左右」をセットで確認すると整理しやすくなります。
ヘルニアとの関係|似た言葉が並ぶときの整理(混同しないために)
結論として、脊柱管狭窄症と椎間板ヘルニアは重なることがあります。
椎間板ヘルニアとは、椎間板の一部が飛び出し、神経を圧迫する状態です。
一方で、脊柱管狭窄症は靭帯や関節の変化など複数要因が関わり、結果として脊柱管が狭くなる状態をさします。
説明を聞いても難しいときは、診断上の主な要因を確認すると混乱が減ります。
患者様・ご家族様が説明を受けるときのコツ|メモすると良い項目
診察室ではメモの項目を決めておくと理解がしやすくなります。
読影の断定は避け、説明の要点を受け取る姿勢が大切です。
- 狭窄が疑われる部位と高さ
- 左右差の有無
- 圧迫の原因として説明された要素
- 症状と一致している点と一致しない点
- 次回までに確認すること
この型があると、ご家族様にもわかりやすいです。
「MRI異常なし」と言われたのに症状がある|不安を整理して次の一手へ

この章では、「MRI異常なし」と説明されたのに痛みやしびれが続く場合の考え方を整理します。
異常なしの意味を分解し、画像と症状が一致しない理由を説明します。
そのうえで、受診時に伝えるとよい情報と、主治医への確認の仕方をまとめます。
不安を抱えたままにせず、次の一手を選びやすくします。
「異常なし」の意味を分解する|写っていない/説明がついていない/緊急性が低い等
結論として、「異常なし」は症状がない、とは限りません。
言葉の背景には、複数の意味が含まれることがあります。
- 画像で目立つ狭窄が確認しにくい状況です。
- 狭窄はあっても緊急性が低いと判断された状況です。
- 画像では説明しきれない要素が関わる可能性です。
まずは、どの意味で使われた言葉かを確認すると落ち着きます。
画像と症状が一致しない理由|“画像=つらさ”ではない
結論として、画像の狭さが、そのままつらさの強さを表すとは限りません。
痛みやしびれは、姿勢や歩行量、疲労などで変動します。
一方で、画像は撮影時の一場面であり、日常の変化を全て映しません。
このため、症状の出方を言葉で補うことが重要です。
患者様が整理しておくと伝わりやすい情報|いつ・どこで・何をするとどうなるか
症状が「出現する条件」を整理すると説明が分かってもらいやすくなります。
- 痛みやしびれが出る動作と姿勢
- 歩ける距離や時間の目安
- 休むと軽くなるまでの時間
- 左右差や、しびれの範囲の変化
これらは、画像だけでは補いにくい情報です。
↓↓↓脊柱管狭窄症の症状については、こちらの記事もご参照ください。
脊柱管狭窄症の症状とは?【しびれの特徴と受診の目安を解説します】
受診時に「確認」したい質問例|判断を迫らず、説明理解を深める聞き方
判断を迫るより、説明の前提を確認することが望ましいです。
- どんな目的でMRIを撮るのか
- 症状と画像はどの程度一致しているのか
以上2点が質問できると、説明理解が深められます。
もし不安が強い場合は、所見の要点を図で示してもらえるか相談します。
早めに相談したい変化の目安|無理な我慢にしないための観点
日常生活が急に難しくなる変化は放置しないほうが安心です。
活動量が落ちると、筋力や体力が低下しやすくなります。
つらさが増えて歩行が急に短くなった場合は、早めの相談をお勧めします。
受診する際は、症状の記録を持参するようにしましょう。
できる準備から進めてみてください。
当センターの改善事例と無料体験
画像の説明だけでは不安が残る患者様もいらっしゃいます。
当センターでは、生活で困る動作を整理し、無理のない練習と工夫を重ねていきます。
脳神経リハビリセンターのリハビリによる改善事例を紹介します。
【発症後約4年】30代・女性・脊髄損傷(不全麻痺)の改善事例
「もう一度、自分の足で立ちたい」という強い想いから、当施設にお越しいただき
現在、週1回のペースで継続的にリハビリに取り組まれています。
比較的筋力が残っていた腹部の筋力にアプローチし、起き上がり動作がお一人で可能となり、座位保持も見守りで可能となりました。
HAL®(装着型リハビリロボット)を使用しても足の筋力はわずかにしか出現しませんでしたが、反復し行うことで少しずつ筋肉の収縮を感じられるようになってきました。
↓↓↓詳しくは、こちらをご覧ください。
【発症後約4年】30代・女性・脊髄損傷(不全麻痺)の改善事例
当センターでは、毎月先着5名様限定で無料体験を実施しておりますのでお早めにどうぞ!
MRI検査の実際と手術前後のMRI|確認ポイント

この章では、MRI検査の流れと時間、費用の考え方を説明します。
加えて、注意が必要なケースと代替案も整理します。
手術前後でMRIの目的がどう変わるかもまとめます。
最後に、主治医の説明を理解するための確認ポイントを提示します。
MRI検査の流れ|予約〜撮影〜結果説明まで
結論として、MRIは事前準備を知ると不安が減ります。
一般に、受付から問診、撮影、着替え、終了の順で進みます。
撮影中は動かないことが求められるため、痛みが強い方は事前に相談します。
腰のMRI検査の費用は?|保険診療での一般的な考え方(幅が出る点も)
結論として、費用は保険適用の有無と検査内容で幅が出ます。
例えば、撮影部位の数や追加の撮影で金額が変わることがあります。
医療機関によって会計の流れも異なるため、事前確認が確実です。
注意が必要なケース|金属・医療機器・閉所など(医療機関への事前確認が前提)
MRIは安全のための事前確認が欠かせません。
- 体内に金属や医療機器がある場合は、必ず申告
- 閉所が苦手な方は、予約時に相談する
- 痛みで同じ姿勢が難しい場合も、事前に相談する
MRIが難しい場合は、CTなどで補う方法が検討されることもあります。
代替策があるため、受けられないと諦めないでください。
術前MRIの目的|「どこが・何で・どの程度」を確認するため
術前のMRIは情報を共有し、説明を具体化するために使われます。
圧迫が疑われる部位や高さ、左右差、原因の見立てを整理します。
そのうえで、症状の経過と照らし合わせて理解を深めます。
術後MRIの目的|経過の理解を助けるため
術後のMRIは術後の経過を共有し、主治医の説明を整理し理解する材料になります。
主治医が術後のMRIにて確認する内容としては主に以下の点になります。
- 神経の通り道が十分に広がったか
- 圧迫の原因だった組織(靭帯・骨)の除去ができているか
- 術後の合併症の有無
- 固定術の場合、インプラントの位置や周囲の組織と馴染んでいるか
これらの情報を知っておくだけでも、術後MRIの説明を受ける際に情報が整理しやすくなります。
まとめ

脊柱管狭窄症でMRIを受けるときは、「画像で分かること」と「画像だけでは分からないこと」を知るだけで、不安が軽くなります。
所見は診断結果ではなく観察結果です。
T2強調画像や水平断などの言葉も、簡単な知識として押さえておけば十分です。
もし「異常なし」と言われても、症状が続くなら一人で抱え込まないでください。
症状が出る動作や歩ける距離を整理し、主治医の説明を確認することで、次にすべきことが見えてきます。
この記事が、患者様とご家族様の受診を少しでも安心にし、日常を取り戻す一歩になれば幸いです。
本記事でもお悩みを解決できない場合は、ぜひ弊社までご相談ください

弊社では経験豊富なセラピストが、ロボットやAIによる最新のリハビリを駆使してサポートさせて頂きます。
・維持ではなく、改善をしたい
・名古屋や栄を装具や杖を使わず歩けるようになりたい
このようなお悩みを持つ方はぜひお問い合わせください。
この記事を書いた人

水谷 滉希
理学療法士
2017年に理学療法士免許を取得。同年より理学療法士として勤務。一般病棟、地域包括病棟、回復期病棟、外来リハビリ、訪問リハビリ等様々な分野でのリハビリを経験。
2022年には名古屋市内の回復期病棟立ち上げをチームリーダーとして携わる。2023年10月脳神経リハビリセンター名古屋に勤務。
私は常に「諦めない気持ち」を大切にしています。セラピストとお客様が二人三脚となり、最後まで諦めず目標達成を目指しています。全力でサポートさせて頂きます。目標達成に向けて一緒に歩んでいきましょう。