お知らせ
NEWS


手術後の脊柱管狭窄症で、「何をしたら悪化するのか分からない」と不安な患者様・ご家族様が多いのではないでしょうか。
普段通りに動くと、痛みやしびれが長引き、回復が遅れてしまう恐れもあります。
本記事では手術後に“避けるべき動作や姿勢”と、段階的なリハビリの進め方、生活での代替動作まで整理し、安心して動ける基準を持てるようにお伝えいたします。
脊柱管狭窄症とは?
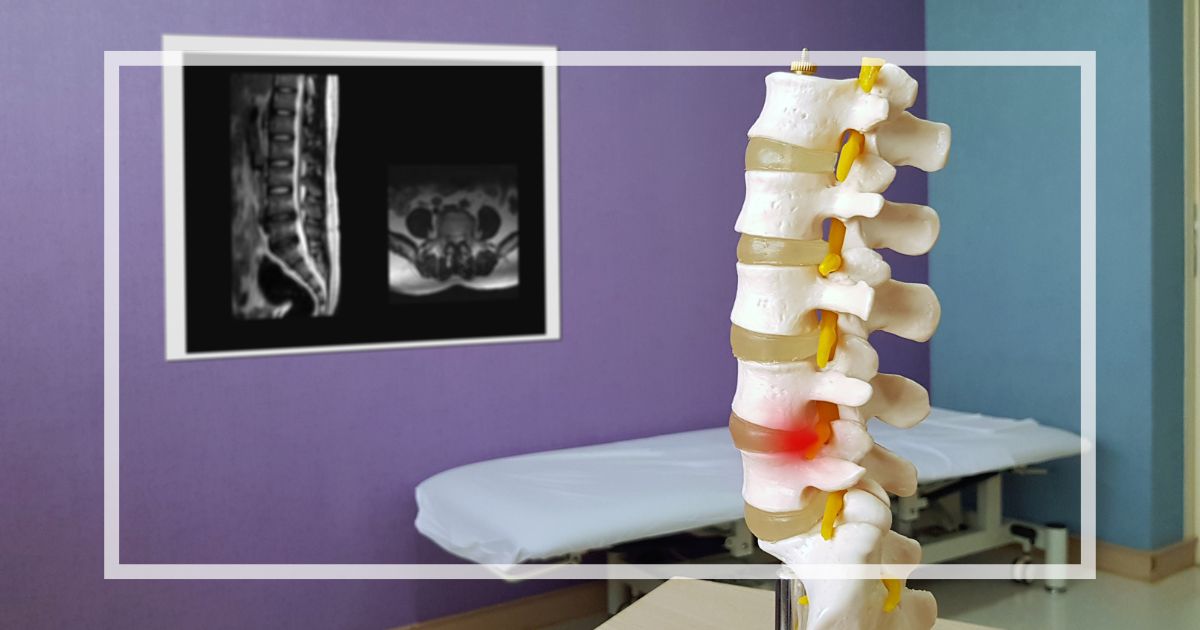
背骨(脊椎)の内部には脳から続く脊髄(神経の束)が通る「脊柱管」というトンネル状の空間があります。
脊柱管は前かがみで拡がる、腰を反ると狭まるという特徴があります。
脊柱管狭窄症とはこの脊柱管が狭くなることで脊髄が圧迫され、痛みやしびれを引き起こす病気です。
この章では、脊柱管が狭くなる仕組みと部位ごとの特徴、代表的な症状の理由について解説します。
脊柱管が狭くなる「仕組み」
前述の通り、脊柱管とは、脊椎の中央を縦に通る神経のトンネルです。
ここを通る神経は脳から続いていて、脊髄と言います。
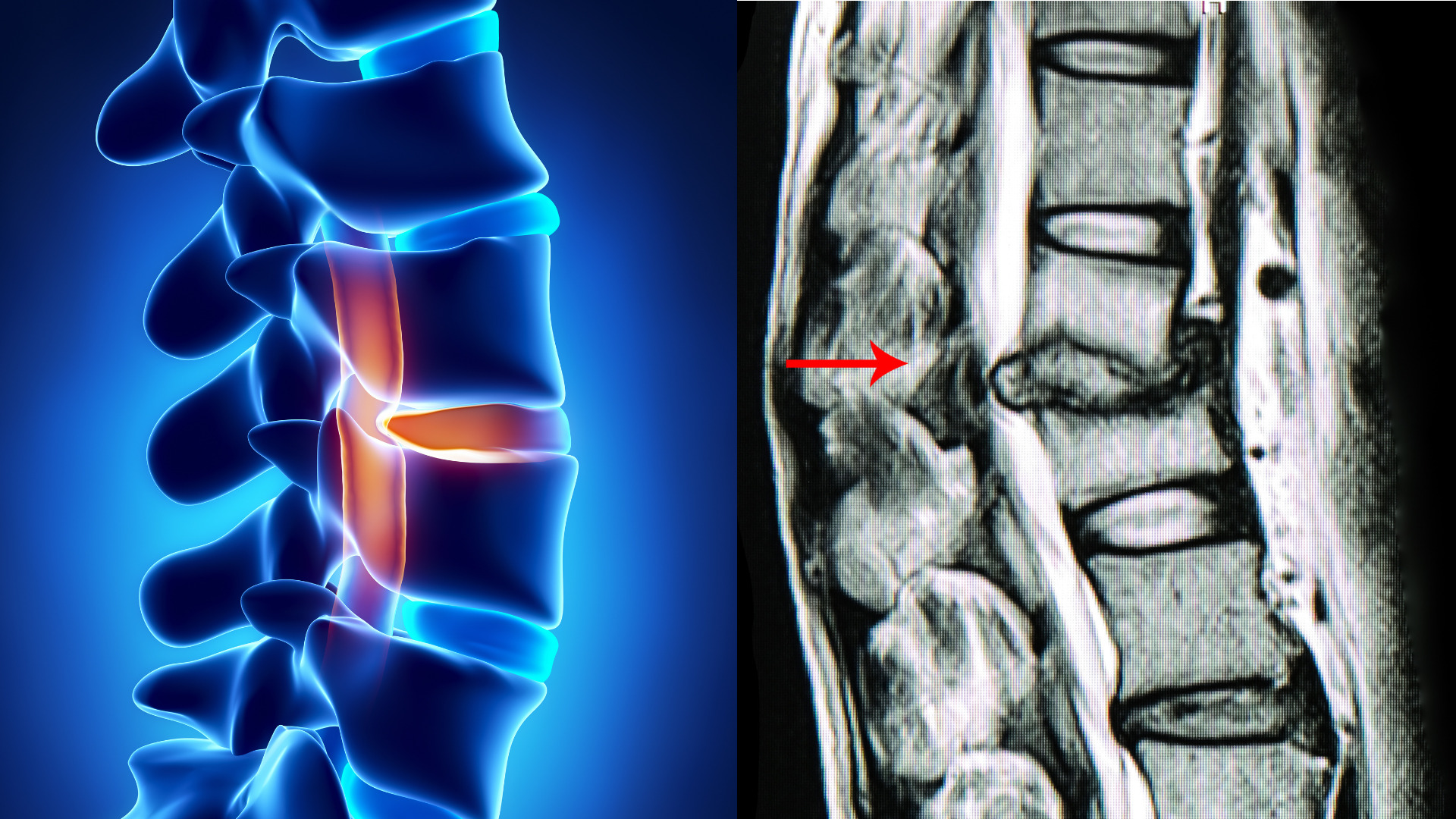
加齢や生活習慣の影響により、以下の部位に構造的な変化が起こります。
- 椎間板(ついかんばん):背骨のクッション
加齢により弾力を失い、潰れることで神経を圧迫します。 - 椎間関節(ついかんかんせつ):背骨同士のつなぎ目
変形や炎症によって骨の棘(骨棘)が生じ、神経の通り道を狭めたり、神経を刺激します。 - 黄色靭帯(おうしょくじんたい):脊柱管の後方を覆う靭帯
加齢や姿勢の影響で厚くなり、脊柱管を圧迫します。
↓↓↓脊柱管狭窄症の原因については、こちの記事もご参照ください。
脊柱管狭窄症の原因を徹底解説!【頸部・胸部・腰部の違いと改善法】
このような変化が重なることで脊柱管を通る脊髄の圧迫が進行し、痛みやしびれが現れます。
症状の特徴として立位や歩行時に悪化し、前かがみで楽になることがあります。
腰部・頚部・胸部で異なる症状の特徴
脊柱管狭窄症は部位により原因と症状が異なります。
どの部分で脊髄が圧迫されるかによって、出る症状が変わります。
- 頚部脊柱管狭窄症:腕や手のしびれや脱力感が生じ、箸が使いにくいなどの細かな動作障害がみられます。
- 胸部脊柱管狭窄症:まれですが、歩行中に両足が重く感じたり、体幹のバランスが崩れやすくなります。
- 腰部脊柱管狭窄症:お尻や脚にしびれ・痛みが出て、長く歩けない「間欠性跛行(かんけつせいはこう)」が代表的です。
姿勢や体位によって脊柱管の広さは変化し、前かがみ姿勢で症状が軽減する理由もここにあります。
頚部・胸部・腰部いずれの狭窄も、放置すれば、一部のケースでは歩行障害や手足の麻痺に進行するおそれがあります。
排尿障害や下肢の麻痺がある場合は手術が適応となる場合がありますが、状態によっては保存療法(薬物療法・運動療法など)で改善が期待できます。
改善が期待できる理由とは?
脊柱管そのものを広げることは難しいものの、筋肉・血流・神経の働きを整えることで症状を緩和できる可能性はあります。
リハビリでは、筋の緊張を緩め、関節の動きをよくすることにより、痛みの原因となる神経圧迫の症状軽減を図ります。
特に、腰部周囲の筋肉(体幹・殿筋・股関節)を柔らかく保ち、神経への負担を減らすことが、症状を改善する鍵です。
また、姿勢や歩行の癖を修正することで、再発を防ぎながら機能回復が期待できます。
このように、正しいリハビリを継続すれば、「治らない」と感じていた痛みも、少しずつ軽減し、再び快適な生活へと近づける可能性があります。
- 脊柱管狭窄症は神経圧迫による慢性疾患です。
- 腰部・頸部・胸部で症状が異なり、生活動作に影響を与えます。
- リハビリでは、痛みやしびれを軽減し再発を予防を目指します。
術後に「避けたほうがよい動作や姿勢」と、リハビリの基本方針

この章では、脊柱管狭窄症の術後に避けたい負荷の考え方と、回復を進めるリハビリの基本方針を解説いたします。
「何を避けたほうがよいか」が曖昧なままだと、良かれと思う動作が痛みやしびれを長引かせます。
逆に、負荷のルールと段階を知れば、必要以上に怖がらずに生活を再開できます。
術後の動作・姿勢のポイントは「負荷のかかり方」で決まる
術後に避けたいのは特定の動作ではなく、腰に集中する負荷の形です。
なぜなら同じ「家事」でも、負荷のかけ方で安全性が大きく変わるためです。
例えば、次の負荷が重なる場面は注意が必要です。
- 前かがみで持ち上げる➡負荷が続く動作です。
- 体をひねりながら方向転換する➡負荷が増える動作です。
- 腰を反らす➡負荷が強い動作です。
- 座りっぱなしなど同じ姿勢を続ける➡負荷が続く状態です。
- 布団から勢いよく起きる➡腰部に負荷が増える動作です。
動作の名前で禁止を増やすより、負荷の形で理解すると応用が利きます。
リハビリの大原則|「守る→整える→動かす→戻す」の順で考える
術後のリハビリは、頑張って増やすより、順番を守って回復を積み上げる考え方が安全です。
理由は、痛みが落ち着いても体の使い方が戻っていない時期があるためです。
具体的には、次の順で整えると迷いが減ります。
- 守る段階では、負荷が集中する動作を避けます。
- 整える段階では、姿勢と呼吸と動き出しを安定させます。
- 動かす段階では、歩行や立ち座りを安全な型で増やします。
- 戻す段階では、家事や仕事を小分けにして再開します。
この順番を守ることで、術後の不安が「行動の基準」に変わります。
「痛み・しびれを我慢して続ける」が危ない理由と、リハビリでの調整基準
痛みやしびれを我慢して続けると、回復が早まるどころか遠回りになることがあります。
なぜなら、体は痛みやしびれからの防御として動きを固め、結果として姿勢が崩れやすくなるためです。
調整の基準は、その場の我慢ではなく、翌日までの反応で判断します。
例えば次のような反応があれば、量ややり方を見直します。
- 翌朝に痛みが増える場合➡量を2〜3割減らします。
- しびれが広がる場合➡休憩回数を増やします。
- 動き始めがつらい場合➡姿勢を変える練習を先にします。
我慢が必要なときは、量を減らし、回数を分ける方法が有効になります。
術式・回復段階で、リハビリの狙いと注意点が変わる前提
術後の注意点は一律ではなく、術式や経過で変わります。
そのため、主治医の指示を最優先にしつつ、生活で迷いやすい点だけ整理します。
例えば、同じ動作でも「いつから」「どの程度」が変わることがあります。
- 歩行の量は、回復段階で増やし方が変わります。
- コルセットの使い方は、目的と時期で調整が必要です。
- 家事や仕事は、負荷を小分けにして再開します。
迷ったときは、主治医の指示を確認し、できる範囲で安全な型に置き換えると安心です。
当センターでは、毎月先着5名様限定で無料体験を実施しておりますのでお早めにどうぞ!
術後の生活での避けるべき動作や習慣とその対応の整理(リハビリ視点で)

ここでは負荷のかかり方を軸に、代わりにできることまでをセットで確認できます。
持ち上げ動作(前かがみ+荷重)|リハビリ視点の代替「膝・股関節で受ける」
前かがみで重さを受けると、腰に負荷が集中しやすくなります。
特特に術後は、日常の小さな積み重ねが痛みを長引かせる原因となります。
- 床の物を腰だけで拾う動作
- 洗濯カゴを体から離して持つ動作
- 買い物袋を片手で持って歩く動作
動作において腰部の負荷を減らすには、しっかり膝・股関節を曲げることが大切です。
また、荷物は小分けにしたり、両手で持ち運ぶ際は体に近づけます。
体をひねる動作(体幹回旋+方向転換)|歩行・立位練習で身につける「向きを変える手順」
腰だけをひねる動作は、ねじれの負荷が腰一点に集まりやすいです。
術後は「足から向きを変える」が安全な基本になります。
- 掃除機で急に方向転換する動作
- 振り向きざまに物を取る動作
- 車で体をひねって乗り降りする動作
安全な動きとしては、方向転換の際には足を小さく踏み変えるようにして、体幹はできるだけ正面を保ったままにします。
反り/丸め続ける姿勢|可動域より先に「姿勢の土台(体幹・股関節)」を整える
反る動作と丸め続ける姿勢は、腰の負担が増える要因になりやすいです。
まずは体幹と股関節の使い方を整え、腰だけで動かさない準備をします。
- 高い所に手を伸ばして腰を反らす動作です。
- 洗面台で前かがみが続く姿勢です。
- 床作業を腰を丸めたまま行う姿勢です。
負荷を減らすには、作業高さを上げ、股関節から曲げる形にします。
同一姿勢NG(座りっぱなし等)|リハビリ的な“切り替え設計”(休憩・姿勢変更)
同じ姿勢が続くと、腰回りの緊張が高まりやすくなります。
「続けない仕組み」を作ると、再発予防にもつながります。
- 30〜60分以上の座りっぱなしにしない。
- 立ちっぱなしで家事を続けない。
- 休憩が取れない長距離運転を避ける。
対策としては、時間を区切り、立つ・歩くを短く挟みます。
環境調整|作業療法的アプローチ「環境調整で失敗を減らす」
椅子や寝具が合わないと、良い姿勢を保つ工夫が難しくなります。
環境を整えると、腰部に負担のかかる負担を軽減できます。
以下の環境は要注意です。
- 柔らかすぎるソファ➡腰が沈みやすいです。
- 座面が浅い➡背中が丸まりやすいです。
- 柔らかすぎる寝具➡沈み込みが強く起き上がりに腰部に負担が掛かりやすいです。
対策としては、硬さや高さを調整し、起き上がりや立ち上がりやすさを優先します。
術後リハビリの進め方|回復は安全な動作や姿勢の積み上げ

この章では、術後リハビリの目的と、回復段階ごとの進め方を説明します。
術後は「頑張るほど良い」とは限りません。
安全な動作や姿勢の習慣を少しずつ積み上げると、生活復帰が安定しやすいです。
迷うときは、主治医の指示を最優先にして進めてください。
術後リハビリの目的|「痛みの管理」だけでなく「動作の再学習」が主役
術後リハビリの目的は、痛みを減らすことだけではありません。
起きる・立つ・座る・歩くを、安全な使い方で覚え直すことが大切です。
- 動き出しで腰に力を集めない立ち上がり
- 姿勢を崩さずに向きを変える歩き
- 座り時間を区切る生活
回復段階別の考え方|退院直後〜/〜3か月/〜6か月で“増やす要素”を変える
回復は段階で進むため、増やすポイントを変えると安全性が上がります。
目安は「強度より頻度」で、体の反応を見ながら調整します。
- 退院直後は、短時間を複数回に分けて行います。
- 〜3か月は、日常動作の型を崩さずに量を増やします。
- 〜6か月は、生活や仕事の負荷を小分けにして戻します。
歩いたほうがいい?|歩行をリハビリにするコツ(増やし方・減らし方)
歩行は有用ですが、痛みを我慢して量を増やすと回復が遠回りになる場合があります。
この場合、距離を減らし、回数を調整する方法が現実的です。
↓↓↓特にストレッチについての注意点は、こちらの記事をご覧ください。
脊柱管狭窄症で「やってはいけないストレッチ」【安全な動きを解説】
自宅でのセルフケアの注意|自己判断で強度を上げないためのルール
自宅では、やり方が間違えてしまうと腰への負担が増えやすいです。
安全のために「やめどき」を先に決めておくと続けやすいです。
- 痛みが増えたら、その日の量を2〜3割減らします。
- 同じ姿勢は30〜60分で区切って切り替えます。
- 生活動作と運動を合算して、総量を増やしすぎないようにします。
専門職に相談すべきタイミング|通院リハビリ/自費リハビリの使い分けの考え方
自己調整が難しいと感じたら、早めに主治医や専門職へ相談すると安心です。
間違えた動作が固定化すると、生活の負担が増えやすくなります。
- 動くのが怖くて、活動量が極端に減っているとき
- 歩行や立ち座りで、痛みが繰り返し増えるとき
- 家事や仕事の再開に困るとき
脳神経リハビリセンターのリハビリによる改善事例を紹介します。
【発症後約4年】30代・女性・脊髄損傷(不全麻痺)の改善事例
退院後は週2回の訪問リハビリと自主トレーニングを継続して行ってきました。
「もう一度、自分の足で立ちたい」という強い想いから、当施設にお越しいただき
現在、週1回のペースで継続的にリハビリに取り組まれています。
比較的筋力が残っていた腹部の筋力にアプローチし、起き上がり動作がお一人で可能となり、座位保持も見守りで可能となりました。
HAL®(リハビリロボット)を使用しても足の筋力はわずかにしか出現しませんでしたが、反復し行うことで少しずつ筋肉の収縮を感じられるようになってきました。
↓↓↓詳しくは、こちらをご覧ください。
【発症後約4年】30代・女性・脊髄損傷(不全麻痺)の改善事例
よくある質問+受診・相談の目安

この章では、術後の「いつまで。どこまで。」という疑問を整理します。
あわせて、受診や相談が必要な目安もまとめます。
患者様とご家族様が迷いやすい点を先に解消します。
腰部脊柱管狭窄症の手術後の安静期間は?|「安静=動かない」ではありません
術後は「安全に動く」が基本になります。
理由は、活動量が低下すると筋力が落ちやすいためです。
一方で、無理に動くと痛みが長引く場合もあります。
- 退院直後は短時間を複数回に分けて動きます。
- 〜3か月は動作の型を崩さずに量を増やします。
- 〜6か月は生活負荷を小分けにして戻します。
負荷を小さく、時間を短くして回数を増やす方法が安全です。
コルセットはいつまで?|目的で使い分けると迷いが減ります
コルセットは「使う場面」を決めると続けやすいです。
理由は、長時間の着用だけが正解ではないためです。
ただし、最終判断は主治医の指示が最優先になります。
- 外出や家事など負荷が上がる場面で使います。
- 休憩中は外して皮膚と呼吸を楽にします。
- 外す練習は「短時間から」が基本になります。
不安が強い場合は、着用時間ではなく腰部に負担のない動作を心がけます。
↓↓↓コルセットの使い方については、こちらの記事をご覧ください。
脊柱管狭窄症のコルセットの使い方【リハビリ専門職が解説します!
術後のリハビリは何をする?どのくらい必要?|目的は動作の再学習です
術後リハビリは生活動作を安全な動作や姿勢として覚え直します。
理由は、痛みが減っても動き方が戻らない時期があるためです。
- 起き上がりや立ち座りを反動なしで練習します。
- 歩行は姿勢と休憩の入れ方をセットで覚えます。
- 家事や仕事は負荷を分割して再開します。
運動量は翌日の反応で2〜3割調整します。
受診・相談の目安|迷ったら早めの確認が安心につながります
症状の変化が続く場合は早めの相談が安全です。
理由は、我慢で悪化すると調整に時間がかかるためです。
- 翌日まで痛みやしびれが増える状態が続くときです。
- 歩行や立ち座りが急に難しくなったときです。
- 生活が回らず、ご家族様の負担が増えたときです。
このような場合は活動量を減らし、主治医や専門職に相談することをお勧めします。
まとめ

この記事では、術後の「やってはいけないこと」を動作名ではなく「腰に集中する負荷」で整理しました。
無理に我慢して動くのではなく、「守る→整える→動かす→戻す」の順でリハビリを進めれば、回復は遠回りしにくくなります。
持ち上げ・ひねり・反り・同一姿勢などの避けるべき動作を、代替動作や環境調整までセットで紹介しました。
さらに、歩行量の増やし方やコルセットの考え方、受診・相談の目安もまとめています。
読み終えた今、患者様とご家族様が「何を基準に動けばいいか」を持ち帰れたなら安心です。
不安はゼロにできなくても、基準があれば一歩ずつ前に進めます。
翌日まで残る痛みやしびれを合図に調整し、迷ったら早めに主治医やリハビリ専門職へ相談してください。
この記事が、患者様やご家族様にとって安心の一助になれば幸いです。
本記事でもお悩みを解決できない場合は、ぜひ弊社までご相談ください
弊社では経験豊富なセラピストが、ロボットやAIによる最新のリハビリを駆使してサポートさせて頂きます。
・維持ではなく、改善をしたい
・名古屋や栄を装具や杖を使わず歩けるようになりたい
このようなお悩みを持つ方はぜひお問い合わせください。
この記事を書いた人

市橋 賢
理学療法士
2017年に理学療法士免許を取得。回復期病棟、外来リハビリ、訪問リハビリを幅広く経験。2022年にチームリーダーとして名古屋市内の回復期病棟立ち上げ。
2025年4月から脳神経リハビリセンター名古屋栄に勤務。
私が、理学療法士を目指したのは、自分自身がリハビリを受けた経験があったからです。
そのときに味わった「また動けるようになった!」という感動は、一生忘れません。
一方で、祖母はリハビリを途中で諦めてしまい、寝たきりの生活になってしまいました。
その話を聞いたときの悔しさと無力感は、今でも忘れられません。
だからこそ私は、「当たり前にできたことを、もう一度当たり前にできるように」、一人ひとりに徹底的に寄り添いながらサポートしていきます。
リハビリは大変ですが、どこか安らぎを感じながら、共に努力していける関係性を大切にして、前向きな一歩を一緒に積み重ねていけたらと思います。