お知らせ
NEWS


歩くと痛みやしびれが強まる原因が分からず、不安を抱えていませんか。
脊柱管狭窄症は“何が原因か”を知らないまま放置すると、歩行距離が急激に短くなることもあります。
この記事では医学的な原因から姿勢・生活習慣までをリハビリの専門家目線で整理し、改善の方向性をお伝えいたします。
ご自身に当てはまる原因が分かり、自信を持って対策をしていただければ幸いです。
脊柱管狭窄症とは?
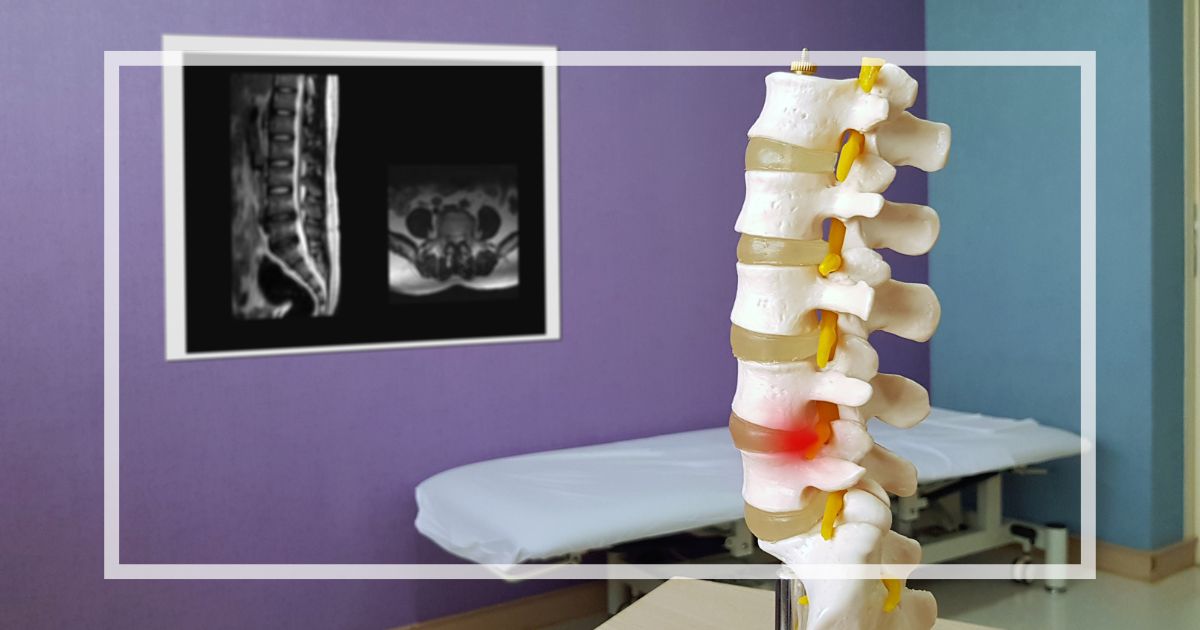
背骨(脊椎)の内部には脳から続く脊髄(神経の束)が通る「脊柱管」というトンネル状の空間があります。
脊柱管は前かがみで拡がる、腰を反ると狭まるという特徴があります。
脊柱管狭窄症とはこの脊柱管が狭くなることで脊髄が圧迫され、痛みやしびれを引き起こす病気です。
この章では、脊柱管が狭くなる仕組みと部位ごとの特徴、代表的な症状の理由について解説します。
脊柱管が狭くなる「仕組み」
前述の通り、脊柱管とは、脊椎の中央を縦に通る神経のトンネルです。
ここを通る神経は脳から続いていて、脊髄と言います。
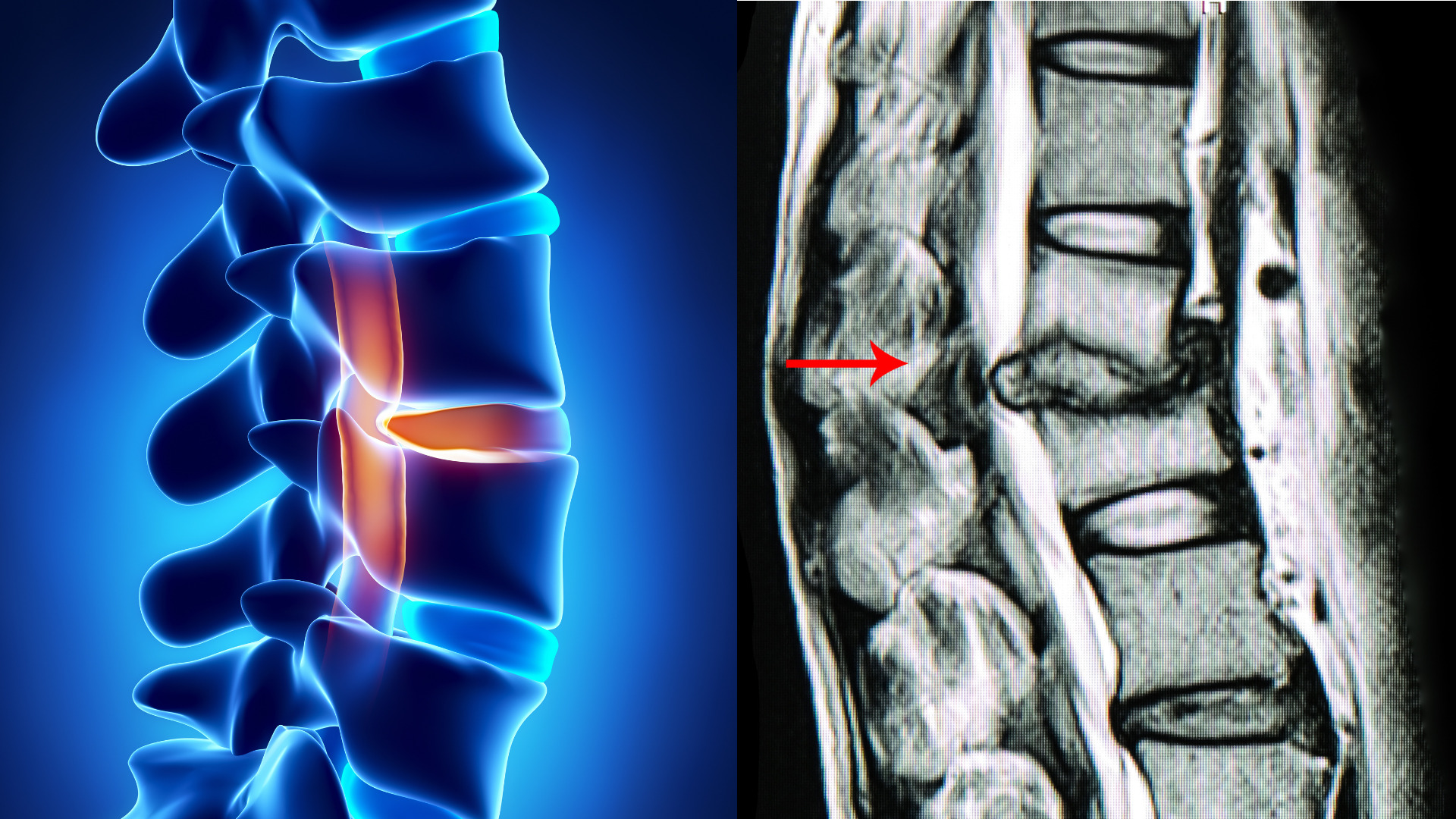
加齢や生活習慣の影響により、以下の部位に構造的な変化が起こります。
- 椎間板(ついかんばん):背骨のクッション
加齢により弾力を失い、潰れることで神経を圧迫します。 - 椎間関節(ついかんかんせつ):背骨同士のつなぎ目
変形や炎症によって骨の棘(骨棘)が生じ、神経の通り道を狭めたり、神経を刺激します。 - 黄色靭帯(おうしょくじんたい):脊柱管の後方を覆う靭帯
加齢や姿勢の影響で厚くなり、脊柱管を圧迫します。
↓↓↓脊柱管狭窄症の原因については、こちの記事もご参照ください。
脊柱管狭窄症の原因を徹底解説!【頸部・胸部・腰部の違いと改善法】
このような変化が重なることで脊柱管を通る脊髄の圧迫が進行し、痛みやしびれが現れます。
症状の特徴として立位や歩行時に悪化し、前かがみで楽になることがあります。
腰部・頚部・胸部で異なる症状の特徴
脊柱管狭窄症は部位により原因と症状が異なります。
どの部分で脊髄が圧迫されるかによって、出る症状が変わります。
- 頚部脊柱管狭窄症:腕や手のしびれや脱力感が生じ、箸が使いにくいなどの細かな動作障害がみられます。
- 胸部脊柱管狭窄症:まれですが、歩行中に両足が重く感じたり、体幹のバランスが崩れやすくなります。
- 腰部脊柱管狭窄症:お尻や脚にしびれ・痛みが出て、長く歩けない「間欠性跛行(かんけつせいはこう)」が代表的です。
姿勢や体位によって脊柱管の広さは変化し、前かがみ姿勢で症状が軽減する理由もここにあります。
頚部・胸部・腰部いずれの狭窄も、放置すれば、一部のケースでは歩行障害や手足の麻痺に進行するおそれがあります。
排尿障害や下肢の麻痺がある場合は手術が適応となる場合がありますが、状態によっては保存療法(薬物療法・運動療法など)で改善が期待できます。
改善が期待できる理由とは?
脊柱管そのものを広げることは難しいものの、筋肉・血流・神経の働きを整えることで症状を緩和できる可能性はあります。
リハビリでは、筋の緊張を緩め、関節の動きをよくすることにより、痛みの原因となる神経圧迫の症状軽減を図ります。
特に、腰部周囲の筋肉(体幹・殿筋・股関節)を柔らかく保ち、神経への負担を減らすことが、症状を改善する鍵です。
また、姿勢や歩行の癖を修正することで、再発を防ぎながら機能回復が期待できます。
このように、正しいリハビリを継続すれば、「治らない」と感じていた痛みも、少しずつ軽減し、再び快適な生活へと近づける可能性があります。
- 脊柱管狭窄症は神経圧迫による慢性疾患です。
- 腰部・頸部・胸部で症状が異なり、生活動作に影響を与えます。
- リハビリでは、痛みやしびれを軽減し再発を予防を目指します。
脊柱管狭窄症の主な原因|医学的に明らかになっている要因

脊柱管狭窄症は、加齢や疾患、生活習慣など複数の要因が重なって発症します。
この章では、医学的に明らかになっている代表的な5つの原因を紹介し、それぞれの特徴と対策の方向性を解説します。
① 加齢による変性(椎間板の劣化・黄色靭帯の肥厚・骨棘形成)
加齢とともに椎間板の弾力が失われ、膨らむことで神経が圧迫されます。
同時に椎間関節の変形や黄色靭帯の肥厚(ひこう)、骨棘(こつきょく:骨の突起)の形成が進みます。
これらの変化は自然な老化現象ですが、早期の姿勢改善や運動で進行を抑えられます。
② もともとの骨格(先天的な狭窄)
若年層でも症状が出やすいため、姿勢保持筋のトレーニングで体幹の安定性を高めることが重要です。
③ 発症に影響を与える疾患(ヘルニア・すべり症・側弯症など)
とくに腰部では、脊椎すべり症による狭窄が多くみられます。
動作の最適化や筋バランスの調整を行うことで、痛みの軽減や再発防止が期待できます。
④ 外傷・圧迫骨折などの後遺変化
骨癒合の過程で生じるわずかなズレでも神経を圧迫し、慢性的な痛みにつながることがあります。
この場合、無理なストレッチや矯正よりも、姿勢保持を重視した安定化訓練が有効です。
⑤ 生活習慣・環境要因(肥満・姿勢・喫煙・ストレス・糖尿病など)
肥満による腰椎への負担、不良姿勢、喫煙や糖尿病による血流低下、ストレスによる筋緊張などが複合的に作用します。
- 体重を適正に保つことで腰椎への負担を軽減する。
- 長時間同じ姿勢を避け、こまめに体を動かす。
- 喫煙を控え、血流を改善する習慣を持つ。
これらの生活改善は、痛みの緩和や再発防止に直結します。
脊柱管狭窄症の原因は一つではなく、加齢・体質・生活習慣などが重なって起こることを理解することが大切です。
次章では、ご自身の身体の特徴や動作の癖がどのように狭窄を悪化させるかを詳しく解説します。
“自分に当てはまる原因”を特定する|頸部・胸部・腰部別の特徴と生活動作

脊柱管狭窄症の原因は人によって異なり、痛みやしびれの出方も多様です。
この章では、頸部・胸部・腰部の特徴に加えて、生活動作や姿勢のクセが症状にどのように影響しているかを整理し、自分に当てはまる原因を特定するポイントを解説します。
骨盤・股関節・体幹の柔軟性低下が狭窄を悪化させる理由
柔軟性とは、関節や筋肉が無理なく動く範囲を保つ力のことです。
骨盤や股関節、体幹の柔軟性が低下すると、歩行や立位の際に腰部に負担が集中し、神経の圧迫が強まります。
リハビリセラピストの観点では、骨盤や股関節の可動性を高めるストレッチやモビライゼーションが有効です。
ただし、急な前屈や反り返り運動は逆効果になることがあるため、専門家の指導のもとで行うことが大切です。
反り腰・猫背などの不良姿勢がつくる慢性的な圧迫
姿勢の崩れは、脊柱管狭窄症の悪化に直結します。
反り腰では腰部が後方へ圧迫され、猫背では頸部・胸部の神経が引き伸ばされやすくなります。
- 頸部:前傾姿勢で首の筋緊張が高まり、手のしびれを助長。
- 胸部:猫背により胸椎の可動性が低下し、バランスが崩れやすい。
- 腰部:反り腰姿勢で椎間関節の圧迫が増加し、歩行時の痛みを誘発。
日常的に姿勢を意識するだけでも、神経への負担を軽減できます。
筋力低下(特に臀部・体幹)が神経圧迫を助長する
筋力が低下すると、脊椎を支える力が弱まり、わずかな姿勢変化でも神経の圧迫が起こりやすくなります。
特に重要なのは、臀部(お尻)と体幹の筋肉です。
これらは背骨の安定に直結しており、弱まると骨盤が前方に傾き、腰椎が過度に反る原因となります。
筋力を維持することは、薬や手術に頼らない予防法の一つです。
肥満・長時間のデスクワーク・重労働など負荷要因の具体例
日常生活での小さな積み重ねも、脊柱管の圧迫を強める要因となります。
- 肥満により腰椎が前方へ引かれ、椎間板に負担が集中する。
- 長時間のデスクワークで前傾姿勢が続くと、頸部・胸部の狭窄が悪化。
- 重労働で繰り返し腰に負担をかけると、椎間関節がすり減る。
これらの負荷は少しずつ神経への圧迫を進行させます。
休息と活動のバランスを取ることが、慢性的な痛みを防ぐカギです。
ストレスによる血流低下・筋緊張が症状を強める理由
ストレスも見逃せない原因の一つです。
強い緊張状態では交感神経が活性化し、筋肉が硬くなり血流が悪化します。
結果として、神経への酸素供給が減少し、痛みやしびれが増すことがあります。
脊柱管狭窄症は、体だけでなく心の状態とも深く関係しています。
自分の生活リズムや体の使い方を振り返ることで、改善の糸口が見えてきます。
次章では、変えられる原因・変えられない原因を整理し、今日から実践できる改善法を紹介します。
原因から考える改善方法|部位に合わせた対処法と医療的アプローチ

脊柱管狭窄症の改善には、「変えられない原因」と「変えられる原因」を見極めることが大切です。
この章では、頸部・胸部・腰部それぞれに合わせた実践的な対処法と、医療・リハビリの両面から行う具体的なアプローチを紹介します。
変えられない原因(加齢・先天的要素)と、変えられる原因の見分け方
加齢や骨格などの要因は避けられませんが、痛みやしびれを悪化させる生活動作は変えられます。
つまり、狭窄症を「治す」よりも「進行させない」ことが現実的な目標です。
- 変えられない要因:加齢、先天的な脊柱管の狭さ、過去の骨折など。
- 変えられる要因:姿勢、筋力、体重、ストレス、作業習慣。
できる範囲から取り組むことで、痛みや歩行障害の軽減が期待できます。
姿勢改善・動作の最適化で狭窄を軽減する
姿勢の改善は、神経の圧迫を減らす最も基本的な対策です。
立位では背筋を伸ばしすぎず、軽く前傾した姿勢を保つと神経への負担が和らぎます。
また、動作中の「重心のかけ方」や「体幹の使い方」を修正することで、歩行時の痛みが軽減します。
リハビリセラピストによる動作指導では、個々の体型や症状に合わせた姿勢トレーニングが行われます。
特に頸部や胸部の狭窄では、背中の可動性を保つエクササイズが効果的です。
生活習慣の調整(体重管理・休息・ストレスコントロール)
体重を適正に保つことは、腰椎への負担を減らす基本です。
また、長時間の同一姿勢を避け、30分ごとに軽く体を動かすことで血流を促進します。
さらに、ストレスを減らす工夫も重要です。
生活の中の「小さな調整」が、症状を和らげる大きな一歩になります。
医療機関での保存療法(薬物・ブロック注射・手術適応)
保存療法とは、手術を行わずに症状を和らげる方法を指します。
初期段階では、消炎鎮痛薬や血流改善薬などの内服治療が行われます。
症状が強い場合には、神経周囲に局所麻酔薬を注入する「神経ブロック注射」で一時的に痛みを抑えることもあります。
- 薬物療法:痛みや炎症を軽減する。
- ブロック注射:神経圧迫部の炎症や浮腫を抑える。
- 手術療法:歩行障害や排尿障害が進行した場合に検討。
手術を選択するかどうかは、症状の程度と生活への影響をもとに医師と相談して判断します。
リハビリで期待できる改善(神経滑走・柔軟性・筋力アップ)
自費リハビリでは、神経や筋肉の働きを引き出すための「神経滑走訓練」や「動作再教育」が行われます。
特に、HAL®(Hybrid Assistive Limb)などの補助ロボットを用いたリハビリは、歩行時の神経伝達を促し、再学習をサポートします。
また、腰部だけでなく頸部や胸部においても、関節の柔軟性と姿勢制御を改善することが再発予防につながります。
継続的なリハビリによって、神経の回復と機能の再獲得が期待できます。
脳神経リハビリセンターのリハビリによる改善事例をご紹介します。
【発症後10カ月】70代男性・TT様・頚椎症性脊髄症術後の改善事例
その後、2月に当センターのリハビリ体験され4月よりリハビリ開始となりました。
浮腫や痛みが改善され、左上肢が動かしやすくなりました。
肩・手関節のコントロールが行えるようになっており、手指のグーパー・対立も可能となりました。
痺れは概ね改善し、母指周辺のみ残存している状態となりました。
肩・手関節が動かしやすくなったことから車の運転・ゴルフのスイングも挑戦できるようになりました。
↓↓↓詳しくは、こちらをご覧ください。
【発症後10カ月】70代男性・TT様・頚椎症性脊髄症術後の改善事例
脊柱管狭窄症の改善には、原因を理解し、自分の体に合った対処法を見つけることが最も重要です。
次章では、原因を正しく知ることで得られるメリットと、再発を防ぐためのポイントをまとめます。
↓↓↓自費リハビリ選びにお困りの方は、是非こちらの記事をご覧下さい。
【2025年版】自費リハビリの料金相場と選び方をわかりやすく徹底解説!
まとめ|3つの部位それぞれの原因を理解し、最適な改善へつなげよう

脊柱管狭窄症は、頸部・胸部・腰部それぞれで原因も症状も異なります。
本章では、これまでの内容を振り返りながら、原因理解から得られる3つのメリットと、今後の生活で意識すべきポイントを整理します。
原因理解から得られる3つのメリット(予防・対処・再発防止)
原因を正しく理解することは、症状の改善や再発防止の第一歩です。
どの部位に負担がかかりやすいのかを知ることで、無理のない生活動作へと修正できます。
- ① 予防:悪い姿勢や過度な動作を避け、発症リスクを下げる。
- ② 対処:症状が出たときに原因を特定し、適切な治療を選択できる。
- ③ 再発防止:リハビリや運動を継続し、神経の圧迫を繰り返さない体づくりを行う。
正しい理解は、「痛みを恐れる生活」から「動ける生活」への転換につながります。
ご自身の生活・身体の特徴と照らし合わせて原因を整理しよう
脊柱管狭窄症は、誰にでも起こりうる身近な疾患です。
ご自身の生活スタイルや姿勢のクセを振り返ることで、どの部位に負担が集中しているかを見極められます。
日常動作の中に潜む原因を一つずつ見直すことで、症状の進行を防げます。
早期の対策・専門家への相談で歩行の未来が大きく変わる
脊柱管狭窄症は、早めに正しい対策を取ることで進行を遅らせることが可能です。
症状が軽いうちに、整形外科での診断やリハビリセラピストへの相談を行いましょう。
また、継続的なリハビリや運動療法を取り入れることで、神経の血流が改善し、痛みの軽減につながります。
「もう歩けない」と諦めず、専門家と二人三脚で改善を目指すことが最も大切です。
原因を理解し、今できる一歩を踏み出すことで、再び「自分の足で歩ける未来」が見えてきます。
今の生活の中で少しずつできることから始めましょう。体は正しい使い方で必ず応えてくれます。
本記事でもお悩みを解決できない場合は、ぜひ弊社までご相談ください
弊社では経験豊富なセラピストが、ロボットやAIによる最新のリハビリを駆使してサポートさせて頂きます。
・維持ではなく、改善をしたい
・大阪城公園を装具や杖なしで歩けるようになりたい
このようなお悩みを持つ方はぜひお問い合わせください。
↓お問い合わせはこちらから
>>仙台付近にお住いの方
>>東京にお住いの方
>>神奈川にお住いの方
>>名古屋付近にお住いの方(緑区の店舗)
>>名古屋付近にお住いの方(中区の店舗)
>>大阪付近にお住いの方(旭区の店舗)
>>大阪付近にお住いの方(北区の店舗)
Instagramでも最新のリハビリ情報を発信しています。
毎月先着5名様限定で無料体験を実施
この記事を書いた人

前川 裕樹
作業療法士
2020年に作業療法士免許を取得。急性期・回復期・維持期・外来リハビリ等様々な分野でのリハビリを経験。主に脳血管疾患・整形外科疾患・神経難病の方のリハビリに携わる。
私は「お客様のご希望を全力でサポートするリハビリ」を常に心掛けております。
お客様の立場になり考え、ご希望に沿って、適切なリハビリプログラムをご提案し、目標達成を目指します。精一杯のリハビリを実施し、全力でサポート致します。