お知らせ
NEWS


首の痛みや手のしびれが続き、「脊柱管狭窄症や頚椎症と言われたけれど、何が違うのか分からない…」「手術と言われたらどうしよう」と不安を抱えていませんか。
本記事では、頚椎脊柱管狭窄症の症状チェック、頚椎症との違い、悪化しやすい生活動作、リハビリでできる対策、受診の目安をリハビリ専門職の視点でわかりやすく整理いたします。
お読みいただき、「今の自分は何を注意し、いつどこに相談すれば良いのか」が具体的にイメージでき、必要以上に怖がらずに一歩を踏み出せる状態を目指していただければ幸いです。
脊柱管狭窄症とは?
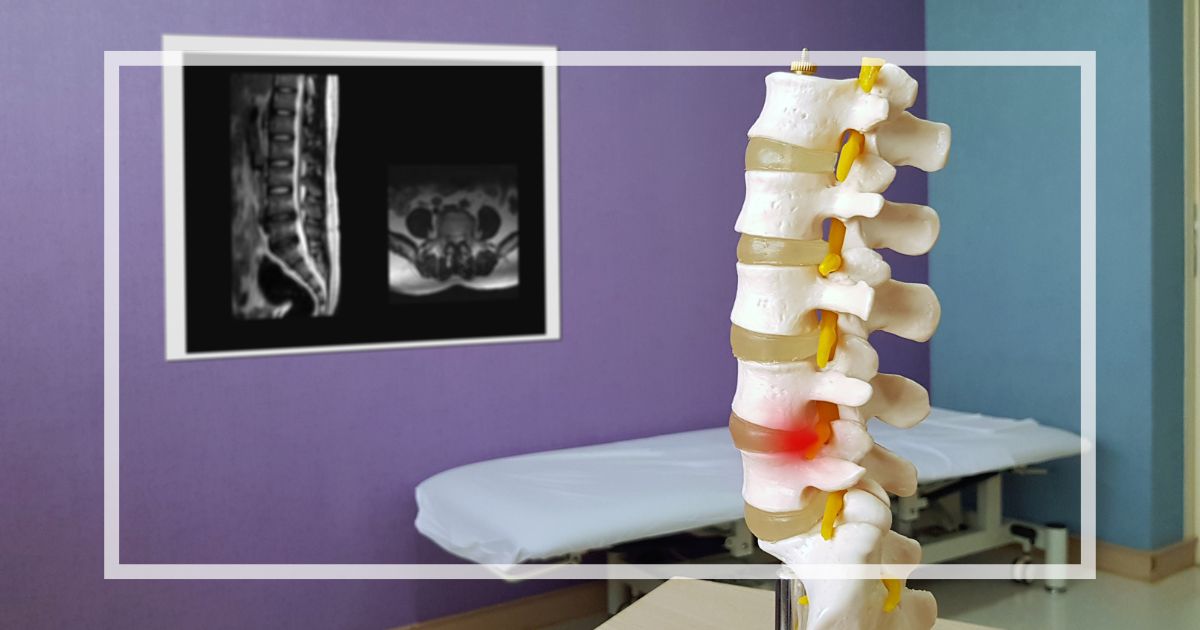
背骨(脊椎)の内部には脳から続く脊髄(神経の束)が通る「脊柱管」というトンネル状の空間があります。
脊柱管は前かがみで拡がる、腰を反ると狭まるという特徴があります。
脊柱管狭窄症とはこの脊柱管が狭くなることで脊髄が圧迫され、痛みやしびれを引き起こす病気です。
この章では、脊柱管が狭くなる仕組みと部位ごとの特徴、代表的な症状の理由について解説します。
脊柱管が狭くなる「仕組み」
前述の通り、脊柱管とは、脊椎の中央を縦に通る神経のトンネルです。
ここを通る神経は脳から続いていて、脊髄と言います。
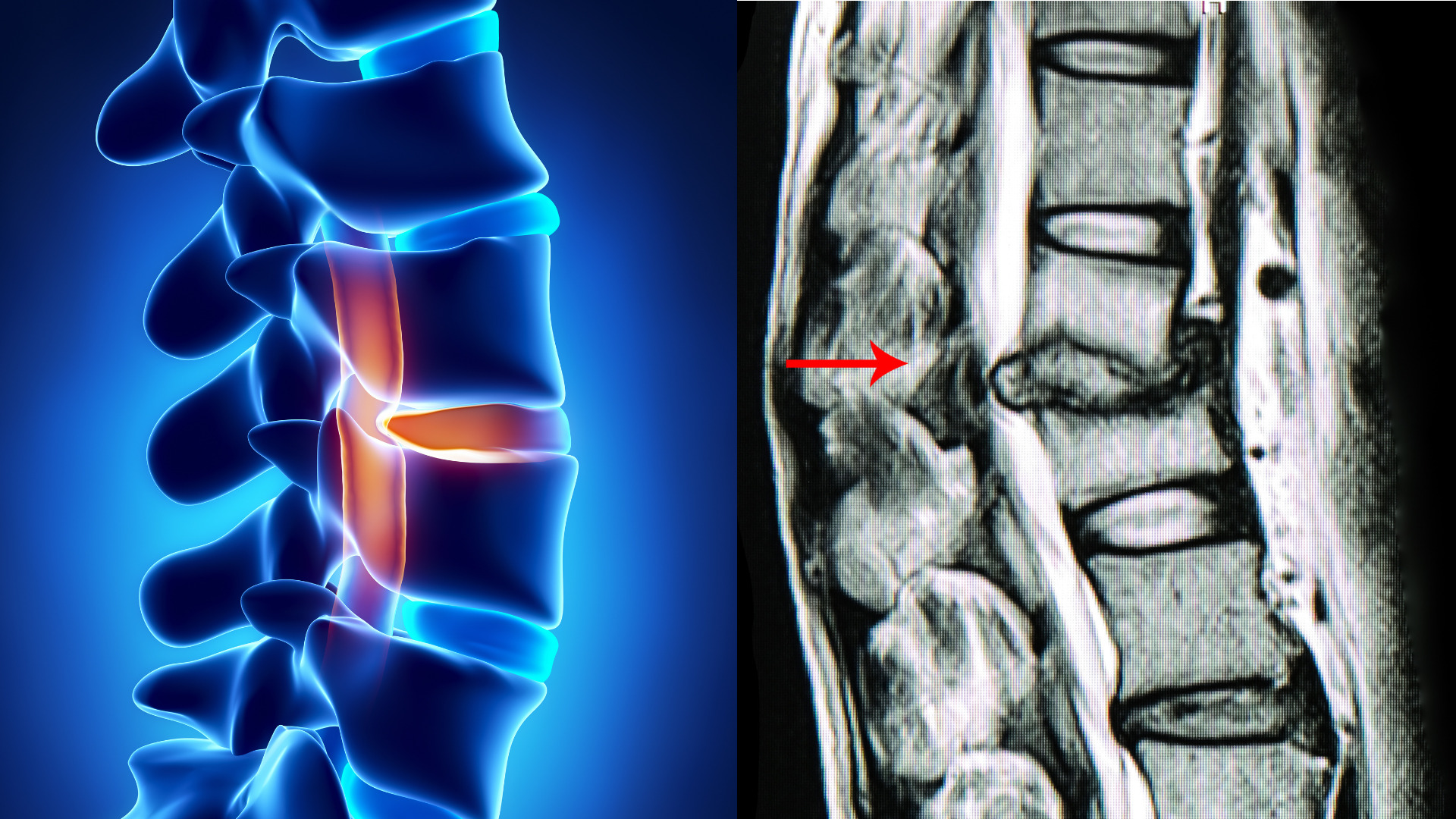
加齢や生活習慣の影響により、以下の部位に構造的な変化が起こります。
- 椎間板(ついかんばん):背骨のクッション
加齢により弾力を失い、潰れることで神経を圧迫します。 - 椎間関節(ついかんかんせつ):背骨同士のつなぎ目
変形や炎症によって骨の棘(骨棘)が生じ、神経の通り道を狭めたり、神経を刺激します。 - 黄色靭帯(おうしょくじんたい):脊柱管の後方を覆う靭帯
加齢や姿勢の影響で厚くなり、脊柱管を圧迫します。
↓↓↓脊柱管狭窄症の原因については、こちの記事もご参照ください。
脊柱管狭窄症の原因を徹底解説!【頸部・胸部・腰部の違いと改善法】
このような変化が重なることで脊柱管を通る脊髄の圧迫が進行し、痛みやしびれが現れます。
症状の特徴として立位や歩行時に悪化し、前かがみで楽になることがあります。
腰部・頚部・胸部で異なる症状の特徴
脊柱管狭窄症は部位により原因と症状が異なります。
どの部分で脊髄が圧迫されるかによって、出る症状が変わります。
- 頚部脊柱管狭窄症:腕や手のしびれや脱力感が生じ、箸が使いにくいなどの細かな動作障害がみられます。
- 胸部脊柱管狭窄症:まれですが、歩行中に両足が重く感じたり、体幹のバランスが崩れやすくなります。
- 腰部脊柱管狭窄症:お尻や脚にしびれ・痛みが出て、長く歩けない「間欠性跛行(かんけつせいはこう)」が代表的です。
姿勢や体位によって脊柱管の広さは変化し、前かがみ姿勢で症状が軽減する理由もここにあります。
頚部・胸部・腰部いずれの狭窄も、放置すれば、一部のケースでは歩行障害や手足の麻痺に進行するおそれがあります。
排尿障害や下肢の麻痺がある場合は手術が適応となる場合がありますが、状態によっては保存療法(薬物療法・運動療法など)で改善が期待できます。
改善が期待できる理由とは?
脊柱管そのものを広げることは難しいものの、筋肉・血流・神経の働きを整えることで症状を緩和できる可能性はあります。
リハビリでは、筋の緊張を緩め、関節の動きをよくすることにより、痛みの原因となる神経圧迫の症状軽減を図ります。
特に、腰部周囲の筋肉(体幹・殿筋・股関節)を柔らかく保ち、神経への負担を減らすことが、症状を改善する鍵です。
また、姿勢や歩行の癖を修正することで、再発を防ぎながら機能回復が期待できます。
このように、正しいリハビリを継続すれば、「治らない」と感じていた痛みも、少しずつ軽減し、再び快適な生活へと近づける可能性があります。
- 脊柱管狭窄症は神経圧迫による慢性疾患です。
- 腰部・頸部・胸部で症状が異なり、生活動作に影響を与えます。
- リハビリでは、痛みやしびれを軽減し再発を予防を目指します。
症状チェック|首・腕・手・脚・生活での変化から“危険サイン”を見つける

この章では、頚椎脊柱管狭窄症で起こりやすい変化を首から手足、日常生活の中での違和感まで整理して紹介します。
ご自身やご家族の状態を確認しやすくするために、具体的な例を交えてお伝えします。
症状を正しく理解することで不安を減らし、必要な相談やケアにつなげやすくなります。
首・肩の痛み/しびれ/こりの特徴(よくある初期変化)
初期では、首や肩の重さやしびれや重だるさがゆっくり現れます。
筋肉疲労と似ていて気づきにくいため、見逃されやすいのが特徴です。
特に同じ姿勢が長く続いたあとに痛みが増える場合は、頚椎の負担が高まっている可能性があります。
腕・手のしびれ・脱力・細かな動作のしにくさ(箸・ボタンの変化)
頚椎の変化は腕や手の動きに影響しやすく、日常の細かな動作で違和感が出ます。
原因に気づきやすくするため、よく見られる例をまとめます。
- 箸を落としやすい
- ボタンが留めにくい
- 字がうまく書けず、乱れやすくなった
これらは、悪化のサインであることもあります。
早めに生活の工夫や医療機関への相談をすることで、負担を軽くすることができます。
歩行時のふらつき・階段下降の怖さなど下肢症状
頸椎の異常が進むと、脚の動きにも影響が出ることがあります。
- ・歩くときにふらつく
- ・階段を下りるときに足が出にくく、怖さを感じる
気になる症状があれば、早めの相談が安心につながります。
排尿・排便の変化(見逃したくない重要なサイン)
排泄の変化は頚椎脊柱管狭窄症の進行を示す重要なサインです。
- 急に尿意を強く感じる
- 残尿感がある
- 排尿/排便のコントロールがしにくい
こうした変化は、病気の進行を示す重要なサインです。
生活習慣の見直しで改善することもありますが、症状が続く場合は、早めに医師に相談しましょう。
「頚椎症との違いがわからない」という声について
症状が似ているため、病名の違いが分かりにくいという声は多くあります。
どちらも首に負担がかかる病気であり、生活の中での動作や姿勢が症状に影響する点は共通しています。
違いを区別するよりも、身体の変化を丁寧に観察し適切に相談することが安心につながります。
頚椎脊柱管狭窄症の原因と悪化しやすい生活動作|リハビリ専門職視点で解説

この章では、頚椎脊柱管狭窄症の主な原因と、日常生活で悪化しやすい動作を整理します。
原因や動作の特徴を理解すると予防のポイントが明確になり、生活改善やリハビリの効果を高めることができます。
今日から取り組める実践的な視点をリハビリ専門職の立場から分かりやすくまとめます。
加齢変化による狭窄(椎間板変性・骨棘・靭帯肥厚)
頚椎脊柱管狭窄症は、年齢とともに、首の骨や周囲の組織には次のような変化が起こりやすくなります。
- 椎間板の変性:クッションの役割をする椎間板がすり減り、つぶれやすくなる
- 骨棘:骨のとげのような突起ができ、神経の通り道を狭くする
- 靭帯の肥厚:骨髄の後ろにある靭帯が厚くなり、神経を圧迫する
これらが重なると症状の進行が早まるため、早期の生活改善が重要です。
姿勢や生活習慣が影響するケース(デスクワーク・スマホ・家事動作)
- ・長時間のデスクワークやスマホ操作は、頭が前に出る姿勢をつくり、首に大きな負担をかけます。
- ・家事動作も、前かがみや下を向く姿勢が多く、知らないうちに首に負担がたまりやすいです。
〇対策のヒント
- 同じ姿勢を長く続けない
- こまめに休憩をとる
- 姿勢を意識して、首にやさしい動きを心がける
頚椎に負担をかけやすい“やってしまいがちな動き”
日常の中で、つい無意識にしてしまう動作にも注意が必要です。
- ・急に振り向く
- ・長時間、頭を下げたまま作業する
- ・痛みを我慢して無理に動く
〇ポイント
首に違和感を感じたら、無理をせずに姿勢を整えることが大切です。
短い時間でも休憩を挟むことで、首への負担を軽くできます。
転倒・スポーツ外傷で症状が一気に悪化する理由(医療判断に踏み込まない範囲で)
頸椎は衝撃に弱い部位です。
特に中高年では、骨や靭帯の変化が進んでいるため、軽い転倒やスポーツの衝撃でも症状が悪化することがあります。
- 転倒を防ぐために、足元を整えるく
- 急な動きや無理な運動を避ける
- 安全な環境づくりを意識する
ご家族様が知っておくべき「悪化リスクの高い場面」
次のような場面で動作が不安定になりやすい傾向があります。
- 朝の身体がこわばっている時間帯
- 疲れているとき
- 荷物を持ち上げるとき
- 急いで移動するとき
〇見守りのポイント
無理のない環境づくりや、そっと見守ることが、安心して過ごせる毎日につながります。
治療とリハビリ|保存療法・手術判断・日常でできる改善ステップ

この章では、頚椎脊柱管狭窄症に対して行われる治療の全体像と、リハビリでできる改善の方向性をまとめました。
保存療法と手術の違いを整理し、日常生活での工夫やリハビリの考え方を理解すると、症状との向き合い方が明確になります。
患者様やご家族様が安心して選択できるよう、できるだけわかりやすく説明します。
医療機関で行われる主な治療(薬物療法・ブロック注射などの一般的説明)
医療機関では、痛みや炎症を和らげることを目的に以下のような治療が行われます。
- 薬物療法:消炎鎮痛剤や筋弛緩薬などで、痛みやこりを軽減します。
- ブロック注射:神経の興奮を抑えるために、局所麻酔薬などを使って一時的に痛みを和らげます。
これらの治療は、症状を軽くするためのサポートであり、原因そのものを取り除くものではありません。
そのため、治療と並行して生活習慣や姿勢の見直しを行うことが、改善への近道になります。
手術を検討する目安(医療行為に踏み込まず、判断基準の一般論)
手術は、保存療法で十分な効果が得られず、日常生活に大きな支障が出ている場合に検討されます。
以下のような変化が見られたときは、専門医への相談が安心につながります。
- 歩行時のふらつきが強くなってきた
- 手や指の動きが明らかに悪くなった
- 排尿/排便のコントロールに変化が出てきた
〇注意点
手術の判断は医師が行うものです。
不安な症状がある場合は、自己判断せずに医療機関と相談しながら進めることが大切です。
リハビリでできるアプローチ(姿勢調整・動作改善・負担軽減の考え方)
リハビリでは、首への負担を減らし、動きやすい身体をつくることを目指します。
以下のような方法が用いられます。
- 姿勢の調整:首や背中の自然なカーブを保つ姿勢を身につける
- 動作の工夫:日常の動き(起き上がり・立ち上がり・物をもつなど)を見直して、負担を減らす
- 筋肉の緊張を整える:ストレッチや軽い運動で、首や肩まわりのこわばりを和らげる
〇実践のポイント
- 長時間同じ姿勢を避け、こまめに身体を動かす
- 短時間でも良い姿勢を意識することで、首への負担を軽減
- 痛みが強いときは無理をせず、休息と動作のバランスを大切に
脳神経リハビリセンターのリハビリによる改善事例をご紹介します。
【発症後10カ月】70代男性・TT様・頚椎症性脊髄症術後の改善事例
その後、2月に当センターのリハビリ体験され4月よりリハビリ開始となりました。
浮腫や痛みが改善され、左上肢が動かしやすくなりました。
肩・手関節のコントロールが行えるようになっており、手指のグーパー・対立も可能となりました。
痺れは概ね改善し、母指周辺のみ残存している状態となりました。
肩・手関節が動かしやすくなったことから車の運転・ゴルフのスイングも挑戦できるようになりました。
↓↓↓詳しくは、こちらをご覧ください。
【発症後10カ月】70代男性・TT様・頚椎症性脊髄症術後の改善事例
毎月先着5名様限定で無料体験を実施しておりますのでお早めにどうぞ!
↓↓↓自費リハビリ選びにお困りの方は、是非こちらの記事をご覧下さい。
【2025年版】自費リハビリの料金相場と選び方をわかりやすく徹底解説!
自宅でできる首への負担軽減
- 枕は高すぎず低すぎず、首の自然なカーブをやさしく支える高さが理想です。
- 仰向けで寝たときに、首と布団のすき間が埋まるような形が目安になります。
- 柔らかすぎる枕や、頭だけが沈み込むタイプは避けましょう。
〇デスク環境の整え方
- 画面の高さは目線の正面にくるように調整しましょう。
- 椅子の高さも調整し、足裏が床につく姿勢を保つと安定します。
- 頭が前に出ないよう、背筋を伸ばして座る意識が大切です。
〇休憩の取り方
- 同じ姿勢が続くと首に負担がかかります。
- 60分以内を目安に、こまめに立ち上がって体を動かす習慣をつけましょう。
- 深呼吸や軽い肩回しも、首まわりの緊張を和らげてくれます。
「やってはいけない」動作と、安全に続けられるセルフケアの考え方
- 首を急にひねる・振り向く
- 重い荷物を頭より高い位置で持ち上げる
- 痛みを我慢して無理に動かす
これらの動作は、首に強い負担をかけてしまいます。
〇安全に続けられるセルフケア
- 動かさないままでいると、筋肉が硬くなってしまうため、安全な範囲での軽い動きは必要です。
- 痛みを感じたときは、無理せず休むことが大切。
- 毎日の小さな工夫が、症状の安定や再発予防につながります。
まとめ|悪化を防ぎながら改善を目指すために大切な考え方と受診のタイミング

- 頚椎脊柱管狭窄症は、初期には肩こりと区別がつきにくいことがあります。
- 特徴を知っておくことで、体の変化に早く気づき、対策がとりやすくなります。
- 「あれ?」と思ったときに立ち止まって見直す姿勢が、安心につながります。
〇生活改善とリハビリの効果を高めるポイント
- 姿勢や動作は、症状の変化に大きく関わる要素です。
- 枕やデスク環境の見直しなど、身近な工夫が首の負担を確実に減らします。
- 短時間でもよいので、良い姿勢を意識する習慣が改善を後押しします。
〇見逃したくない危険サインと受診のタイミング
- 歩行時のふらつきや、手指の細かな動きの低下は、相談のサインです。く
- 排尿・排便の変化は、早期に受診がすすめられる重要な症状です。
- 不安なときは、自己判断せず医療機関と連携して進めることが大切です。
〇継続できるリハビリと生活習慣づくり
- 症状の安定には、無理のない範囲で生活を整えることが基本です。
- こまめな休憩や安全な動作の積み重ねが、痛みの不安を軽くし、日常の安心感を育てます。
- 患者様とご家族が前向きに取り組める環境づくりが、改善への第一歩になります。
本記事でもお悩みを解決できない場合は、ぜひ弊社までご相談ください
弊社では経験豊富なセラピストが、ロボットやAIによる最新のリハビリを駆使してサポートさせて頂きます。
・維持ではなく、改善をしたい
・大阪城公園を装具や杖なしで歩けるようになりたい
このようなお悩みを持つ方はぜひお問い合わせください。
この記事を書いた人

前川 裕樹
作業療法士
2020年に作業療法士免許を取得。急性期・回復期・維持期・外来リハビリ等様々な分野でのリハビリを経験。主に脳血管疾患・整形外科疾患・神経難病の方のリハビリに携わる。
私は「お客様のご希望を全力でサポートするリハビリ」を常に心掛けております。
お客様の立場になり考え、ご希望に沿って、適切なリハビリプログラムをご提案し、目標達成を目指します。精一杯のリハビリを実施し、全力でサポート致します。