お知らせ
NEWS
【脳梗塞の観察ポイントを徹底マスター】命を守る早期発見とQOL向上への道


脳梗塞の後遺症でお悩みの患者様やご家族様は、「本当に良くなるのか」という不安を抱えていませんか?
また、患者様の命に関わる症状を見逃してしまうのではという不安もあるのではないでしょうか。
適切な脳梗塞の知識と観察すべきポイントを学ぶことによって、早期対応や質の高いケアが可能になります。
本記事では、脳梗塞後の患者様やご家族様の不安が解消できるよう、解説していきます。
是非、ご一読ください。
脳梗塞とは?
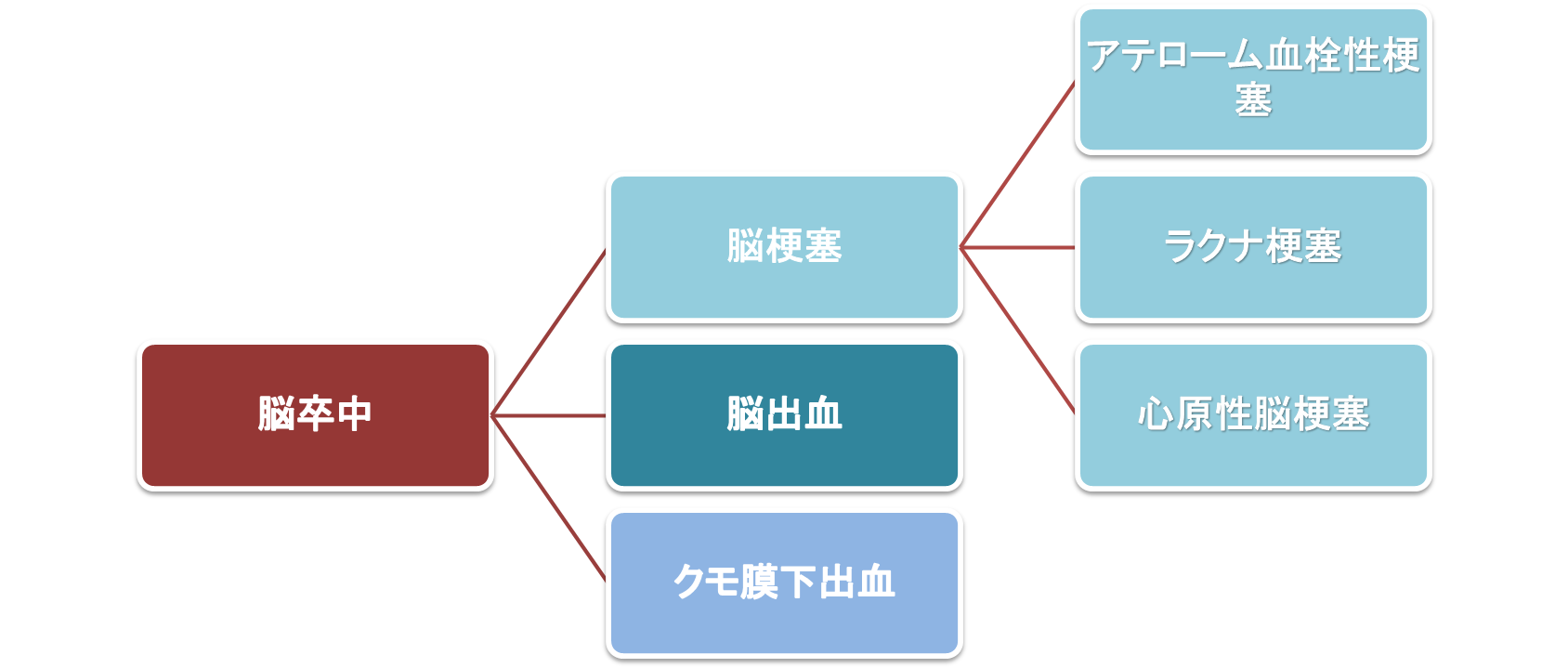
脳梗塞は、脳出血・クモ膜下出血とともに、脳卒中に含まれる疾患のひとつです。
また脳梗塞は、脳卒中全体の約7割を占め、脳卒中の中で最も割合の大きい疾患です。
脳卒中についての統計を見ていきましょう。
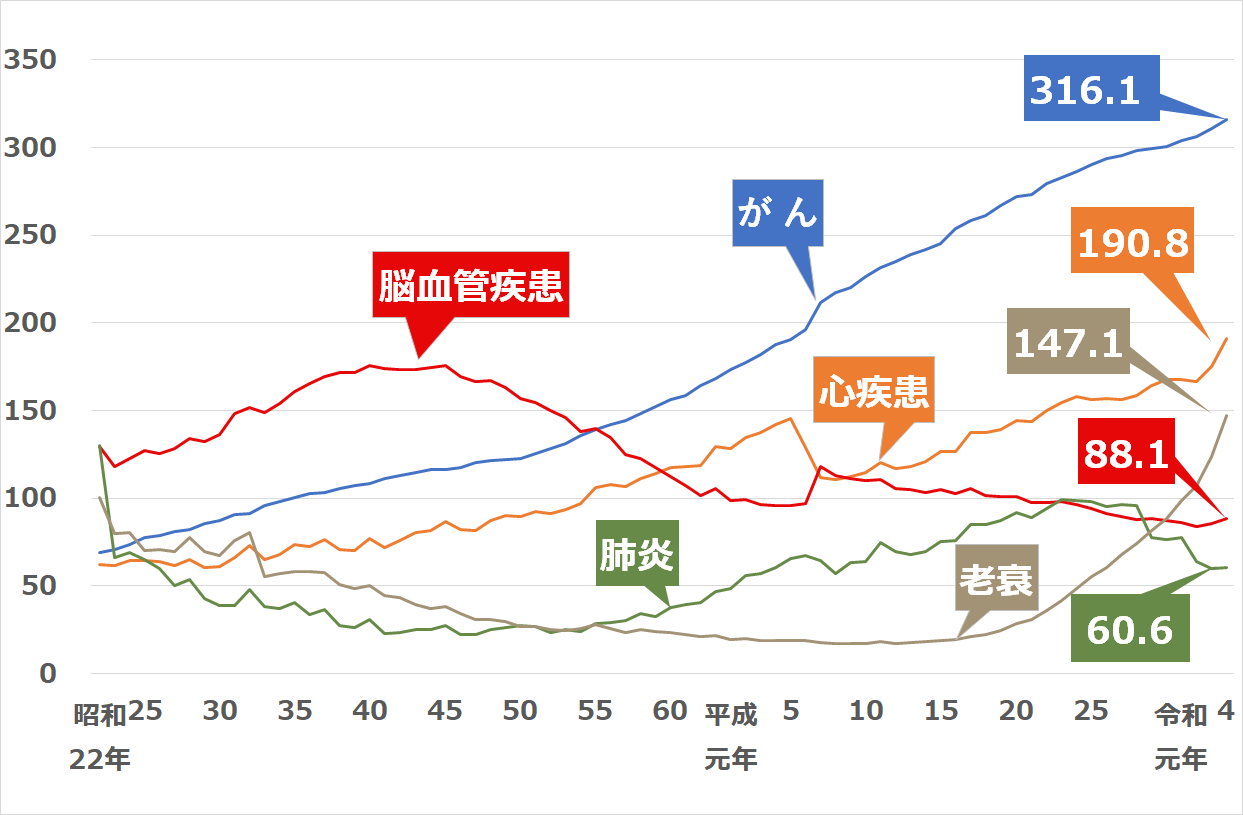
脳卒中は、1951年から約30年にわたって死亡の原因の第1位でした。
下記のグラフをご参照ください。
現在では、その後の急性期治療の進歩により、「がん」「心疾患」に次いで第3位となっています。
ですが下記の通り、脳卒中の患者の全体の数はむしろ年々増加しています。
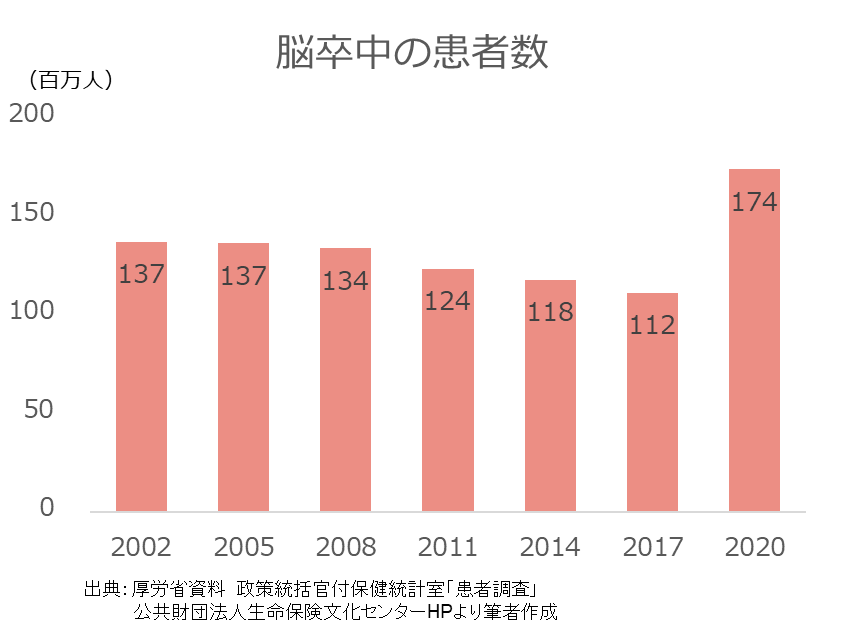
2020年時点では、国内の脳卒中患者は、約174万人となっています。
また脳卒中による死亡率が低下していることは、その後に後遺症を抱えて生活する方が増えているということでもあります。
介護認定の原因について
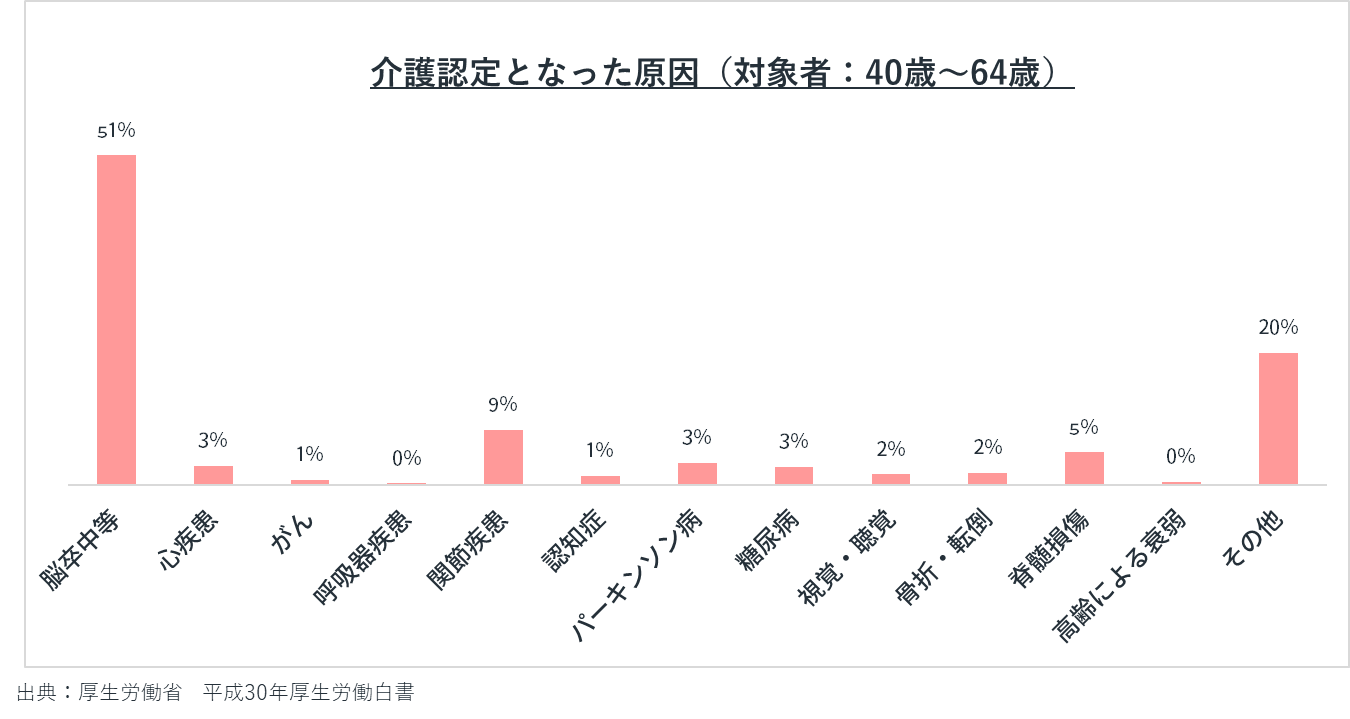
40歳~64歳の2号被保険者の方が、介護が必要となった原因でもっとも多い疾患は、脳卒中(51.1%)です。
脳梗塞の基本的な知識を解説

脳梗塞は脳の血流が途絶えることで発生し、命に関わる重大な疾患です。
この章では、脳梗塞の発症メカニズムや種類、症状、観察項目の重要性を詳しく解説します。
脳梗塞の発症メカニズム
脳梗塞とは、脳の血管が詰まることで血流が途絶える疾患です。
これにより、脳細胞が酸素や栄養を受け取れず壊死が進行します。
具体的なメカニズムとしては以下の通りです。
- 血栓や塞栓が血管を詰まらせる。
- 血流の途絶により脳細胞が損傷する。
- ダメージを受けた部位によって症状が異なる。
この進行を防ぐには、早期発見と適切な治療が重要です。
脳梗塞の主なタイプ(アテローム血栓性、ラクナ梗塞、心原性塞栓症)
脳梗塞には主に3つのタイプがあり、それぞれ異なる原因があります。
これらの違いを理解することで、適切なケアに繋がります。
- アテローム血栓性: 大きな血管が詰まることで起こります。
- ラクナ梗塞: 細い血管が詰まることで発生します。
- 心原性塞栓症: 心臓の血栓が脳に到達して詰まります。
それぞれのタイプに応じた観察ポイントを理解することが重要です。
↓↓↓脳梗塞の種類について、詳しい解説はこちらの記事をご覧下さい。
【保存版】脳梗塞の種類がわかれば安心!症状・治療・リハビリを解説
脳梗塞の症状と障害される部位の関係
脳梗塞の症状は障害された部位によって異なります。
それぞれの部位が引き起こす症状について、以下に具体例を示します。
- 前頭葉: 運動麻痺や記憶力の低下。
- 頭頂葉: 知覚障害や失行。
- 後頭葉: 視覚障害や視覚失認。
これらの症状を理解することで、治療とケアの質が向上します。
なぜ観察項目が重要なのか
観察ポイントは患者様の健康状態を正確に把握するための指標です。
適切に観察すべきポイントを理解していなければ、症状悪化の兆候を見逃す恐れがあります。
観察項目の重要性は以下の点にあります。
- 健康状態の変化を早期に察知する。
- 緊急対応が必要な場合の迅速な判断。
- 患者様のリハビリ計画を最適化する。
注意深い観察が患者様やご家族様に安心を提供します。
脳梗塞後患者様の観察ポイント

脳梗塞後の患者様では状態変化を迅速に把握することが重要です。
この章では、意識レベル、バイタルサイン、麻痺の有無、言語機能を観察するポイントについて詳しく解説します。
また、ADLの把握、再発予防についても説明します。
意識レベルの観察ポイント
意識レベルの変化は脳梗塞の進行状況を示す重要なサインです。
観察時には、反応や覚醒の度合いに注意を払います。
具体的な観察ポイントは以下の通りです。
- 呼びかけに対する反応の有無。
- 痛み刺激への反応強度。
- 目の開閉や言語的な応答の有無。
これらを記録することで、変化の早期発見が可能になります。
血圧、体温、呼吸の観察(バイタルサイン)
バイタルサインの観察は、患者様の全身状態を把握する基本です。
継続的に観察することが、患者様の健康維持に直結します。
- 血圧: 血圧値の変動を記録し、高血圧予防に努めることで再発を予防する。
- 体温: 定期的な測定で、発熱は炎症や感染症の兆候を早期に発見する。
- 呼吸: 酸素飽和度や異常な呼吸パターンに注意。
- 心拍数:異常を確認し、心疾患リスクを低減する。
これらの値をモニタリングすることが、急変への対応を迅速化します。
麻痺・感覚障害の早期発見の重要性
麻痺や感覚障害は、脳梗塞の特徴的な症状の一つです。
以下の具体的な観察ポイントに注意します。
- 四肢の動きや力の左右差を確認。
- 触覚や痛覚における異常をチェック。
- 非対称な動作や麻痺部位を記録。
これらの観察により、リハビリやケア計画を適切に立てることができます。
言語機能や嚥下機能の確認
言語や嚥下の障害は、患者様のQOLに直接影響を及ぼします。
観察の際には以下の点を重点的にチェックしてください。
- 話しづらさや言葉の詰まり。
- 嚥下困難による窒息や誤嚥のリスク。
- 食事中の咳込みや声の異常。
これらの症状を把握することで、患者様の快適な生活をサポートできます。
日常生活動作(ADL)と障害の把握

ADLとは、日常生活を自立して行う能力を指します。
患者様のADLを観察し、そのレベルに合わせた支援が必要です。
- 食事や入浴などの基本的動作の確認。
- 移動や歩行時の困難さを記録。
- 着替えやトイレ使用の際の介助の必要性を評価。
これらの観察によってリハビリプランを最適化できます。
再発リスクの予測と予防的ケア
脳梗塞は再発のリスクが高いため、予防的ケアが欠かせません。
以下の方法でリスクを軽減します。
- 定期的な血液検査で高リスク因子をチェック。
- 適切な食事療法を通じて生活習慣を改善。
- リハビリを通じて体力の回復を促進。
予防的なケアにより、患者様の健康を長期的に守ることが可能です。
在宅ケアでの観察ポイントと注意点

在宅ケアでは患者様の安全を守りながら、健康状態の変化を適切に観察することが重要です。
この章では、ご家族様が行うべき観察、異常時の対応策、環境整備、そして訪問リハビリの活用について詳しく解説します。
ご家族様が観察すべきポイント
ご家族様が日常的に観察すべきポイントを把握することで、早期対応が可能になります。
以下は重要な観察項目です。
- 意識レベルや会話の反応。
- 目の動きや視え方の異常の有無。
- 食欲や排泄の変化。
- 四肢の麻痺や動作の左右差。
これらを観察することが患者様の健康維持につながります。
異常を感じた場合の早期対応マニュアル
異常を感じた場合、迅速な対応が求められます。
具体的な対応手順を以下に示します。
- バイタルサインを再測定し、記録を確認。
- 医療機関への連絡手順を準備。
- 適切な応急処置を実施。
事前にマニュアルを作成することで、緊急時にも落ち着いて対応できます。
環境整備と患者様の安全確保
在宅ケアでは安全な環境を整えることが患者様の生活の質を向上させます。
以下のポイントを実施してください。
- 転倒防止のため、床の整理を徹底。
- 必要な介護器具を適切に配置。
- 温度や湿度を快適に保つ。
環境整備により、患者様が安心して過ごせる空間を作ることができます。
訪問リハビリで役立つ情報の共有
訪問リハビリは在宅ケアを補完する重要なサービスです。
以下のような情報を共有することで効果的なリハビリを支援します。
- 健康状態や観察項目の記録。
- 患者様の活動レベルや具体的な課題。
- ご家族様の悩みや要望。
情報共有を通じて患者様のケアを最適化できます。
リハビリ視点での特別な観察とケア

リハビリテーションを成功させるためには、患者様の状態を正確に観察し、ケア計画に活かすことが重要です。
この章では、リハビリ計画に役立つ観察項目、筋力と関節可動域の記録方法、心理的ケアの重要性、そして生活の質向上に向けた取り組みについて説明します。
リハビリテーション計画に役立つ観察ポイント
リハビリ計画の効果を最大化するためには、観察ポイントの選定が重要です。
以下の観察ポイントを意識しましょう。
- 運動能力の現状と改善の兆候を記録。
- 日常生活動作(ADL)の変化を把握。
- 麻痺部位の動きや感覚の変化を観察。
これらの情報を基に、リハビリ計画を柔軟に調整することが可能です。
筋力や関節可動域の変化を記録する方法
筋力と関節可動域は、リハビリの進捗を示す重要な指標です。
適切に記録する方法を以下に示します。
- 筋力測定には、徒手筋力テスト(MMT)を使用。
- 関節可動域は、ゴニオメーターで測定。
- 測定結果を時系列で記録し、進捗を確認。
データを基に具体的なリハビリ目標を設定できます。
心理的ケアの重要性とコミュニケーション
リハビリは身体面だけでなく、心理面へのアプローチも欠かせません。
患者様と信頼関係を築くための具体的な方法を以下に示します。
- 定期的に目標や進捗を共有し、モチベーションを維持。
- 小さな進歩を積極的に褒め、自己肯定感を高める。
- 不安や疑問に対して親身に対応。
心理的なサポートがリハビリ成功の鍵となります。
回復期と維持期のリハビリテーション

脳梗塞からの回復期と維持期におけるリハビリテーションは、患者様が日常生活に再び適応し、自立するために重要です。
この段階では、機能の回復だけでなく、長期的な生活の質の向上を考えていくことも大切です。
回復期と維持期の主なリハビリテーションを紹介します。
- 個別リハビリプログラム:患者様一人ひとりの身体的、認知的、感情的状態を考慮したリハビリプランが作成されます。
このプランは、患者様の日常生活動作(ADL)の改善を目的としており、具体的な技能の訓練が記載されています。
- 継続的な評価と調整:患者様の回復プロセスを定期的に評価し、治療計画を定期的に見直すことが大切です。
これにより、治療の進行に合わせて最適なリハビリテーションが受けられます。
- 社会復帰のサポート:職業訓練所などと連携し、社会復帰に必要なスキルのトレーニングや、職場や学校への適応するための支援を受けられます。
このアプローチでは、仕事の再訓練プログラムや学習活動への参加促進が行われます。
- 心理社会的サポート:患者様が心理的にも健康を保つためには、精神的サポートも大切です。
カウンセリングやグループセラピーを通じて、患者様とご家族様が直面するストレスや不安に対処する方法を知る事が必要です。
これらは、患者様が脳梗塞後の生活で直面する様々な課題を乗り越えるのに役立ちます。
患者様のお身体の状態に合わせたリハビリ計画
脳梗塞リハビリテーションを成功させるためには、患者様一人ひとりに合わせた個別のリハビリ計画を作成する必要があります。
このアプローチは、患者様の特定のニーズと目標に焦点を当て、最適な回復結果を得るために重要です。
以下、ご本人様に合わせたリハビリ計画の作成における主要な流れとポイントについてを詳しく解説します。
- 詳細な患者様評価:リハビリ計画の作成は、患者様の身体的、認知的、感情的評価から始まります。
この評価により、患者様の現在の機能レベル、潜在能力、回復の障害になりうる要因が特定されます。
- 個別の治療目標の設定:患者様ごとの具体的な治療目標を設定し、それに基づいて日々のリハビリテーション活動を計画します。
ここでは、運動能力の向上、日常生活動作(ADL)の自立、社会参加の促進などが検討されます。
- 多職種の連携:理学療法士、作業療法士、言語聴覚士など、様々な専門家が協力して患者様のリハビリ計画をサポートします。
それぞれの専門家が患者様の異なるニーズに応じた最適な治療を行うことで、総合的な回復を目指します。
- 定期的な進捗評価と計画の見直し:リハビリ期間中、患者様の進捗を定期的に再評価し、必要に応じてリハビリ計画の見直しを行ないます。
これを繰り返すことによって、患者様が常に最適なサポートを受けられるようになります。
ご本人様のお体に合わせたリハビリ計画は、患者様の機能回復を最大限に引き出し、可能な限り普通の生活を送れるようにするための鍵です。
リハビリテーションの成果と成功事例
リハビリテーションの成果は、患者様が日常生活に復帰し、自立度が上がることで実感されます。
ここでは、具体的な成功事例を通じて、リハビリテーションがどのように患者様の生活の質を向上させるかをご紹介いたします。
脳神経リハビリセンターにリハビリによる改善事例を紹介します。
【発症後2年】70代女性・Y様・脳梗塞・左片麻痺の改善事例
しかし、退院後に風邪をひいたことをきっかけに左手の麻痺が悪化し、「もう一度家事や洗髪の際に左手を使えるようになりたい」との思いから、当施設にお越しいただきました。
リハビリの成果として、肩の不安定感は早期に消失し、肩を持ち上げる際の代償動作も少なくなりました。
また、手指の動きにも改善が見られ、特に親指と小指の伸ばしづらさが軽減。
これにより、キッチンに立つことへの自信が回復し、家事も再開されました。
今では、大根の「桂むき」もできるまでに回復されています。
細かな指の動きが苦手だったY様ですが、肩や手指の動作が改善したことで、左手を日常生活の中でも無理なく使えるようになってきています。
現在は、さらに手指の動作改善を目指してリハビリを継続中です。
↓↓↓詳しくは、こちらをご覧ください。
【発症後2年】70代女性・Y様・脳梗塞・左片麻痺の改善事例
【発症後1年】70代・女性・脳梗塞の改善事例
サービスを利用しながらご自宅で生活されていましたが、生活動作はほぼ全介助の状態でした。
更なる改善を目指し当施設にお越し頂きました。
リハビリの成果として、左側への認識が高まり、麻痺側の随意性(動き)も向上してきました。
立位でも非麻痺側に過剰に頼った姿勢ではなく、麻痺側も使って立位をとることが可能となりました。
歩行の介助量も軽減し、現在は見守りで歩くことが可能となっています。
当初は杖をもってもバランスを取ることが難しい状況でしたが、杖なしでの歩行も少しずつ可能になってきています。
また、トイレ動作や更衣(着替え)に対する介入も行い、徐々に一人でできることが増えてきております。
↓↓↓詳しくは、こちらをご覧ください。
【発症後1年】70代・女性・脳梗塞の改善事例
この改善事例は、リハビリテーションを行なうことで、患者様の人生が実質的に改善する手段であることを明確に示しています。
長期リハビリによる生活の質(QOL)向上
長期的なリハビリは、患者様の生活の質を向上させる重要なプロセスです。
以下の点を意識して進めてください。
- 個々のペースに合わせたリハビリ目標の設定。
- 社会復帰を目指した段階的な計画。
- 家族との協力による包括的なサポート。
これにより、患者様が自立した生活を取り戻すことが可能になります。
まとめ

この記事では、脳梗塞患者様の観察ポイントや適切なケア方法について解説しました。
適切な観察とケアが患者様の健康を守り、生活の質を向上させる鍵となります。
最重要ポイントを以下にまとめます。
- 観察による全身状況の把握が早期対応を可能にする。
- 環境整備が患者様の安全と快適さを向上。
- リハビリは身体と心理の両面からアプローチ。
- ご家族様のサポートがケアの質を高める。
これらの情報を参考にすることで、患者様とご家族様の安心を支えられることを願います。
本記事でもお悩みを解決できない場合は、ぜひ弊社までご相談ください

弊社では経験豊富なセラピストが、ロボットやAIによる最新のリハビリを駆使してサポートさせて頂きます。
・維持ではなく、改善をしたい
・青葉城址公園や松島へ家族と観光したい
このようなお悩みを持つ方はぜひお問い合わせください。
↓お問い合わせはこちらから
>>仙台付近にお住いの方
>>東京にお住いの方
>>名古屋付近にお住いの方
>>大阪付近にお住いの方
Instagramでも最新のリハビリ情報を発信しています。
毎月先着5名様限定で無料体験を実施しておりますのでお早めにどうぞ!
!
この記事を書いた人

阿部 千恵
理学療法士 / 認定理学療法士(脳卒中)
1997年に理学療法士免許を取得。一般病院入職し、主に脳血管疾患患者様に対する急性期、回復期、外来のリハビリに携わる。脳神経疾患以外にも、神経難病、整形外科疾患、循環器疾患、呼吸器疾患に対するリハビリも経験。2015年に日本理学療法士協会認定理学療法士(脳卒中)を取得。これまでに学会発表や学会座長、研修会講師、論文執筆も行っている。2024年から脳神経リハビリセンター仙台に勤務。
私は、お客様の小さな変化を見逃さず、目標に向けて最善のリハビリを選択し、提供することを心掛けています。些細な変化であっても、積み重なることで大きな改善の礎となります。一歩ずつ着実に、お客様が目標を達成するための伴走者として、最大限のリハビリを行っていきたいと思います。