お知らせ
NEWS


くも膜下出血の原因を調べている患者様・ご家族様へ。
「なぜ起きたのか」「ストレスや食べ物のせい?」再発が心配で不安になりますよね。
本記事では、主な原因・危険因子・年齢や性差、前兆の目安をお伝えします。
今できる対策が明確になり、少しでも安心していただければ幸いです。
くも膜下出血の原因

くも膜下出血の主な原因は以下の3つがあります。
- 脳動脈瘤
- 脳動静脈奇形(AVM)
- その他
①脳動脈瘤
くも膜下出血をきたす最大の原因です。
約8割が、脳動脈瘤が原因で発症すると言われています。
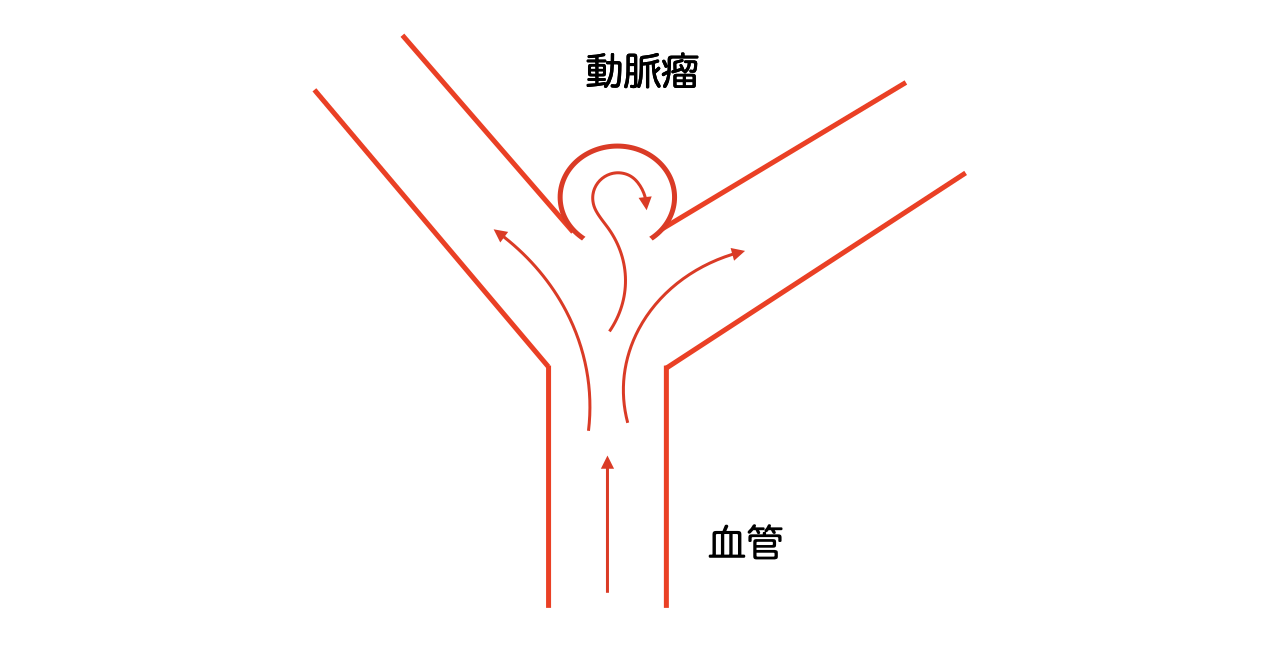
脳動脈瘤とは脳の血管の分岐部などにこぶのようなもの(動脈瘤)ができた状態のことを言います。
動脈瘤がおおきければ大きいほど破裂し出血のリスクが高まります。
一般に5mm以上であると治療の検討が推奨されています。
経過とともに大きくなることもあるため、小さくても脳動脈瘤のある人は定期的に検査を行い、大きくなってないか確認する必要があります。
また、血圧の上昇により破裂のリスクが高まるため、血圧を下げる治療を行ったり、血圧を過度に上げる動作をひかえる必要があります。
②脳動静脈奇形(AVM)
脳動脈奇形とは動脈と静脈が毛細血管を介さずに直接つながり、異常な血管のかたまり(ナイダス)を形成する病気です。
毛細血管がないため、血液が動脈から静脈に一気にながれることで負担がかかり、破裂するリスクがたかくなります。
多くは生まれる前から〜小児にかけてつくられます。
遺伝することは基本的にはないと言われています。
脳動静脈奇形の破裂の頻度は年間10万人に1人程度ですが、よく発生する年齢は20〜40歳と比較的若い年代に多いです。
③その他
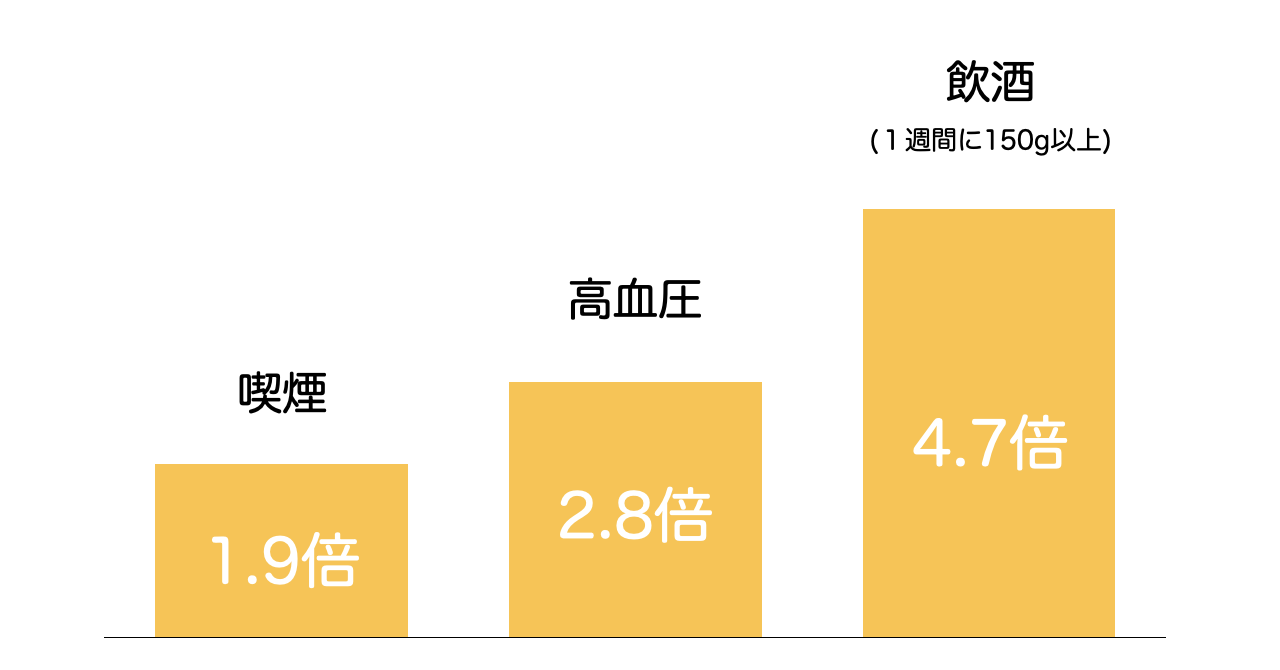
くも膜下出血に関しては、喫煙・高血圧・過度な飲酒はリスクを高める一方で。
コレステロール値、心疾患、糖尿病、などとは関連しないと報告されています。
数値で見るくも膜下出血
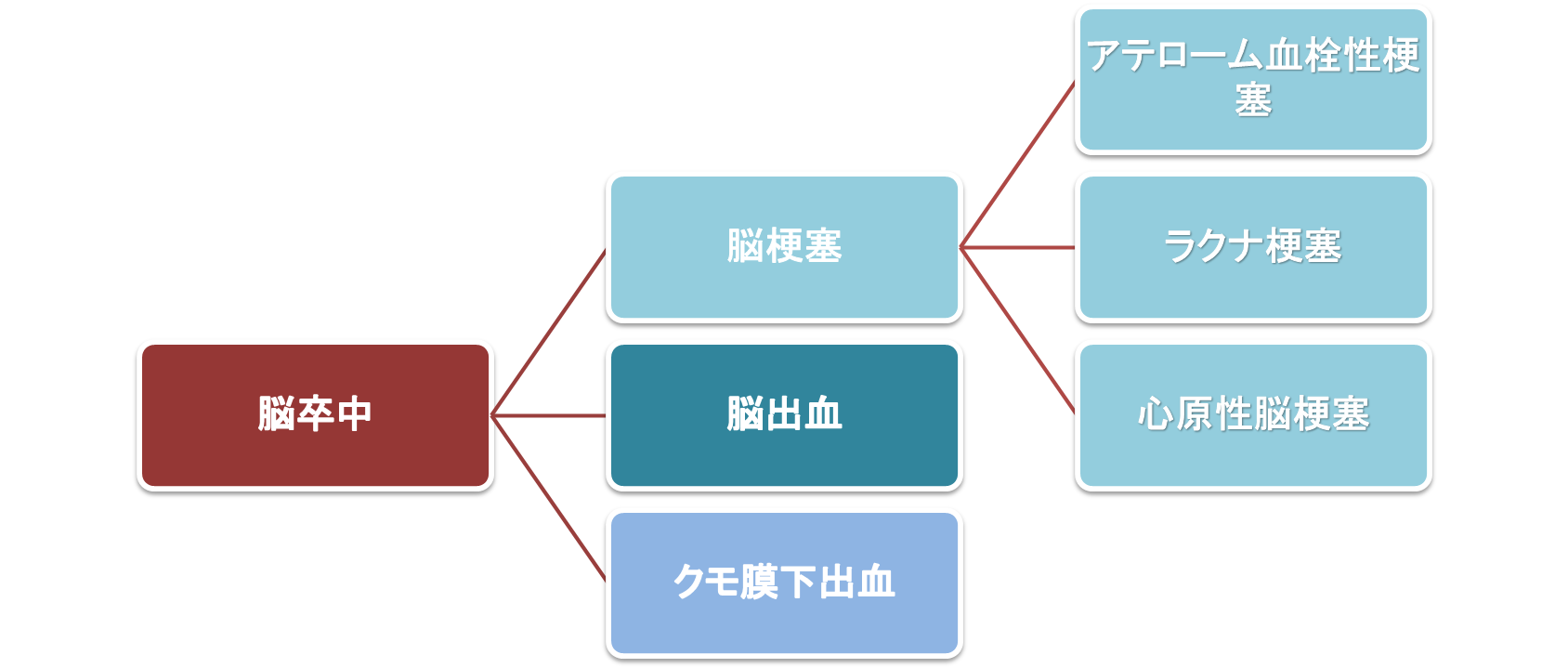
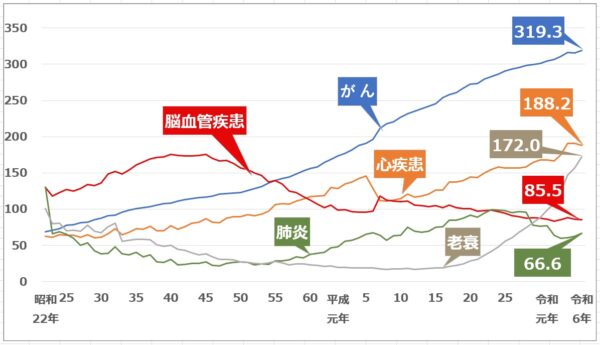
くも膜下出血は脳梗塞・脳出血とともに、脳卒中の一種で、脳卒中全体の約11%を占めます。
脳卒中についての統計
脳卒中は、1951年から約30年にわたり死亡原因の第1位でした。
下記のグラフをご参照ください。
現在は急性期治療の進歩により、「がん」「心疾患」に次いで第3位となっています。
しかし一方で、脳卒中の患者数自体は年々増加しているというデータもあります。
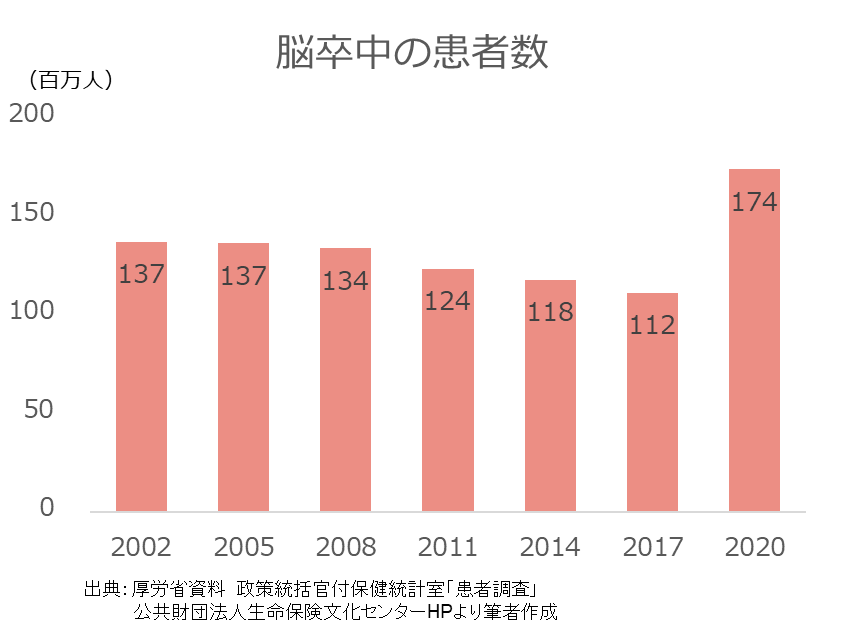
2020年時点で、国内の脳卒中患者は、約174万人
脳卒中による死亡率が低下した分、後遺症を抱えて生活する方が増えているともいえます。
介護認定の原因について
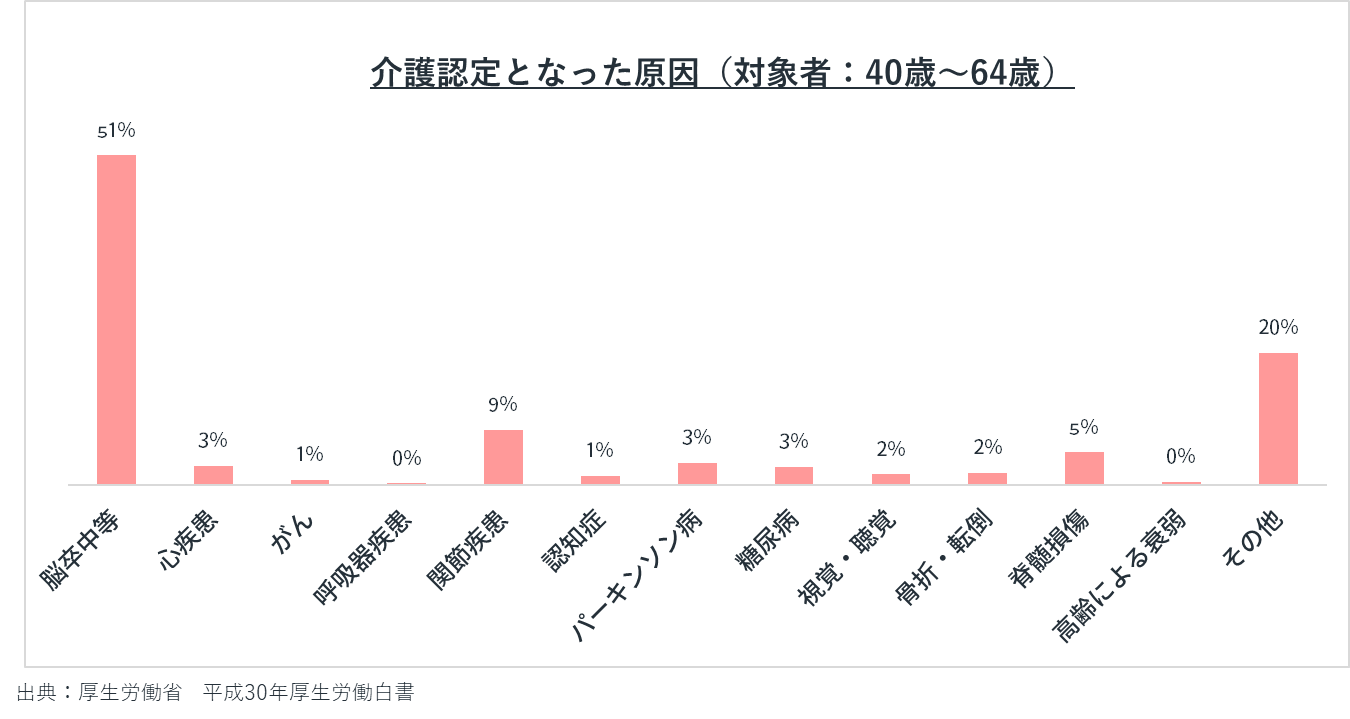
40歳~64歳の2号被保険者の方が、介護が必要となった原因として、脳卒中が最も多いです(51.1%)。
↓↓↓脳卒中についてはこちらの記事をご覧ください。
【改善事例あり!】脳卒中とは?どこよりもわかりやすく解説します!
原因に関わる危険因子|高血圧・喫煙・飲酒・家族歴を“現実的に”対策する

この章では、くも膜下出血の原因に関わりやすい危険因子を整理し、患者様・ご家族様が今日から取り組める対策を説明します。
危険因子は「過去の原因探し」ではなく、再発予防の優先順位を決める材料になります。
高血圧が影響しやすい理由|日常での管理ポイント
高血圧は血管の壁にかかる負担を増やし、動脈瘤がある場合は出血のリスクを高めやすいです。
ただし、血圧は生活で整えられる要素が多く、取り組みの効果が見えやすい点が利点です。
- 血圧測定は「同じ時間帯」で続け、変化を見える化
- 睡眠不足や痛みがある日は上がりやすいので、記録に一言添える
- ご家族様は、測定の声かけと環境づくりを担うと続きやすい
喫煙(受動喫煙も含む)とリスクの考え方|やめ方の“行動設計”
喫煙は血管に負担をかけやすく、禁煙は再発予防の優先度が高い対策に数えられます。
一方で、急な禁煙はストレスが増え、継続に失敗しやすい点に注意が必要です。
代替案として、段階的に「吸う場面」を減らすと成功率が上がります。
受動喫煙も含めて、家の中を“禁煙エリア化”するだけでも効果的です。
飲酒(お酒)・生活習慣|「原因」ではなく「リスク上昇」としての整理
お酒は「これが原因」と単独で決めつけにくい一方、飲み方によって血圧や睡眠に影響しやすいです。
飲酒を完全にゼロにするのが難しい場合は、量よりも「連続して飲む日」を減らす工夫が現実的です。
短時間の大量飲酒は、体調変動を大きくしやすいので避けたいです。
遺伝・家族性・家族歴|不安が強いときの確認ポイント(相談先の考え方)
家族歴は「不安」になりやすい一方で、対策の動機にもなります。
原因を断定できない場面でも、医療機関での説明内容を整理しておくと納得が進みます。
- ご家族様に同様の病歴があるかを、分かる範囲でメモする。
- 不安が強いときは、質問を箇条書きにして受診時に確認する。
ここまでを整えるだけで、患者様・ご家族様が「次に何をするか」がはっきりします。
ストレス・過労・睡眠不足・寒さ・運動・食べ物|よくある誤解をほどいて生活習慣を整える

この章では、「ストレスが原因ですか?」といった疑問に対し、原因と混同しやすい要素を整理して説明します。
これらは単独の原因と断定しにくい一方、体調や血圧の変動を通じて影響し得ます。
だからこそ、ご家族様の不安を「自責」ではなく「行動」に変える視点が大切です。
「ストレスが原因?」に答える|“引き金”として語られやすい理由と注意点
ストレスは「原因」ではなく「引き金」として語られやすい点です。
強い緊張や不安は、睡眠や生活リズムの乱れを招きやすいです。
その結果、血圧が上がりやすい状況が重なる場合があります。
ただし、ストレスだけで発症する!と決めつけるのは危険です。
ご本人様やご家族様が自分を責めやすい点にも注意が必要です。
「今週できる小さな対策」を決めてください。
過労・寝不足・仕事|体調管理の優先順位(休養・睡眠の整え方)
休養と睡眠の確保が最優先になりやすい点です。
寝不足は疲労感だけでなく、生活リズムの乱れも招きます。
寒さ・血圧上昇・入浴など|日常でのリスクを下げる工夫
寒さは血圧変動のきっかけになり得る点です。
特に、急な温度差は体に負担をかけやすいです。
入浴はリラックスに役立つ一方、熱い湯は血圧の上昇を引き起こしやすく、体の負担になることがあります。
代替案として、室温調整と入浴温度・時間を意識します。
食べ物・食生活|断定せずにできる「血圧・生活習慣」の整え方
特定の食べ物を原因と断定せず、習慣で整える点です。
「これを食べたから起きた」と考えるほど、不安は強くなります。
そこで、続けやすい行動を3つに絞るのが現実的です。
- 食事の時間をできるだけ一定にする。
- 外食が続く週は、汁物を残すなど塩分の摂取量を調整する。
- 飲み物は水やお茶を基本にして水分量を確保する。
このように整理すると、不安の焦点が「生活の再設計」に移ります。
毎月先着5名様限定で無料体験を実施しておりますのでお早めにどうぞ!
性別・年齢で違う?|女性・若年(10代/20代/30代)・産後・高齢者の「起こり方の違い」

この章では、性別や年齢で「原因の傾向が違うのか」を、患者様・ご家族様向けに整理します。
くも膜下出血の多くは脳動脈瘤の破裂ですが、年代や背景で気にしたい点が変わります。
不安が強いときほど「自分は例外かも」と感じやすいです。
女性に多いと言われる背景|“断定しない”説明と受け止め方
いくつかの文献において日本では女性に多いと報告されています。
統計の傾向は「可能性の話」であり、患者様の状況を断定する材料ではありません。
大切なのは、性別よりも血圧や喫煙など、調整できる要素に目を向けることです。
若い人・子どもでも起こるのか|多くはないが知っておくべき原因の方向性
10代や20代でも起こり得ますが、頻度は高くないと考えられる点です。
若年では、脳動脈瘤以外の動静脈奇形や外傷性などの要因が話題になることもあります。
「若いから大丈夫」と決めつけず、症状が強いときは早めの受診が安心につながります。
産後・妊娠中に不安がある場合|生活上の注意と受診相談の目安(一般論)
妊娠中や産後は生活が大きく変わり、体調変動が重なりやすい点です。
睡眠不足や疲労が続くと、自己判断が難しくなります。
突然の激しい頭痛や意識の変化がある場合は、迷わず医療機関へ相談・救急要請してください。
高齢者で気をつけたいこと|転倒・外傷性も含めた見分けの考え方
高齢者では転倒などの外傷が関与する可能性も視野に入れる点です。
一方で、症状が「いつもと違う」場合は、年齢のせいと片づけない姿勢が重要です。
- 転倒や頭を打った記憶がある場合は、その情報をご家族様が共有する。
- 頭痛・吐き気・意識がぼんやりする症状などが急に出たときは、早めに相談する。
- 受診時は、発症時刻と経過をメモして伝える。
前兆・症状・再出血を見逃さない(患者様・ご家族様向け)

この章では、前兆や症状の見分け方と、再出血を避ける生活の要点を説明します。
「迷ったら受診」と「生活習慣の整え」を両立すると安心が増えます。
重い話題ですが、知っておくことで落ち着いて判断できます。
前兆はある?ない?|「警告サイン」と“迷ったら受診”の考え方
前兆は「必ず出るものではなく、個人差がある」と理解することが出発点です。
一方で、普段と違う頭痛が数日続くなど、気になる変化が語られることもあります。
ただし、頭痛だけで自己判断するのは難しいです。
急に強い痛みが出たときは、我慢せず医療機関へ相談してください。
突然の激しい頭痛・吐き気・意識の変化など|緊急性が高いサイン整理
急な症状の変化は「様子見」より「医療機関の受診・救急要請 」が安全です。
特に次のようなサインは、患者様ご本人だけで抱え込まない方がよいです。
- 突然の激しい頭痛や、今までにない痛み
- 吐き気や嘔吐が急に出て、落ち着かない状態
- 意識がぼんやりする、会話がかみ合わないというような変化
ご家族様は、発症した時刻と経過をメモすると説明が進みます。
再出血・再発が不安なとき|退院後の生活で優先したいこと(血圧・禁煙・睡眠)
再出血の不安があるほど「生活習慣」を先に固めることです。
全部を一度に変えると続けることが難しくなります。
代替案として、優先順位を3つに絞って習慣化します。
血圧の記録、禁煙の環境づくり、睡眠の確保から始めてください。
リハビリ専門職からのひとこと
退院後の生活は「無理をしない継続」が力になります。
調子の波があるのは自然であり、悪化と決めつける必要はありません。
できたことを毎日1つ確認するだけでも、前向きな行動が続きます。
↓↓↓くも膜下出血と麻痺の関係については、こちらの記事をご覧ください。
くも膜下出血とは|麻痺が出る原因
脳神経リハビリセンターの患者様の改善事例をご紹介します。
【発症後3年9ヶ月】60代・男性・くも膜下出血の改善事例
ご自宅退院後は、通所リハビリや鍼灸など色々試されていましたが、歩行能力の改善・杖歩行の獲得が諦めきれずHPよりお問い合わせを頂き、無料体験を実施後に当施設ご利用開始となりました。
現在では月2回程度、定期的にリハビリをされ、リハビリのない日はご自宅での自主トレーニングに励んでいただいております。
体験時は、左足(麻痺側)力の入れ方・体重の支え方・バランスのとり方がわからず全身に過剰に力が入っていましたが、
リハビリ4回目時点で、ご本人様より『ここに力を入れると立ちやすい・歩きやすい』などといった反応がみられてきました。
ご利用10ヶ月目には、ほぼ見守りで10-20m程の杖歩行が可能となってきました。
徐々に麻痺側の足で体重を支えることができるようになってきた為、バランス能力の向上をみとめ歩行時のワイドベースが減ってきています。
さらに、最近では杖なしの歩行練習にチャレンジできるほどになってきました。
↓↓↓詳しくは、こちらをご覧ください。
【発症後3年9ヶ月】60代・男性・くも膜下出血の改善事例
まとめ

くも膜下出血の原因は、まず「主な原因」「危険因子」「生活習慣の要素」を分けて考えることが大切です。
多くは脳動脈瘤の破裂ですが、動静脈奇形や外傷など別の原因もあります。
そして高血圧・喫煙・飲酒・家族歴は、再発予防の優先順位を決める材料になります。
ストレスや寝不足は原因と断定しにくいので、自責より「生活習慣を整える行動」に目を向けましょう。
前兆がはっきりしない場合もあるため、急な強い頭痛や意識の変化は迷わず医療機関に相談されると安心です。
この記事が、患者様とご家族の不安を解消するきっかけになれば幸いです。
本記事でもお悩みを解決できない場合は、ぜひ弊社までご相談ください

弊社では経験豊富なセラピストが、ロボットやAIによる最新のリハビリを駆使してサポートさせて頂きます。
・維持ではなく、改善をしたい
・名古屋や栄を装具や杖を使わず歩けるようになりたい
このようなお悩みを持つ方はぜひお問い合わせください。
この記事を書いた人

石橋 渉
理学療法士
2021年に理学療法士免許を取得。同年から名古屋市内の大学病院、2023年より三重県内の大学病院で勤務。急性期・回復期・維持期の様々な分野でのリハビリを経験。主に脳血管疾患・整形外科疾患の方のリハビリに携わる。
2025年8月より脳神経リハビリセンター名古屋に勤務
私は、「お客様に寄り添ったリハビリを提供する」を心がけております。
お客様のライフゴールに少しでも近づいて行けるよう、安心して通えるように、持ち前の包容力を生かして精一杯のサポート致します。
目標に向かって一緒に頑張りましょう!