お知らせ
NEWS
脳梗塞になりやすいと言われる人は誰か?【リスクを知って早期対応】


脳梗塞は、突然の発症で後遺症や生活への負担が重くなる恐れがございます。
心配でも、具体的な対策がわからない方も多いのではないでしょうか。
この記事では、脳梗塞を発症しやすい人が持つリスク要因、予防策、前触れの症状、リハビリ、専門職との連携まで解説します。
この記事で得ていただいた情報をもとに、正しい行動をして今後の生活を守りましょう。
脳梗塞とは
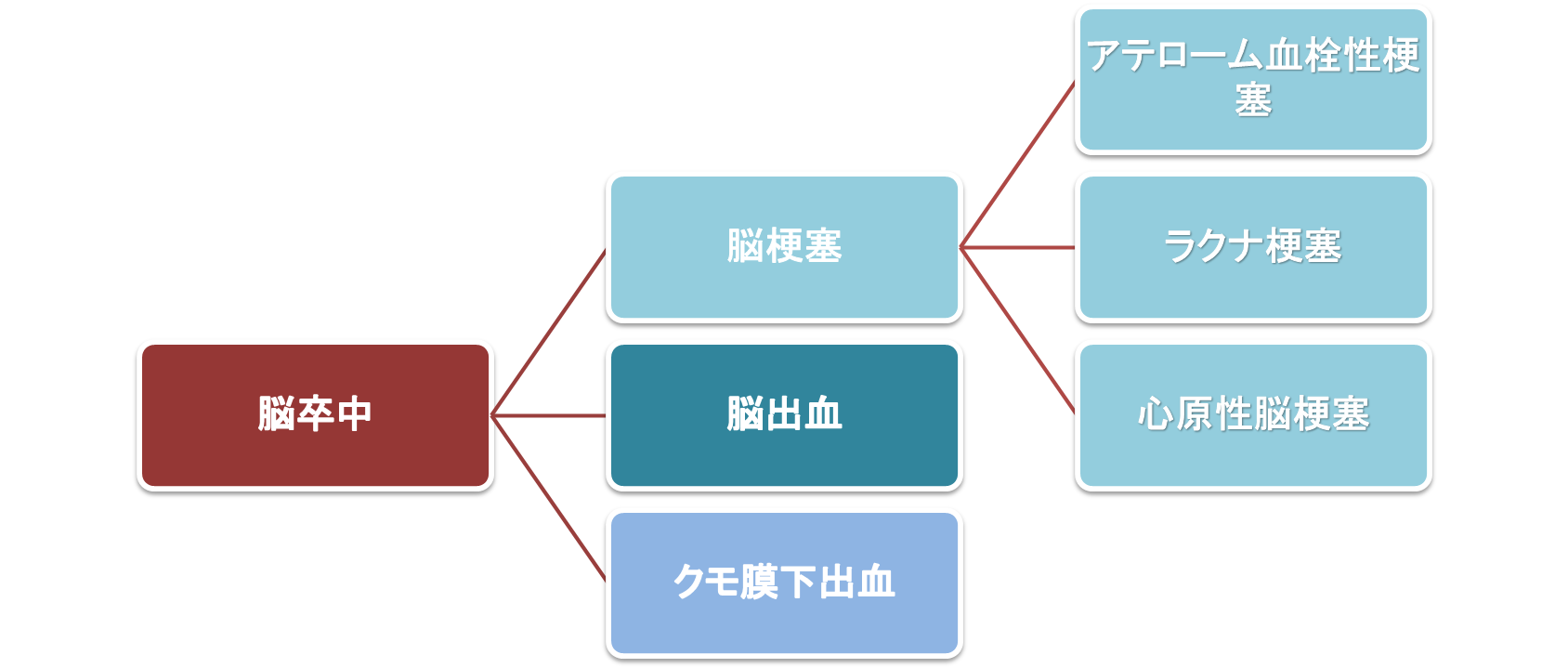
脳梗塞は、脳出血・クモ膜下出血とともに、脳卒中に含まれる疾患のひとつです。
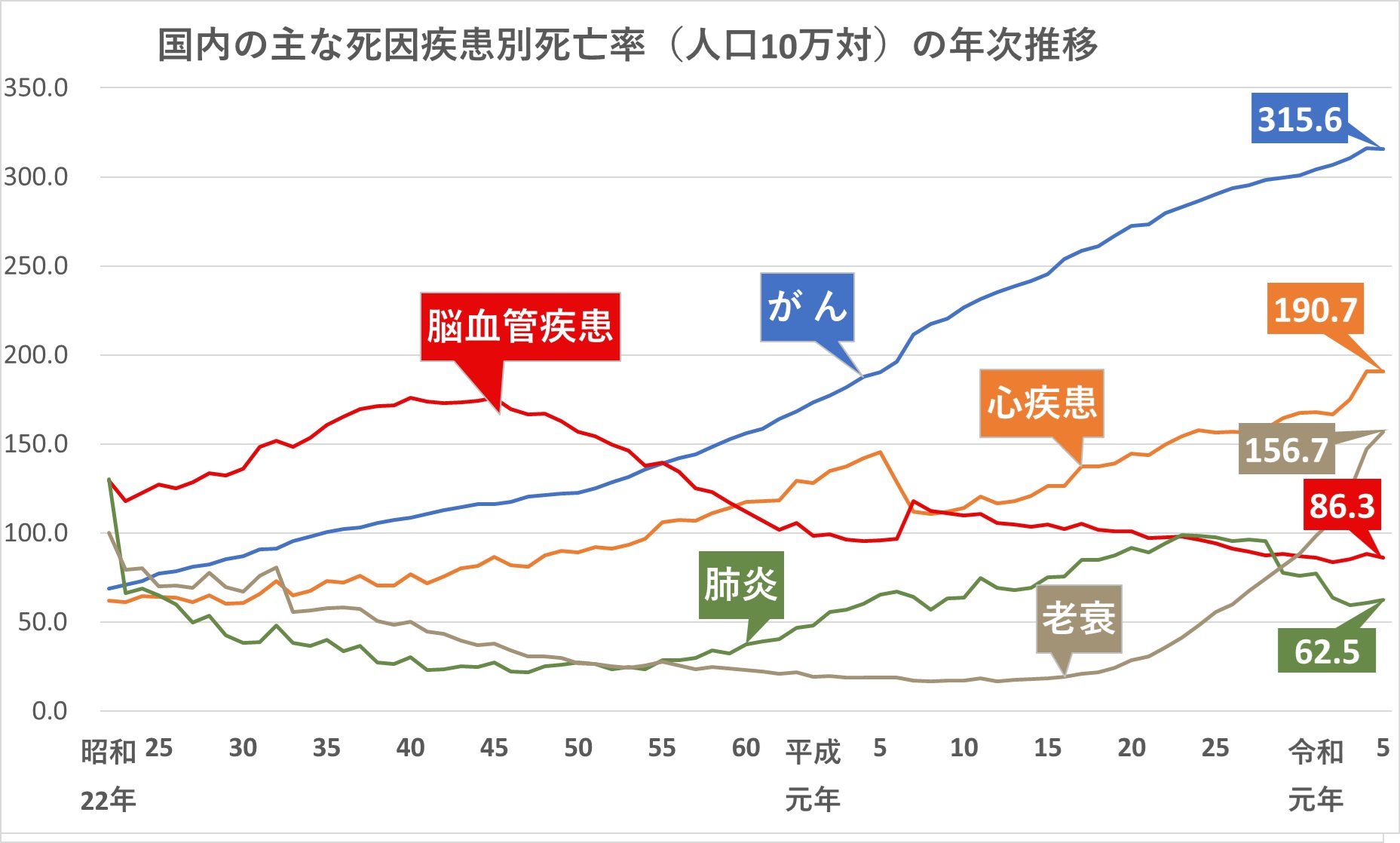
国内での統計
ここで国内での脳卒中の統計を見ておきましょう。
脳卒中全体の内、脳梗塞は約7割を占めています。
脳卒中は、1951年から約30年にわたって死亡の原因の第1位でした。
下記のグラフをご参照ください。
現在では、その後の急性期治療の進歩により、「がん」「心疾患」に次いで第3位となっています。
ですが下記の通り、脳卒中の患者の全体の数はむしろ年々増加しています。
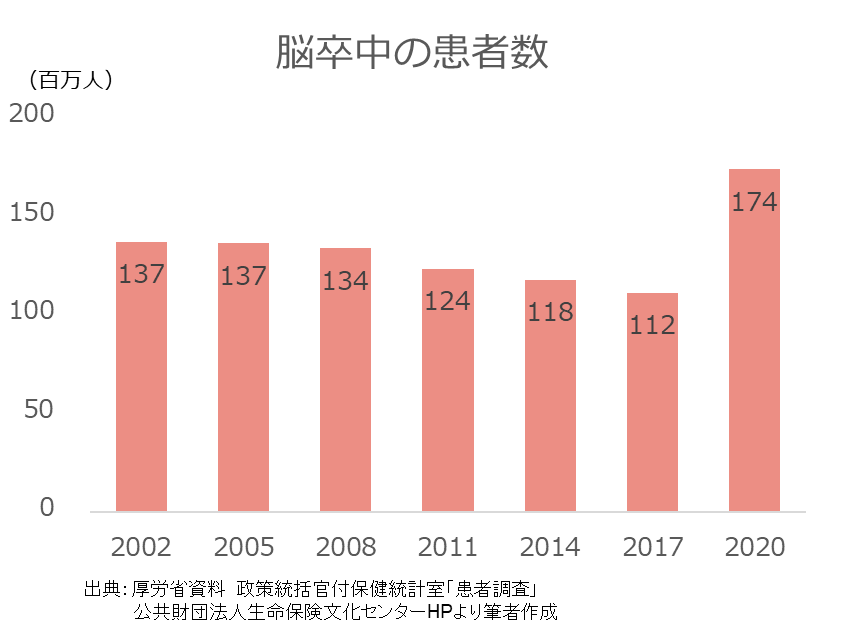
2020年時点では、国内の脳卒中患者は、約174万人となっています。
また脳卒中による死亡率が低下していることは、その後に後遺症を抱えて生活する方が増えているということでもあります。
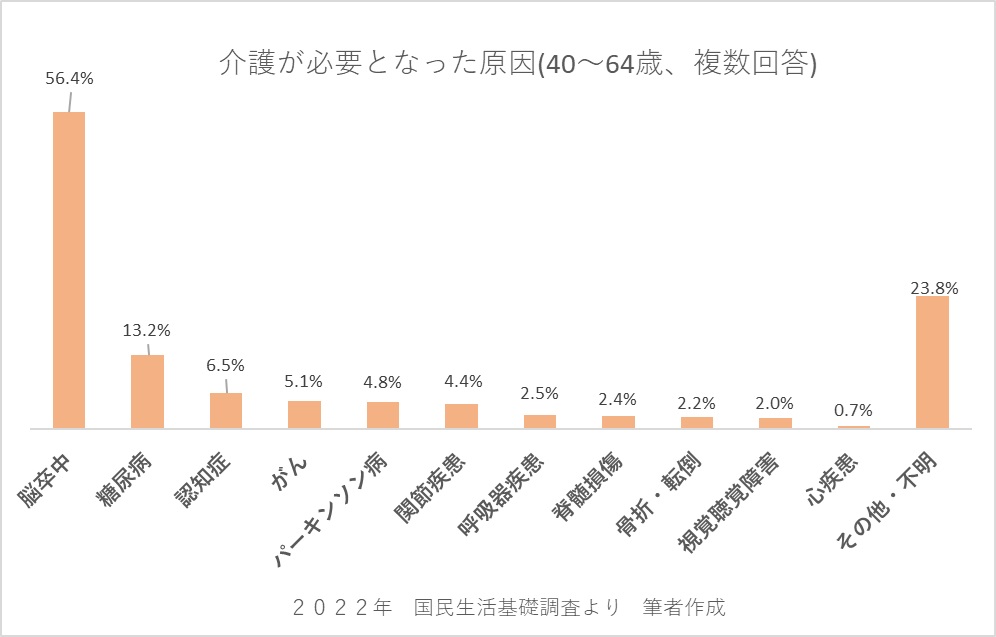
40歳〜64歳の2号被保険者の方が、介護が必要となった原因でもっとも多い疾患は、脳卒中(56.4%)です。
↓↓↓脳卒中についてはこちらの記事をご覧ください。
【改善事例あり!】脳卒中とは?どこよりもわかりやすく解説します!
脳梗塞になりやすい人がまず知っておきたい基礎知識

この章では、脳梗塞を発症しやすい方に共通する基礎知識を説明します。
作業療法士の視点で、脳血管の構造や生活習慣の影響を考察します。
早期から脳梗塞が発症するリスクを把握し、生活等を変えることが重要となります。
前述したように脳梗塞は日本国内の死亡原因の上位4位になります。
ご家族様にも発症のリスクを理解していただくと対策が立てやすくなります。
情報を理解し、症状の早期発見に役立ていただければ幸いです。
脳梗塞の症状・原因の概要
脳梗塞とは、脳の血管が詰まって血流が遮断される病気です。
血流が遮断され、脳細胞が酸素不足でダメージを受けて機能しなくなるため、早期発見が極めて重要です。
- 脳血管が詰まる仕組みは、血栓や動脈硬化が主な原因です。
- 詰まる部位が違いますが、心筋梗塞も血管が詰まる点は共通しています。
- 前触れ症状には、片側の手足の動かしづらさや、しびれや、言葉のもつれなどが起こるサインがあります。
このような仕組みを理解すると、脳梗塞の予防意識を高められます。
なぜ「発症しやすい人」と「発症しにくい人」がいるのか
脳梗塞を発症しやすい方は、遺伝の影響や生活習慣等が大きく関係します。
- 遺伝的要因とは、“家族歴”や血管の弱さなどを指します。
- 環境的要因(生活習慣等)とは、“食事や運動不足”などの日常行動のことです。
- 家族歴がある方は注意が必要です。
対策として、生活習慣を整えてリスクを下げることが重要です。
こうした違いを知ると、自分に合った予防プランを立てやすくなります。
脳梗塞になりやすい人の特徴・危険因子

脳梗塞になりやすい方の特徴として、血管の問題が多く挙げられ、生活習慣病による動脈硬化も大きく影響します。
この章では、高血圧や糖尿病が脳梗塞発症に結び付く仕組みをお伝え致します。
運動不足も脳梗塞の発症率上昇に深く関わると言われています。
生活習慣病(高血圧・糖尿病・脂質異常症)の影響
生活習慣病は、血管機能を下げ、脳梗塞の主な要因と言われています。
また、高血圧は血管が傷みやすく、糖尿病による血中の糖濃度が上がることで、脳梗塞のリスク因子となります。
- 最大血圧値が140mmHg以上
- 血糖値のコントロール不良または放置
- 脂質異常症
これらは脳梗塞の発症率が高まるため、早めの対処が欠かせません。
心房細動や心疾患がある場合
心房細動とは、心臓内の心房が不規則な動きをする不整脈の一種を指します。
不規則な拍動で血栓が生じやすくなり、脳への血流が途絶える危険があります。
- 動悸や息切れが続いたら要注意です。
- 脈の乱れを感じる場合は早期の受診が勧められます。
- 心筋梗塞と併発するとリスクがさらに高まります。
不整脈の早期発見と治療は脳梗塞の発症リスクを抑えられます。
ストレスや性格的な要因
過度のストレスは自律神経を乱し、血管を収縮させる恐れがあります。
真面目な性格や感情を抑え込むなどがストレスを高め、血圧上昇につながると考えられています。
- 短めの深呼吸でリラックスしてみましょう。
- 軽い散歩やストレッチで自律神経を整えましょう。
- 趣味を取り入れて気分転換を図りましょう。
適度なストレス発散で脳梗塞のリスクを軽減できると言われています。
脳梗塞にならないための予防策

脳梗塞を防ぎたい方に向けた注目の章です。
ここでは、日常生活で実践しやすい予防策を説明します。
具体的な手順に触れながら、無理なく続けるヒントをお伝えします。
実践を積み重ねることで、患者様やご家族様の不安を減らせると考えます。
生活習慣の見直し
生活習慣を整えることが、脳梗塞を防ぐ最初の一歩です。
食事改善や継続的な運動習慣により、血管機能を正常に保つことが期待できます。
極端な制限はストレスとなり、継続が難しくなる場合があります。
管理栄養士のアドバイスを受けるなどすることで負担が軽減されます。
- 塩分・脂質・糖分を適度に抑えましょう。
- ウォーキングや軽い筋トレを週3回ほど取り入れましょう。
また、適度な全身運動ができるテニスもお勧めです。
こうした取り組みを続けると、脳梗塞のリスク低減に効果的です。
睡眠とストレス管理
質の良い睡眠が血圧を安定させ、脳への負担を減らします。
睡眠不足になると交感神経が優位になり、血管収縮を招きかねません。
長時間の睡眠が難しい場合は対策が必要です。
対策として、就寝前に短時間のリラックス法を取り入れてみましょう。
- 就寝前のスマホ操作を控え、安眠に入りやすくします。
- 簡単な呼吸法やストレッチで副交感神経を高めます。
ストレス管理には散歩や趣味も効果があると言われています。
定期的な検査・早期発見
定期健診で血圧や血糖値を把握し、変化を見逃さないことが重要です。
忙しくて検査の時間を確保できない方は受診率が下がりがちです。
その対策として、休日や夜間対応の健診を探すこともお勧めです。
- 健康診断でLDLコレステロールを測定しましょう。
- 早期対処で高血圧や糖尿病を抑えましょう。
検査結果を正しく理解し、専門職の意見を取り入れると対策が効率化します。
脳梗塞の前触れ症状を見逃さないために

突然起こる前触れの症状は見過ごしがちです。
脳梗塞を未然に防ぐためのサインを知っておくことは、後遺症を軽減するカギといえます。
ご家族様と情報を共有すると、早めの対応がしやすくなります。
早めに異変に気づけば、病院受診までの時間を短縮できます。
一刻を争う脳のトラブルには、素早い判断が求められます。
典型的な前触れ症状と早期対応
前触れ症状には、代表的なパターンがいくつか存在します。
- 体の片側のしびれや脱力
- 言語障害や視野障害の急な発現
- 後遺症リスクは対応の遅れで高まる
ただし初期症状が軽い場合、様子を見るうちに悪化する恐れがあります。
わずかな変化でも医療機関に連絡、相談することで早期発見に役立ちます。
↓↓↓脳梗塞の症状についての詳しい解説はこちらをご覧ください。
脳梗塞の症状を1から徹底解説!【初期から退院後の継続的改善まで】
ご家族様が気づくサインと応急対応
患者様本人は異変に気づきにくい場合が多いです。
そのため周囲の協力が、迅速な対応には重要です。
- 顔色や表情に違和感を感じたら声かけをしてみましょう。
- 「何か話しづらくないか」を確認しましょう。
- 歩き方が急に不自然なら、安全確保を最優先しましょう。
すぐに病院を受診する際、移動手段が確保できないと遅れが生じます。
対策として、救急車や近隣の協力者に助けを求めることも検討してください。
セラピストが考えるリハビリと専門職の活用法

効果のあるリハビリの活用法を知っていますか?
この章では、自費リハビリ施設の実際と専門職との連携策を説明します。
患者様やご家族様が安心して取り組めるポイントをまとめ、脳梗塞再発のリスクを軽減する方法をお伝えします。
日頃からリハビリや専門職との連携を意識をすることが重要です。
リハビリテーションの重要性
脳梗塞は患者様の身体的および認知機能に深刻な影響を及ぼす可能性があり、効果的なリハビリテーションは回復過程で極めて重要です。
神経機能の回復のメカニズムはまだ解明されていないことも多いのですが、早期にリハビリテーションを開始すると、在院日数の短縮や日常生活機能や在宅復帰率の改善などの効果があることが分かっています。
また、リハビリテーションは体の運動機能の回復だけでなく、心理的・社会的な回復も意味しています。
その人がもともと行っていた日常生活にスムーズに戻れるようになることも重視されています。
リハビリテーションの具体的なメリットやその裏付けについて解説していきます。
- 神経可塑性の促進
脳の可塑性とは、経験や学習によって脳が変化し、適応する能力のことです。
リハビリテーションは、脳の神経可塑性、つまり損傷後の脳が新たな神経経路を形成することなどを利用して、機能の再建を促進することが可能と言われています。
積極的なリハビリテーションは、損傷した脳領域の周辺での新たな神経経路の形成を助け、失われた機能の一部を回復させる可能性があります。
しかし、一貫性がなければ、その新しい神経接続は十分な繋がりを持てません。
リハビリテーションは、「反復性」と「一貫性」が大切です。
- 機能的回復の最大化
リハビリテーションプログラムは、患者様が失われた運動能力や言語能力を最大限に回復させることを目指します。
これには、理学療法、作業療法、言語療法がありますが、患者様一人ひとりに合わせたプログラムであることが大切です。
- 日常生活への再適応
リハビリテーションは患者様が社会に再適応し、独立した生活を送るためのサポートも行います。
これらの介入は、脳梗塞や脳出血の患者様の生活の質を大幅に改善するために重要です。
リハビリテーションの早期開始は、特に重要で、機能的回復の可能性を大きく向上させます。
↓↓↓リハビリについての詳しい解説は、こちらの記事をご覧ください。
なぜ脳出血後のリハビリは必須なのか?【理由と具体的な利点を解説】
自費リハビリ施設でできること
当施設では個別性を重視し、患者様が必要とするリハビリを柔軟に提供します。
短い期間で集中的なリハビリで早期改善を目指し、個別プログラムで生活機能を維持・向上を目標とします。
脳神経リハビリセンターで行っているリハビリの例をご紹介します。
【発症後5カ月】50代男性・脳梗塞・左片麻痺の改善事例
短下肢装具・杖を外してスムーズに歩きたいということで、当センターの利用を開始いただきました。
リハビリ実施後、靴を履く動作に関してスムーズに履けるようになりました。
屋外歩行は短下肢装具・杖を外し、ぶん回し歩行や左手に過剰な力が抜け、長距離歩行も可能となりました。
↓↓↓詳しくは、こちらをご覧ください。
【発症後5カ月】50代男性・脳梗塞・左片麻痺の改善事例
専門職を上手に活用して脳梗塞リスクを下げる
専門職とは医師や理学療法士、作業療法士、看護師を指します。
彼らと連携するほど、リハビリ効果の安定が見込まれます。
ただし自己判断のみで運動を始めると、けがのリスクがある点に注意してください。
- 医師や理学療法士、作業療法士、看護師との連携
- 継続的なサポートとQOL(生活の質)の向上
まとめ

脳梗塞予防についての重要ポイントを振り返ります。
ここまでの注意ポイントを簡潔にまとめます。
- 脳梗塞のリスク要因を正しく把握する。
- 生活習慣の見直しと適度な運動を心がける。
- 前触れ症状に早く気づき、医療機関へ早期に受診をする。
- 専門家との連携で再発リスクを下げる。
最後までお読みいただき、有難うございました。
この記事が、皆さんの今後の行動に役立つヒントとなれば幸いです。
本記事でもお悩みを解決できない場合は、ぜひ弊社までご相談ください
弊社では経験豊富なセラピストが、ロボットやAIによる最新のリハビリを駆使してサポートさせて頂きます。
・維持ではなく、改善をしたい
・大阪城公園を装具や杖なしで歩けるようになりたい
このようなお悩みを持つ方はぜひお問い合わせください。
↓お問い合わせはこちらから
>>仙台付近にお住いの方
>>東京にお住いの方
>>名古屋付近にお住いの方
>>大阪付近にお住いの方
Instagramでも最新のリハビリ情報を発信しています。
毎月先着5名様限定で無料体験を実施
この記事を書いた人

前川 裕樹
作業療法士
2020年に作業療法士免許を取得。急性期・回復期・維持期・外来リハビリ等様々な分野でのリハビリを経験。主に脳血管疾患・整形外科疾患・神経難病の方のリハビリに携わる。
私は「お客様のご希望を全力でサポートするリハビリ」を常に心掛けております。
お客様の立場になり考え、ご希望に沿って、適切なリハビリプログラムをご提案し、目標達成を目指します。精一杯のリハビリを実施し、全力でサポート致します。