お知らせ
NEWS
【若年層も脳出血になることが?】原因となる主な3つの病変を紹介!

脳出血は高齢者に多い病気と言われていますが、実は若年層でも発症する恐れがあります。
この記事では、若年層でも発症する脳出血についてお伝えします。
是非、ご一読ください。
脳出血の罹患者
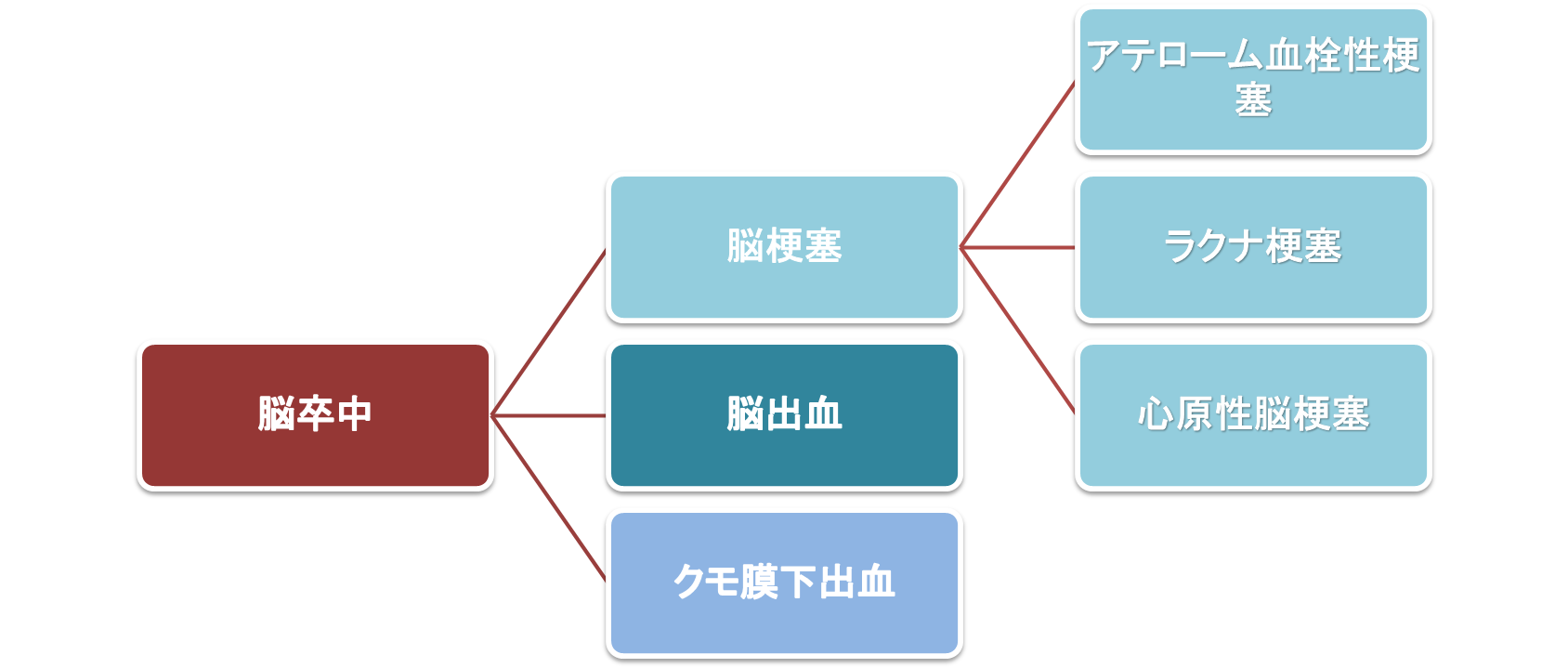
脳出血は、脳梗塞・クモ膜下出血などとともに、脳卒中に含まれる疾患のひとつです。
また脳出血は、脳卒中全体の約2割を占める疾患です。
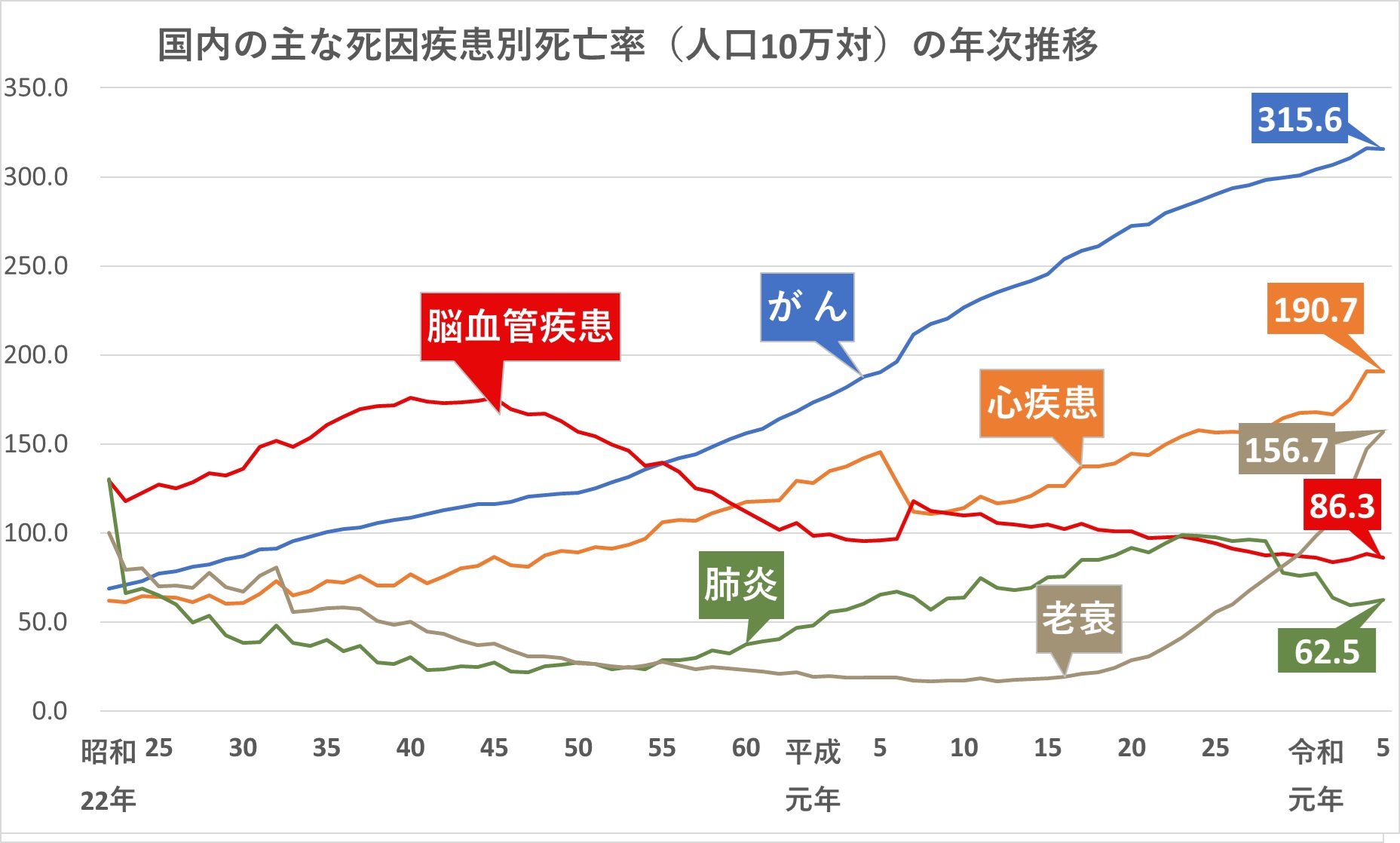
脳卒中についての統計を見ていきましょう。
脳卒中は、昭和25年から約30年にわたって死亡の原因の第1位でした。
下記のグラフをご参照ください。
現在では、その後の急性期治療の進歩により、「がん」「心疾患」に次いで第3位となっています。
ですが下記の通り、脳卒中の患者の全体の数はむしろ年々増加しています。
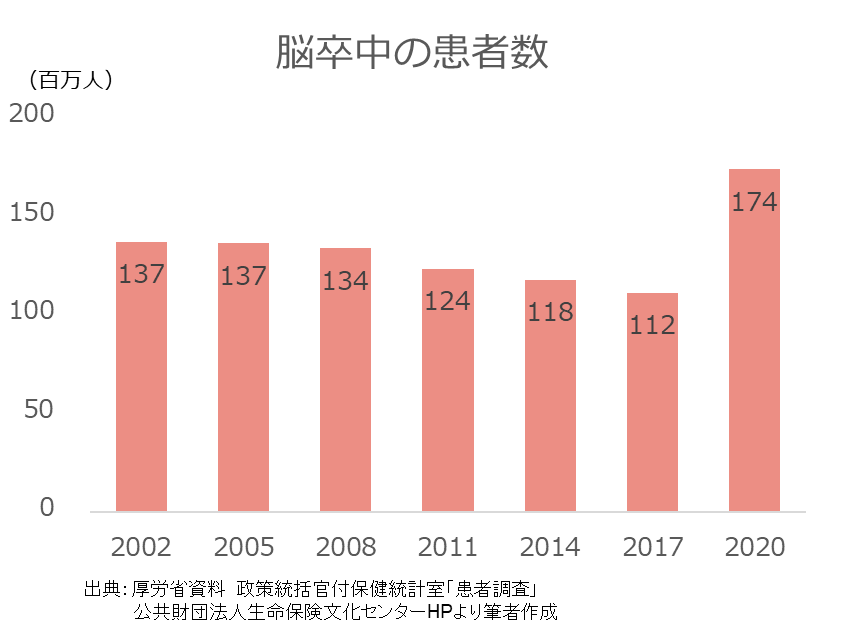
2020年時点では、国内の脳卒中患者は、約174万人となっています。
また脳卒中による死亡率が低下していることは、その後に後遺症を抱えて生活する方が増えているということでもあります。
介護認定の原因について
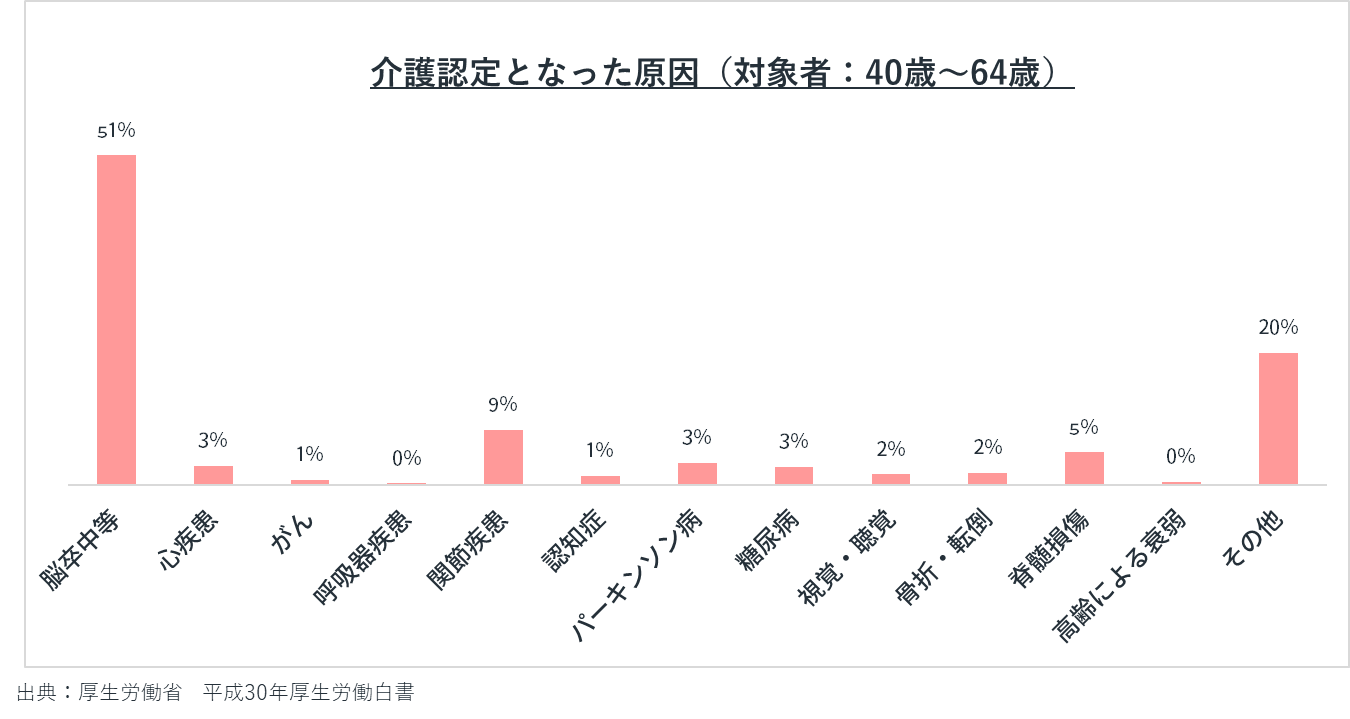
40歳〜64歳の2号被保険者の方が、介護が必要となった原因でもっとも多い疾患は、脳卒中(51.1%)です。
脳出血とは

この章では、脳出血の基本知識、主な原因、そしてその影響について解説します。
脳出血は深刻な障害を引き起こす恐れがあり、正しい理解が必要です。
脳出血とは何か
脳出血とは、脳内の血管が破裂し、周囲の脳組織に血液が漏れ出る状態を指します。
これにより、脳内の神経細胞が圧迫され、様々な症状が引き起こされることがあります。
脳出血と他の脳血管障害との違い
前述の通り、脳出血は脳卒中の一種であり、他に「脳梗塞」と「クモ膜下出血」があります。
脳梗塞は血管が詰まることで起こり、クモ膜下出血は脳の表面近くの血管が破れることで起こります。
脳出血の主なリスク要因
- 高血圧:最も多い原因で、血圧が高い状態が続くと、血管に過剰な圧力がかかり、血管の破裂につながる恐れがあります。
- 喫煙:喫煙は血管を硬化させ、柔軟性を失った血管はもろくなり、脳出血のリスクを増加させます。
- 遺伝的要因:家族歴に脳卒中の例がある場合、リスクが高まることがあります。
日本における脳出血の発症率とその影響
厚生労働省が発表した「人口動態統計の概況」によれば、令和5年(2023年)に脳出血による日本での死亡者は32,707人と、毎年約3万人が脳出血で亡くなっております。
特に高齢者に多いことも特徴です。
発症すると、言語障害や運動麻痺など、重篤な後遺症に直面する恐れがあります。
若い年代特有の脳出血の危険因子

この章では、若い年代における特定の脳血管異常に起因する脳出血の危険因子を深堀りします。
若い年代の脳出血は中高年になってから発症する脳出血に比べ、脳動脈の先天的異常が原因となっている特徴があります。
今回は3つの病変について説明します。
脳動静脈奇形(AVM)の特徴とリスク
胎児期または乳幼児期に血管網がうまく形成されず脳の動脈と静脈が毛細血管を介さずにつながって血管のかたまりとなっている状態です。
この血管のかたまりの部分は通常「ナイダス」と呼ばれます。
毛細血管がないので動脈からの血液が細かく広がらず、高い圧力のまま静脈へ流れ込んでしまいナイダスを徐々に大きくしてしまうことがあります。
また毛細血管を通過しない血液は、脳との間で酸素や栄養、老廃物や二酸化炭素の交換ができないため、脳が正常に働かなくなります。
脳動静脈奇形の血管は正常の血管に比べて壁が弱く破れやすいため、出血を起こしやすくなります。
もやもや病
脳に血液を送る太い血管が少しずつ詰まってしまう状態です。
首から脳へは頚動脈という太い血管が通っており、脳の中に入っていくものを内頚動脈といいます。
もやもや病では、この内頚動脈の終末のところから徐々に細くなり、詰まっていきます。
そのため脳は血流不足となるため、不足した血液を脳に送ろうと、代わりとして脳の底部に細い血管をたくさん作り、血液を送るようになります(もやもや血管)。
このもやもや血管に負担がかかり、血管が破れることで出血が起きます。
海綿状血管腫
孤発性の病変です。
脳の中に発生する流れの遅い、海綿状(スポンジ状)に膨らんだ異常血管のかたまりです。
多くはサイズが小さく無症状ですが、時に出血を起こすことがあります。
外傷による脳出血の危険性
交通事故やスポーツ中の外傷も若い年代における脳出血の一因です。
若い年代における脳出血の治療法

この章では、若い年代に見られる特定の脳血管異常―脳動静脈奇形(AVM)、もやもや病、海綿状血管腫、および外傷による脳出血の治療法について解説します。
これらは特有の管理と注意が必要です。
↓↓↓脳卒中の一般的な予防法については、こちらの記事をご覧ください。
【具体例あり!】脳卒中予防に効果的な食べ物と逆効果な食べ物とは
脳動静脈奇形(AVM)の治療法
前述の通り、脳動静脈奇形(AVM)は、脳内の異常な血管が原因で発生します。
これを早期に特定し、経過の観察と治療が重要です。
- 定期的な画像診断:MRIやCTを用いた画像診断を定期的に行い、脳動静脈奇形(AVM)の経過を観察します。
- 外科的治療:必要に応じて、ナイダスを摘出する開頭手術、カテーテルでナイダスの中を固めてしまう血管塞栓術、放射線治療などを行い、出血リスクを減少させます。
もやもや病の治療法
もやもや病は、脳出血につながる前に早期発見と適切な治療が必要です。
- 内科的治療:脳血流不足で発症した場合には血液を固まりにくくする抗血小板薬が使用される場合もあります。
- 外科的治療:内頚動脈の閉塞を直接治すものではありませんが、新たに血流の供給をするようなバイパス経路を作成する手術を行うこともあります。
海綿状血管腫の治療法
海綿状血管腫は、予防的な治療を行うことが出血リスクを低減します。
- 症状の観察:定期的な検査で、症状の変化に注意します。
- 外科的治療:症状が進行した場合や出血が生じた場合には、手術が必要になることがあります。
外傷による脳出血の予防
外傷性の脳出血は予期せぬ事故によって発生することが多いですが、予防策を講じることが可能です。
- 安全対策の強化:スポーツや乗り物を利用する際は適切な保護具を使用し、安全規則を遵守することが大切です。
具体的には、ヘルメットの着用や交通ルールの遵守が事故による外傷のリスクを減らすことができます。
自転車事故で死亡した人の64.9%(注記1)が、頭部に致命傷を負っています。
ヘルメットを着用することの大切さがお分かりいただけると思います。
参照:(警視庁)自転車用ヘルメットの着用
治療とリハビリテーション
この章では、脳出血の治療と、リハビリテーションについて触れさせていただきます。
特にリハビリテーションの重要性について解説させていただきます。
脳出血の治療
脳出血の治療には、保存的治療と外科的治療があります。
- 保存的治療: 薬物療法を用いて症状の管理を行います。血圧のコントロールが中心です。
- 外科的治療: 出血が広範囲にわたる場合、手術が必要になることがあります。
- 緊急時の対応策: 発症直後は、迅速な医療対応によって患者様の命を救うことが最優先されます。
↓↓↓脳出血の治療については、こちらの記事をご覧ください。
知っておきたい脳出血治療の選択肢【内科的治療から手術までを解説】
脳出血後のリハビリテーションの重要性
脳出血は患者様の身体的に深刻な影響を及ぼす可能性があり、効果的なリハビリテーションは回復過程で極めて重要です。
神経機能の回復のメカニズムはまだ解明されていないことも多いのですが、早期にリハビリテーションを開始することは、機能回復に重要な要因の一つと言われています。
また、リハビリテーションは身体機能の回復だけでなく、心理的・社会的な回復も意味しています。
その人がもともと行っていた日常生活をスムーズにおくれるようになることも重要とされています。
リハビリテーションの具体的なメリットやその裏付けについて解説していきます。
- 神経可塑性の促進
脳の可塑性とは、経験や学習によって脳が変化し、適応する能力のことです。
リハビリテーションは、脳の神経可塑性、つまり損傷後の脳が新たな神経経路を形成することなどを利用して、機能の再建を促進することが可能と言われています。
積極的なリハビリテーションは、損傷した脳領域の周辺での新たな神経経路の形成を助け、失われた機能の一部を回復させる可能性があります。
しかし、リハビリテーションに一貫性がなければ、その新しい神経接続は十分な繋がりを持てません。
リハビリテーションは、「反復性」と「一貫性」が大切です。
- 機能的回復の最大化
リハビリテーションプログラムは、患者様が失われた運動能力や言語能力を最大限に回復させることを目指します。
リハビリテーションとしては、理学療法、作業療法、言語療法が必要に応じて実施されますが、患者様一人ひとりに合わせたプログラムであることが大切です。
- 日常生活への再適応
リハビリテーションは患者様が社会に再適応し、自立した生活を送るためのサポートも行います。
これらの介入は、脳出血患者様の生活の質を大幅に改善するために重要です。
リハビリテーションの早期開始は、特に重要で、機能的回復の可能性を大きく向上させるといわれています。
↓↓↓脳出血のリハビリについては、こちらの記事をご覧ください。
なぜ脳出血後のリハビリは必須なのか?【理由と具体的な利点を解説】
脳出血の方の具体的な改善事例について、こちらをご覧ください。
1年半前にAVM(動静脈奇形)の破裂により脳出血を発症し、左片麻痺となりました。
急性期での治療後、約3ヶ月回復期病棟でリハビリをし退院されました。
当施設へは回復期病棟を退院直後にお越し頂きました。
立位で体幹を抗重力位(まっすぐ伸びた姿勢)で保てるようになり、それに伴い下肢の緊張も軽減を認めました。
非麻痺側を過剰に使用した振り出しのパターンも再学習を図り、内反も軽減しております。
裸足での歩行も反張膝・内反を抑えた状態で可能となりました。
SPS※では現在屋外の坂道まで可能となり、実用レベルの速さに近づいてきております。
↓↓↓詳しい内容はこちらのページをご覧ください。
【発症後1年半】30代・女性・脳出血の改善事例
まとめ

ここまでお読みいただきありがとうございます。
若い方の脳出血の危険因子、治療について振り返ります。
若い年代に特有の脳出血の危険因子として、血管異常、生活習慣が挙げられます。
これらのリスクを把握し、適切な対策をすることが大切です。
- 脳動静脈奇形(AVM)、もやもや病、海綿状血管腫などの血管異常は、早期発見と適切な治療が必要です。
- 健康的な食生活、適度なアルコール摂取、禁煙は、脳出血予防のために必要な基本的な生活習慣です。
また、リハビリテーションは機能の回復を促し、生活の質を向上させるために不可欠です。
- 保存的治療では、薬による血圧管理が中心となります。
- 外科的治療は、出血が多く重篤な場合に、行われることが多いです。
- リハビリテーションには、理学療法、作業療法や言語療法があり、早期に始めることがとても有効です。
この情報を、脳出血を心配される皆様が安心した生活を送るために、お役立ていただけましたら幸いです。
本記事でもお悩みを解決できない場合は、ぜひ弊社までご相談ください

弊社では経験豊富なセラピストが、ロボットやAIによる最新のリハビリを駆使してサポートさせて頂きます。
・維持ではなく、改善をしたい
・井の頭恩賜公園を装具や杖なしで歩けるようになりたい
このようなお悩みを持つ方はぜひお問い合わせください。
↓お問い合わせはこちらから
>>仙台付近にお住いの方
>>東京にお住いの方
>>名古屋付近にお住いの方
>>大阪付近にお住いの方
Instagramでも最新のリハビリ情報を発信しています。
毎月先着5名様限定で無料体験を実施しておりますのでお早めにどうぞ!
この記事を書いた人

百瀬 義一
作業療法士
2007年に作業療法士免許を取得。回復期・生活期・介護施設・在宅と全てのステージでのリハビリを経験。
これまで脳血管疾患・運動器疾患・廃用疾患・難病など、多くの患者様のリハビリテーションに携わる。
2023年12月から脳神経リハビリセンター吉祥寺に勤務。
私は「少しでも利用者様のご希望を達成する事ができるリハビリ」を心がけています。自費領域でのリハビリテーションは病院でのリハビリとは違い、利用者様のご希望がはっきりとしていて、より切実である事が多いと感じています。リハビリ介入により少しでも利用者様のご希望や目標を達成することができるよう、精一杯のリハビリを行なってまいります。