お知らせ
NEWS
【まとめ】脳卒中とは?基本的な知識から細かい所までまとめました!


脳梗塞は脳内の動脈が狭くなったり、血栓で閉塞してしまったりすることで発症します。
脳梗塞の範囲が大きいと、さまざまな身体上・高次脳の障害につながる可能性もあります。
では、記事の中で詳しく説明していきます。
脳梗塞ってどんな病気?

「脳卒中」は、脳血管障害に含まれます。
脳の血管が破れたり、詰まったりして脳神経細胞に血液がいかなくなり生じる疾患です。
脳は身体・精神の中枢となる重要な部位です。
たとえば、運動麻痺や感覚障害、意識障害、高次脳機能障害(記憶・言葉などの障害)などの症状が代表的です。
ダメージを受けた脳細胞には障害が残ってしまいまい、症状が後遺症として残る場合が多いです。
脳卒中は、1951年から約30年にわたって死亡の原因の第1位でした。
下記のグラフをご参照ください。
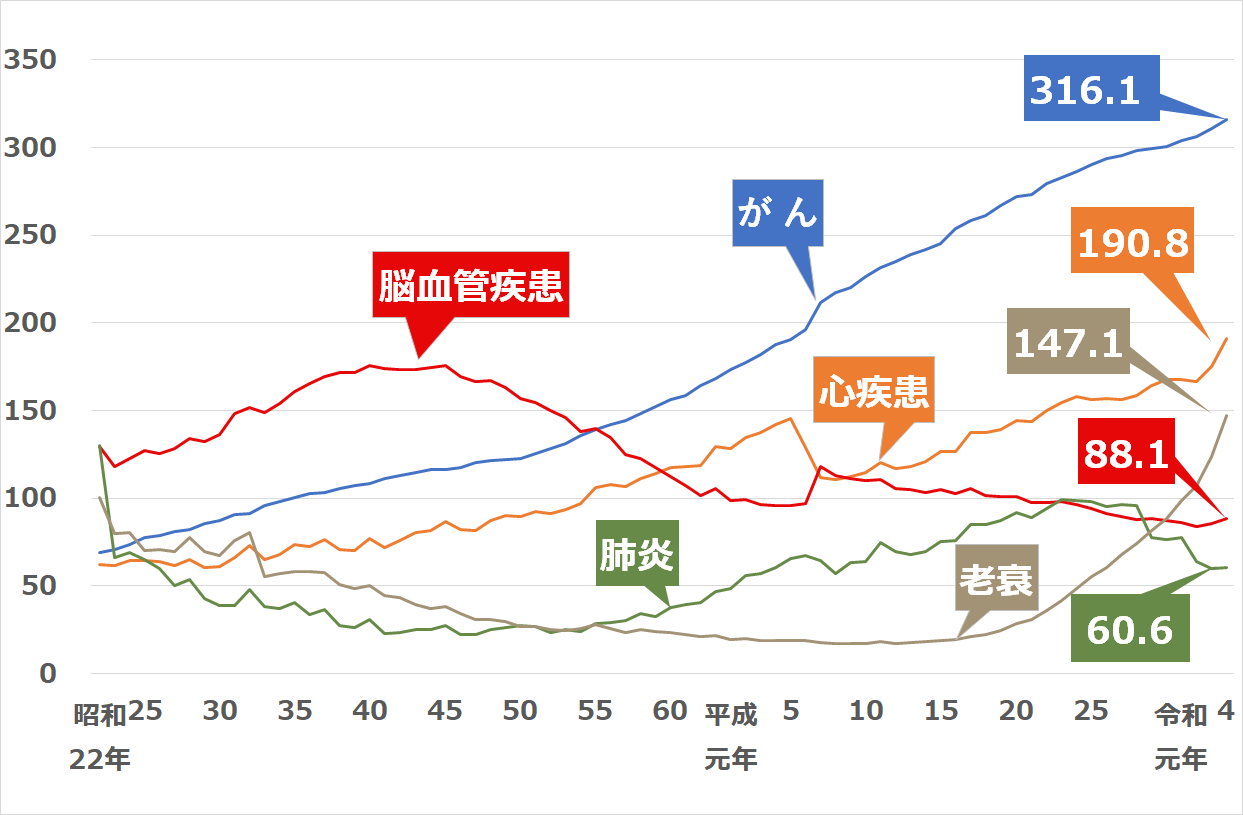
【出展】「令和4年(2022年)人口動態統計(概数)厚生労働省より筆者作成
現在では、その後の急性期治療の進歩により、「がん」「心疾患」に次いで第3位となっています。
ですが下記の通り、脳卒中の患者の全体の数はむしろ年々増加しています。
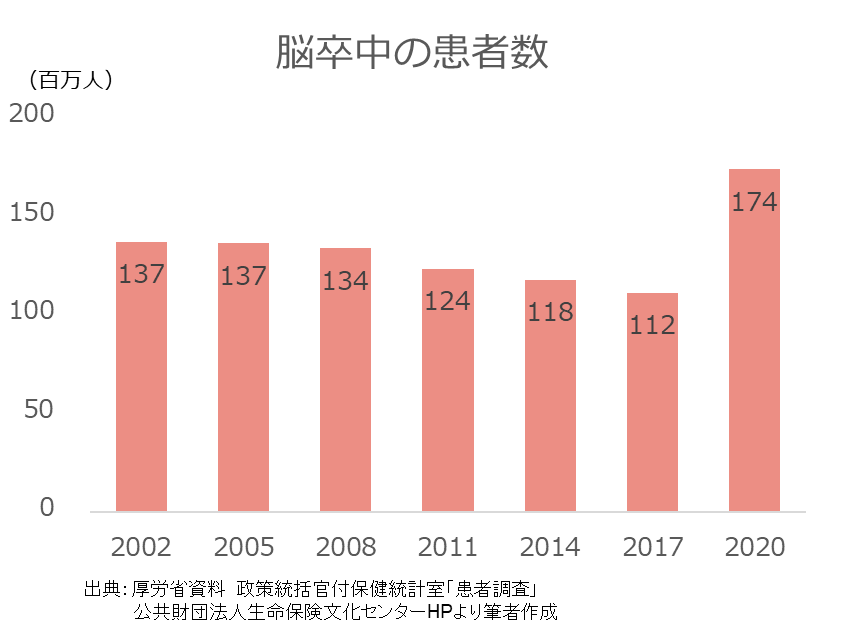
2020年時点では、国内の脳卒中患者は、約174万人となってるのが分かります。
また脳卒中により死亡率が低下していることは、その後に後遺症を抱えて生活する方が増えているということでもあります。
要介護度別にみた介護が必要になった主な原因の割合
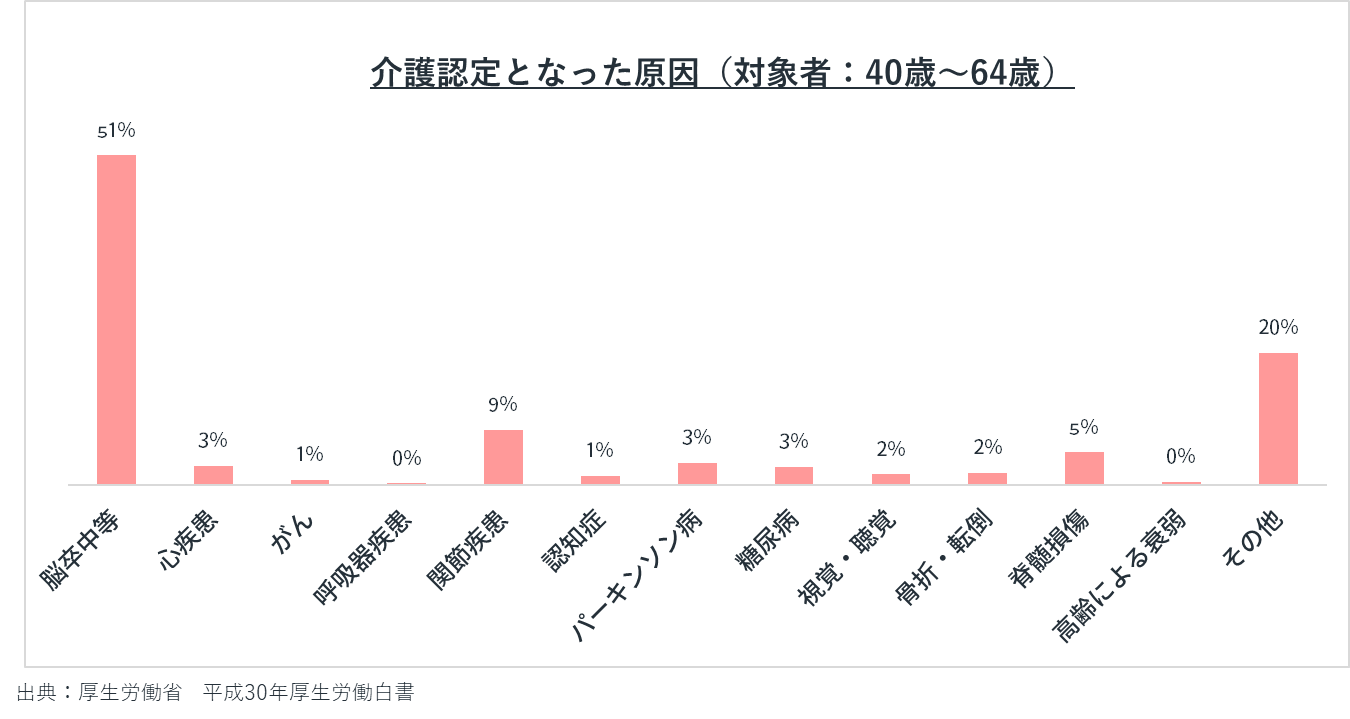
40歳~64歳の2号被保険者における、介護が必要となった原因でもっとも多い疾患は、脳卒中(51.1%)です。
脳梗塞の分類とは?
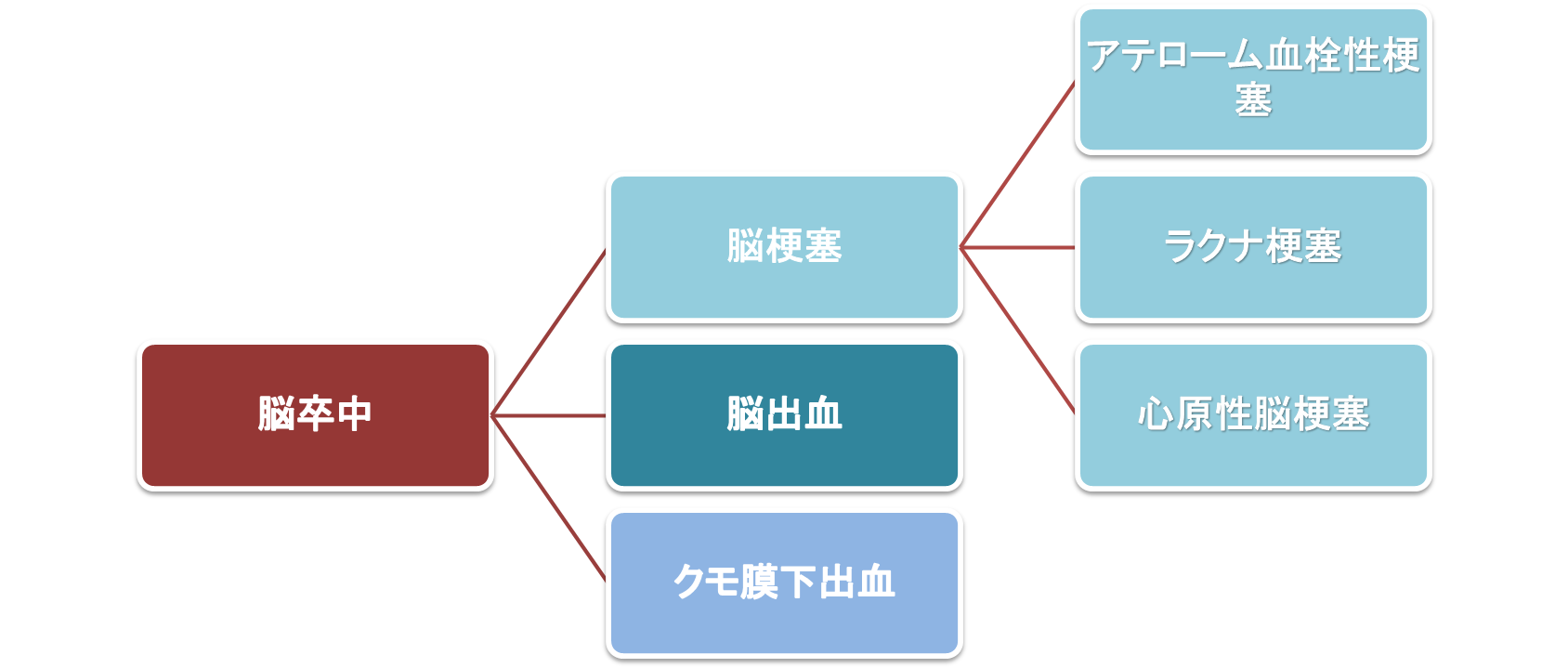
脳卒中は大きく脳梗塞・脳出血・クモ膜下出血に分類されます。
脳梗塞は、更に血管が詰まる原因によって大きく4つの病型に分類されます。
1.アテローム血栓性脳梗塞
動脈硬化などによって狭くなった脳血管内に血栓が生じ、比較的太い血管が詰まって発症する脳梗塞が「アテローム血栓性脳梗塞」です。
動脈硬化の要因となる、加齢や高血圧、食生活の乱れによる高脂血症や、糖尿病などの生活習慣病が元になるケースが多いです。
2.ラクナ梗塞(脳血栓症の一種)
脳血管のうち、脳の奥にある細い血管「穿通枝(せんつうし)」に起こる直径15㎜以下の小さな脳梗塞が「ラクナ梗塞」です。
脳の細い動脈壁が長期間の高血圧により変化し、閉塞することによって生じるラクナ梗塞は、その小ささから症状を出さないこともあります。
(その場合は無症候性脳梗塞といいます)
3.心原性脳塞栓症(脳塞栓症の一種)
脳梗塞の原因が心臓にあるものです。
急激に症状があらわれ、一般的に重篤であることが特徴です。
高齢になるほど心原性脳塞栓症の割合は高くなると言われています。
4.その他の脳梗塞
血管炎(自己免疫、感染性など)、凝固因子異常、外傷性、静脈血栓性、医原性などがあります。
脳出血の種類とは?

脳出血は、脳血管が破れ、脳内に血液が流出する状態です。
脳血管が破壊され、脳細胞には酸素や栄養などが届きにくくなります。
その結果、脳細胞が障害されます。
血流が絶たれる点では、脳梗塞と同じ状況が起こります。
脳出血でよく知られるものには「脳内出血」と「くも膜下出血」の2つがあります。
脳内出血
何らかの原因により、脳の細い血管が破れて、脳の中に出血を起こす病気です。
時間が経つにつれて血種の周りがむくみ、圧迫が強まっていくことによりき、脳へのダメージが大きくなります。
頭痛や吐き気、嘔吐、手や足の運動麻痺・感覚障害などさまざまな症状が現れ、出血量が多い場合には生命に危険が及ぶこともあります。
主な原因は高血圧ですが、糖尿病や喫煙なども関係しています。
くも膜下出血
「くも膜下出血」は脳血管の一部が破裂して、出血が「くも膜下腔」に広がる病気です。
原因の多くを脳動脈瘤の破裂が占め、その他の原因には脳動静脈奇形からの出血などがあります。
40歳以降から発症者が増え始めるといわれており、動脈瘤以外にも頭部外傷や先天的な血管の形態異常などが原因で引き起こされることも少なくありません。
今までに経験したことがないバットで殴られたような激しい頭痛や吐き気・嘔吐などが主な初期症状で、重症化した人では意識がもうろうとしてくることが特徴です。
脳卒中の後遺症とは?
脳梗塞を含め、脳卒中を発症すると、治療後に後遺症が残ることが少なくありません。
脳の細胞がダメージを負うことで、体の麻痺や感覚の障害など、脳に障害が残ってしまう可能性があります。
後遺症によっては、治療後も日常生活に影響が出ることもあるので、ご自分やご家族が脳卒中になったときは、脳卒中(脳梗塞・脳出血)の症状だけでなく後遺症も事前に知っておくことが大切です。
| 後遺症 | 症状 |
|---|---|
| 運動麻痺 | 右手足あるいは左手足が思うように動かなくなる症状です。痙性麻痺と弛緩性麻痺があり、脳の損傷した場所や範囲によって症状は異なります。 |
| 感覚の障害 | 触覚や痛覚が鈍くなる場合と逆に過敏になり痺れや痛みなどを感じる場合があります。 |
| 目の障害 | 物が二重に見える「複視」という症状や、片目の視野が見にくくなる「半盲」という障害などがあります。発症後長期間にわたって症状が残る事例もあります。 |
| 失語症 | 言語障害の一種で、話す・聞く・読む・書くなどの言語機能が損なわれます。感覚性、運動性、伝導性、全失語の四つの種類があります。 |
| 嚥下障害 | 食べ物を飲み込みにくくなる症状で、障害の部位によっては回復が難しい場合もあります。 |
| 高次脳機能障害 | 一口に高次脳機能障害といっても、表れる症状は様々です。(代表的な高次脳機能障害の症状) 記憶障害・注意障害・遂行機能障害・病識欠落・失語症・半側空間無視など |
上記の後遺症は、脳の障害によって残る症状です。
命に別状がなくとも、脳卒中後は後遺症が残る方もいます。
以下は、回復までに要する期間の目安です(※)。
1st stage recovery
残存している神経経路(皮質脊髄路)を刺激しその興奮性を高めることで麻痺の回復を促進できる時期
2nd stage recovery
神経間(皮質問)の新しいネットワークの興奮性に依拠する時期回復の程度が緩やかな曲線状となる時期
3rd stage recovery
6 カ月以後も持続して徐々に強化される機能は、リハビリテーションにより惹起される神経(シナプス伝達)の効率化を図る時期
発症から1年半以上を過ぎても残る症状は、障害として残存する可能性が高くなります。
しかし、障害の存続によって社会復帰ができないわけではありませんし、回復が完全に止まるという訳ではありません。
社会資源や装具・補助機器などの活用により、生活の制限は補えます。
そのためには、医療・福祉・介護の総合的な支援サービスの活用が重要です。
※出典・参照:厚生労働省 「脳卒中の治療と仕事の両立お役立ちノート」
脳卒中の発生割合

脳卒中の現状と割合の理解
日本では年間約170万人が脳血管疾患を発症しています。
・年間発症者数は約10万人、男性がやや高い発生率
脳卒中の種類と割合
・脳出血は18%、くも膜下出血は4.5%
脳卒中の原因と予防
・不健康な食生活
・運動不足
・高血圧
・糖尿病
・心疾患など
脳卒中の症状と初期対応
緊急時の行動:救急車の呼び出し、早期の医療処置
脳卒中後のリハビリテーション
運動機能の回復、日常生活動作の向上、高次脳機能障害の対応を行います。
個人に合わせたリハビリテーションが重要です。
脳卒中の再発予防と長期管理
再発率の管理には以下の点が重要です。
・生活習慣の改善
・定期的な医療チェック
・長期的な健康管理とサポート
もっと詳しい内容についてはこちらのリンクをご覧ください。
→【脳卒中の割合や発生率はどのくらい?効果的なリハビリや治療方法など】←
脳卒中は何人に一人が経験するか

脳卒中の現状と重要性
脳卒中の治療とリハビリ
・リハビリは機能回復と生活の質の向上に不可欠
脳卒中への意識と対策
・健康的な生活習慣、ストレス管理、定期的な健康診断が効果的
もっと詳しい内容についてはこちらのリンクをご覧ください。
→【脳卒中になるのは〇人に一人!?日本の発症率や注意すべきリスクなど】←
若者の脳卒中

脳卒中と年齢の関連性
・中年層は生活習慣病によるリスク増。
・若年層は遺伝的要因や特異な疾患による発症も。
予防方法
年齢別の対策
・中年層は生活習慣病の管理とストレス軽減
・若年層は専門的な診療科を受診し、早期発見が目標だがとても難しい。
健康的な生活習慣の維持と定期的な健康診断が、脳卒中予防につながります。
もっと詳しい内容についてはこちらのリンクをご覧ください。
→【20代の若者も要注意!脳卒中に罹りやすい年齢と与える影響について】←
まとめ

最後まで読んでいただきありがとうございます。
脳卒中について、あなたが気になっていた疑問は解消できましたか?
この記事にまとめた他にも多数脳卒中についての関連記事を執筆しているので
ぜひご覧ください。
本記事でもお悩みを解決できない場合は、ぜひ弊社までご相談ください
弊社では経験豊富なセラピストが、ロボットやAIによる最新のリハビリを駆使してサポートさせて頂きます。
・維持ではなく、改善をしたい
・大阪城公園を装具や杖なしで歩けるようになりたい
このようなお悩みを持つ方はぜひお問い合わせください。
毎月先着5名様限定で無料体験を実施しておりますのでお早めにどうぞ!
お問い合わせはこちらから↓
>>仙台付近にお住いの方
>>東京にお住いの方
>>名古屋付近にお住いの方
>>大阪付近にお住いの方
この記事を書いた人

岡 民雄
理学療法士
2011年に理学療法士免許を取得。急性期・回復期・維持期・自費リハビリ、全てのステージのリハビリを経験。急性期ではSCU(脳卒中集中治療室)にも勤務。これまで主に脳血管疾患・整形外科疾患・神経難病の方のリハビリに携わり、学会での発表や講習会でのアシスタントなどを行なう。2023年4月から大阪市にある脳神経リハビリセンター大阪に勤務。